Kartlegging av søvnkvalitet blant sykepleiere i spesialisthelsetjenesten – en tverrsnittsundersøkelse
Bakgrunn: Søvn er viktig for at mennesket skal fungere. Kvaliteten på søvnen avgjør i hvor stor grad man får dekket søvnbehovet. Sykepleiere kan være en utsatt gruppe fordi skiftarbeid kan føre til søvnproblemer og dermed redusert helse, omsorgskvalitet og jobbtilfredshet.
Hensikt: Hensikten med studien var å kartlegge søvnkvaliteten til sykepleiere på sengepost i spesialisthelsetjenesten. Vi ville også undersøke sammenhenger mellom søvnkvalitet og ulike demografiske og arbeidsrelaterte faktorer.
Metode: Vi gjennomførte en tverrsnittsstudie med sykepleiere på sengepost i spesialisthelsetjenesten i Norge fra desember 2020 til februar 2021. Søvnkvalitet ble kartlagt med The Pittsburgh Sleep Quality Index (PSQI). Dårlig søvnkvalitet ble definert som PSQI > 5. Vi analyserte sammenhenger mellom søvnkvalitet og demografiske og arbeidsrelaterte faktorer med Pearsons khikvadrattest, Fishers eksakte test, Mann-Whitneys test og lineær regresjonsanalyse.
Resultat: Det var 259 sykepleiere som samtykket til å delta. Av disse var 235 (90,7 prosent) sykepleiere på sengepost i spesialisthelsetjenesten, og de ble dermed inkludert i studien. Gjennomsnittlig totalskår på PSQI var 9,38 (standardavvik 3,42). Dårlig søvnkvalitet ble målt hos 86,4 prosent av deltakerne. Kort hviletid mellom kvelds- og dagskift og mer medvirkning i utarbeidelsen av egen turnus var assosiert med dårligere søvnkvalitet. Tilfredshet med turnus var assosiert med bedre søvnkvalitet.
Konklusjon: Denne studien viser at sykepleiere på sengepost i spesialisthelsetjenesten har dårlig søvnkvalitet. Søvnkvaliteten er dårligere sammenliknet med liknende grupper i andre studier. For sykepleiere på sengepost i spesialisthelsetjenesten kan det se ut til at hviletid, turnusmedvirkning og turnustilfredshet er faktorer som er assosiert med søvnkvalitet, og som derfor bør inkluderes i kommende studier.
Referer til artikkelen
Jacobsen V, Børøsund E, Henni S, Bergsaker A, Opheim R. Kartlegging av søvnkvalitet blant sykepleiere i spesialisthelsetjenesten – en tverrsnittsundersøkelse. Sykepleien Forskning. 2024; 19(96926):e-96926. DOI: 10.4220/Sykepleienf.2024.96926
Introduksjon
Søvn er en viktig del av menneskets funksjonsevne og kan påvirke oss både fysisk og psykisk (1, 2). Hvor lenge man må sove, varierer. Likevel er den anbefalte søvnlengden relativt konstant på 7–9 timer per natt fra 20-årsalderen (2). Søvnens kvalitet påvirkes blant annet av døgnrytme, som styres av en kjerne i hjernen, kalt nucleus suprachiasmaticus (2).
Ved skiftarbeid forstyrres døgnrytmen. Både søvnlengde og søvnkvalitet forringes. Det kan bidra til en rekke plager som hjertesykdom, diabetes og psykiske lidelser (2). Søvnkvalitet er et komplekst begrep og inkluderer både søvnmengde, hvor lang tid det tar å sovne, antallet oppvåkninger, hvor dypt man sover, og hvilen man opplever (3).
Arbeidsmiljøloven (4, § 10-8[1]) sier at minimum hviletid mellom to arbeidsperioder skal være elleve timer. Dette er i tråd med EUs arbeidstidsdirektiv, som gjelder i Norge (5, kap. 2, art. 3). Likevel åpner arbeidsmiljøloven for å avtale hviletid ned til åtte timer (4, § 10-8[3]). Den vanligste formen for kort hviletid er mellom kvelds- og dagskift (6). Kort hviletid og nattskift kan ha sammenheng med dårligere prestasjon og søvnkvalitet. Ved å forbedre søvnkvaliteten kan det være mulig å redusere risikoen for feil (7, 8).
Turnus- og skiftarbeid påvirker søvnlengden og søvnkvaliteten hos eldre skiftarbeidere mer negativt enn for yngre, særlig ved kort hviletid mellom kvelds- og dagskift samt ved nattarbeid (9–11). Forskning viser at sannsynligheten for å oppleve god og dårlig søvn ikke avhenger av antallet år med arbeidserfaring (9, 10). Hos intensivsykepleiere er det imidlertid vist at jo lengre erfaring de har med skiftarbeid, jo høyere toleranse har de for søvnproblemer (11).
En systematisk litteraturoversikt over skiftarbeid og sykepleieres helse viste at skiftarbeid bidrar til økte søvnproblemer (12). Sykepleiere rapporterer om høy forekomst av søvnproblemer, som kan gi redusert helse, omsorgskvalitet og jobbtilfredshet (6, 11, 13, 14). I en norsk studie blant intensivsykepleiere rapporterte 70 prosent av deltakerne om dårlig søvnkvalitet (11). Det er også påvist store forskjeller i søvnkvalitet hos sykepleiere ved ulike typer sykehusavdelinger (8).
Det finnes lite forskning på sammenhengen mellom søvnkvalitet og jobbtilfredshet, men det er funn som tyder på at bedre søvnkvalitet gir bedre jobbtilfredshet og omvendt (15, 16). I en svensk studie fant de at kort hviletid påvirker sykepleieres søvnkvalitet og turnustilfredshet negativt (17).
Det ser imidlertid ikke ut til at noen studier har utforsket sammenhengen mellom søvnkvalitet og sykepleieres turnustilfredshet. En systematisk litteraturoversikt viste at arbeidstakere som får større mulighet til å medvirke i arbeidshverdagen, er mer tilfredse og risikerer i mindre grad å falle ut av arbeidslivet (18).
Hensikten med studien
Hensikten med denne studien var derfor å
- kartlegge søvnkvaliteten til sykepleiere på sengepost i spesialisthelsetjenesten, og
- undersøke om demografiske og arbeidsrelaterte faktorer er assosiert med søvnkvalitet.
Metode
Design
Studien er en deskriptiv tverrsnittsundersøkelse der vi benyttet spørreskjema som datainnsamlingsmetode. Designet passer godt til å undersøke sammenhengen mellom faktorer på ett bestemt tidspunkt (19). Spørreskjemaet inneholdt demografiske og arbeidsrelaterte spørsmål samt en kartlegging av søvnkvalitet.
Rekruttering
Spørreskjemaet ble distribuert via kontoen «Sykepleieforskning» på Facebook, som hadde rundt 10 000 følgere. Vi samlet inn dataene ved at undersøkelsen ble distribuert to ganger, først 28. desember 2020, så 24. januar 2021, før spørreskjemaet ble stengt for svar 4. februar 2021.
Innleggene på «Sykepleieforskning» ble delt totalt 42 ganger. Svar på spørreskjemaundersøkelsen ble samlet inn via Nettskjema, den digitale plattformen til Universitetet i Oslo (20).
Kartlegging av søvnkvalitet
I denne studien benyttet vi The Pittsburgh Sleep Quality Index (PSQI) som primært utfallsmål for å kartlegge søvnkvalitet (3). PSQI består av dikotome spørsmål og flervalgsspørsmål i sju standardiserte delkomponenter: subjektiv søvnkvalitet, søvnlatens, søvnlengde, søvneffektivitet, søvnforstyrrelser, bruk av sovemedisin samt dagtidsfungering (3, 21).
Hver komponent gir fra 0 til 3 poeng, og totalskåren måles på en skala fra 0 til 21. Dersom totalskåren for delkomponentene er > 5, indikerer det dårlig søvnkvalitet ved at deltakeren har store utfordringer for minst to komponenter, eller moderate utfordringer for tre eller flere komponenter (3).
PSQI ble utviklet med tanke på å ha et reliabelt, valid og standardisert mål på søvnkvalitet. Globalt er PSQI validert for mange populasjoner, inkludert både friske yngre og voksne, samt personer med somatiske og psykiske lidelser (22). PSQI er hyppig brukt i forskning på sykepleieres søvnkvalitet (7–11, 23) og er oversatt til og validert på norsk blant sykehjemsansatte og studenter (21).
PSQI har i originalutgave en Cronbachs alfa på 0,83 og i norsk validert utgave 0,77 (3, 21). I vår studie er Cronbachs alfa på 0,71, noe som indikerer at studien viser akseptabel indre konsistens (19, 24).
Datainnsamling, koding av variabler og dataanalyse
Spørreundersøkelsen hadde to screeningspørsmål for å bli inkludert i studien: Deltakerne måtte hake av for at de samtykket til å delta i undersøkelsen, og at de arbeidet som sykepleier ved en sengepost i spesialisthelsetjenesten. Sosiodemografiske og arbeidsrelaterte variabler i studien var følgende: kjønn, alder, arbeidssted (type sengepost og regionalt helseforetak), arbeidserfaring, stillingsprosent, hviletid mellom kvelds- og dagskift, antallet kvelds- og nattskift per måned og arbeidstidsordning, turnusmedvirkning og turnustilfredshet.
Alle arbeidsrelaterte variabler var flervalgsspørsmål med mulighet for fritekst. Arbeidssted ble kodet til medisinske, kirurgiske og andre typer sengeposter og geografisk hvilket regionalt helseforetak de arbeidet i. Stillingsprosent ble kodet til heltid (100 prosent) eller mindre enn heltid (< 100 prosent).
Arbeidstidsordning ble angitt som endelt, todelt eller tredelt turnus og videre kodet i to grupper: alle som jobbet tredelt turnus (dag-, kvelds- og nattskift), og de som jobbet kun én eller to av skifttypene. Turnusmedvirkning og turnustilfredshet ble kodet til dikotome variabler med kategoriene «liten / svært liten / ikke noen grad» og «stor / svært stor grad» av medvirkning eller tilfredshet. PSQI ble kodet i henhold til verktøyets instruksjonsmanual (3).
Resultatene presenteres som beskrivende statistikk: kategoriske data som antall og prosenter, og kontinuerlige data som median med spredning eller gjennomsnitt med standardavvik (SD), avhengig av normalfordeling.
Forskjeller mellom kategoriske variabler ble analysert med Pearsons khikvadrattest, med unntak av ett tilfelle der vi benyttet Fishers eksakte test fordi forventet verdi var fem eller mindre i krysstabellen. Gruppeforskjeller mellom god og dårlig søvnkvalitet i kontinuerlige variabler ble analysert med Mann-Whitneys test, da variablene ikke var normalfordelte.
Vi anvendte lineær regresjonsmodell for å undersøke mulige assosiasjoner mellom søvnkvalitet og demografiske og arbeidsrelaterte faktorer. Deltakere som ikke hadde komplett datasett, ble ekskludert fra denne analysen (3,4 prosent, 8/235).
Alle variabler ble inkludert i en univariabel analyse. Alle variabler som i den univariable analysen viste sammenheng med søvnkvalitet (p < 0,200), ble i tillegg til alder inkludert i en multivariabel modell. Variablene ble inkludert simultant, og dermed kontrolleres det for effekten av andre variabler i modellen (19).
Sammenhengen er uttrykt i ustandardisert betakoeffisient og usikkerhet i estimatene oppgitt som 95 prosent konfidensintervall. Signifikansnivået er satt til p < 0,05. Vi utførte statistiske analyser ved å bruke IBM SPSS Statistics versjon 28 for Mac (25).
Forskningsetiske overveielser
Deltakerne fikk informasjon om hensikten med undersøkelsen samt tidsbruk for hver enkelt deltaker. Vi opplyste om at det var frivillig å delta, og at deltakelsen var anonym, samt hvordan dataene ville bli håndtert. Da vi ikke samlet inn verken direkte eller indirekte personopplysninger, vurderte Sikt – Kunnskapssektorens tjenesteleverandør at studien ikke var meldepliktig (referansenummer 834431).
Resultater
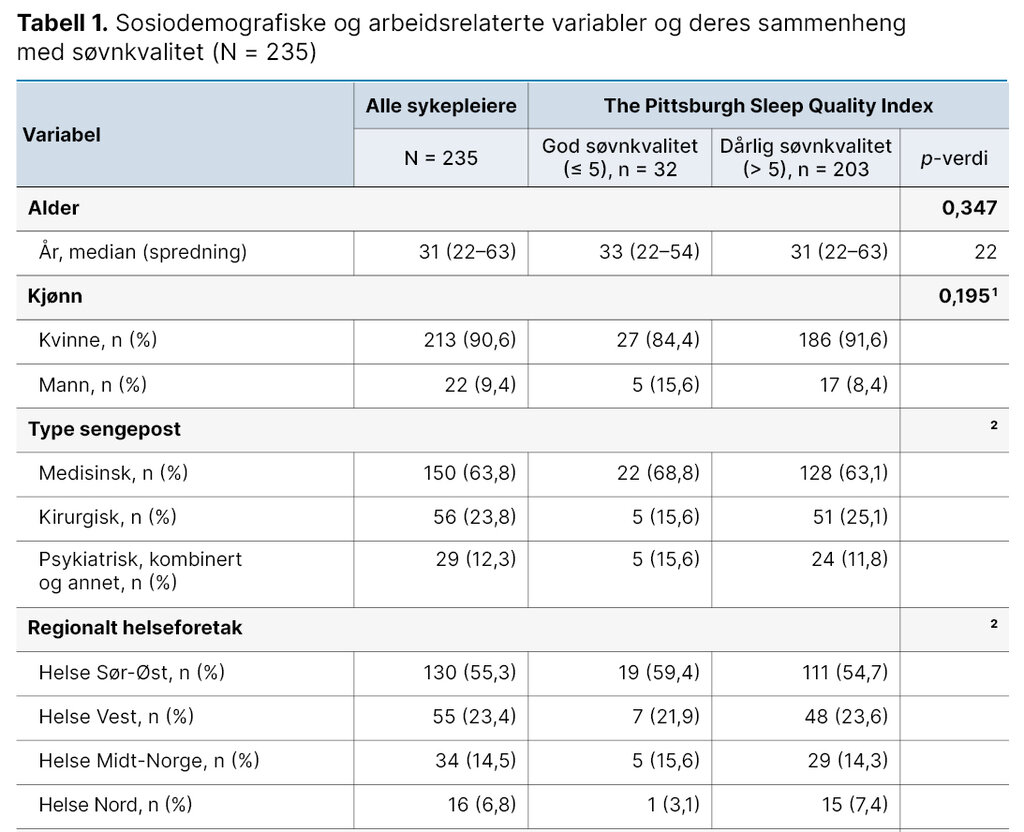
Spørreundersøkelsen fikk totalt 259 svar. Av disse oppga 235 deltakere (90,7 prosent) at de arbeidet som sykepleiere på sengepost i spesialisthelsetjenesten, og de ble inkludert i studien. Deltakerne hadde en medianalder på 31 år (spredning 22–63 år). Kjønnsfordelingen var 90,6 prosent kvinner (213/235) og 9,4 prosent menn (22/235).
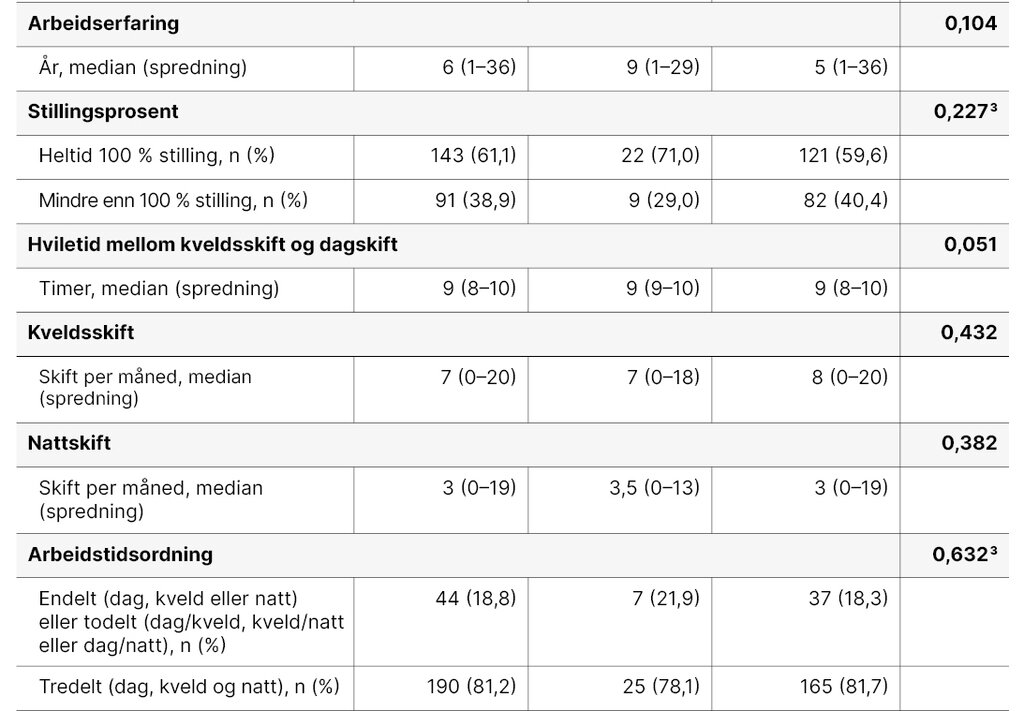
Deltakerne representerte alle fylkene i Norge. Det var flest fra Oslo og færrest fra Nordland. Over halvparten (55,3 prosent, 130/235) arbeidet i Helse Sør-Øst. Median arbeidserfaring var 6 år (spredning 1–36 år). Det var 81,2 prosent deltakere (190/235) som arbeidet tredelt turnus, mens 61,1 prosent (143/235) arbeidet heltid. Hviletid mellom kvelds- og dagskift varierte mellom 8 og 10 timer, og 87,7 prosent av deltakerne (206/235) oppga en hviletid på 9 timer.
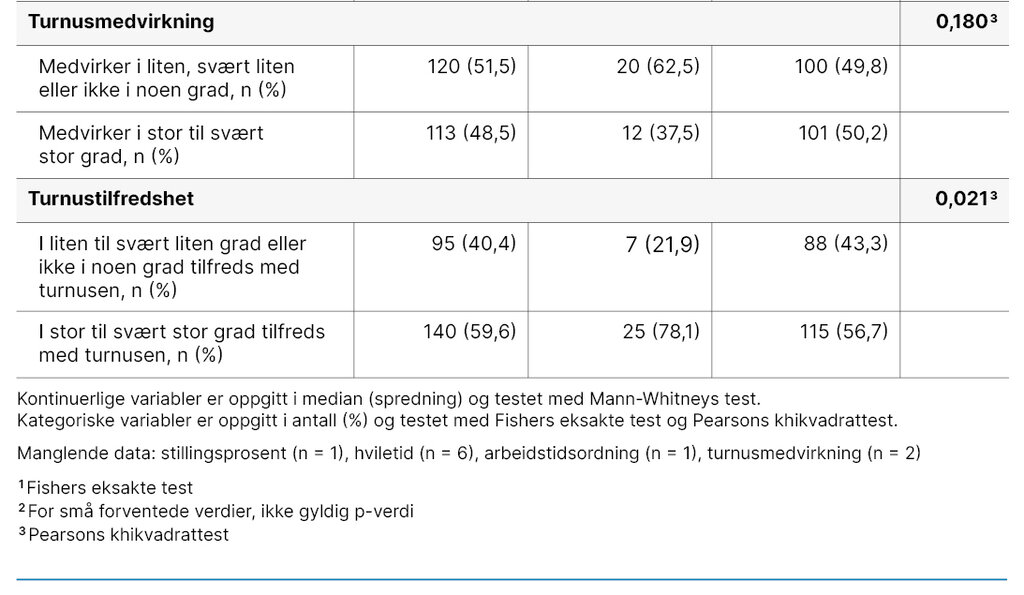
I utvalget oppga 51,5 prosent av deltakerne (120/235) at de medvirket i utarbeidelsen av sin turnus i liten, svært liten eller ingen grad. Av deltakerne oppga 59,6 prosent (140/235) at de var tilfreds med sin turnus i stor eller i svært stor grad. Demografiske og arbeidsrelaterte data presenteres nærmere i tabell 1.
Forskjeller mellom grupper av god og dårlig søvnkvalitet
Tabell 1 viser hvordan sosiodemografiske og arbeidsrelaterte data er fordelt mellom gruppene av de som rapporterte om god søvnkvalitet og dårlig søvnkvalitet. Det var ingen forskjell i alder eller mellom kjønn på selvrapportert søvnkvalitet. Det var heller ingen forskjeller i arbeidserfaring, stillingsprosent, hviletid mellom kvelds- og dagskift, antallet kvelds- eller nattskift, arbeidstidsordning eller turnusmedvirkning.
Det var sammenheng mellom søvnkvalitet og turnustilfredshet. I gruppen av deltakere med dårlig søvnkvalitet var 56,7 prosent (115/203) tilfreds med sin turnus i stor til svært stor grad. I gruppen med god søvnkvalitet var 78,1 prosent (25/32) tilfreds med turnusen (p = 0,021).
Sykepleieres søvnkvalitet
Tabell 2 presenterer PSQI-skårene i utvalget. Gjennomsnittlig PSQI-skår var 9,38 (SD 3,42, spredning 3–19). Gjennomsnittlig skår på delkomponentene i PSQI varierte fra 0,41 til 2,03. Blant delkomponentene skåret søvnlatens (gjennomsnitt 2,03, SD 0,93) høyest, noe som indikerer at mange deltakere opplevde lang innsovningstid.
Bruk av sovemedisin (gjennomsnitt 0,41, SD 0,81) hadde lavest skår, noe som indikerer at det var få deltakere som brukte noen form for legemidler for innsovning. Andelen deltakere som rapporterte om dårlig søvnkvalitet (PSQI > 5), var 86,4 prosent (203/235).

Sammenhengen mellom sosiodemografiske og arbeidsrelaterte faktorer og søvnkvalitet
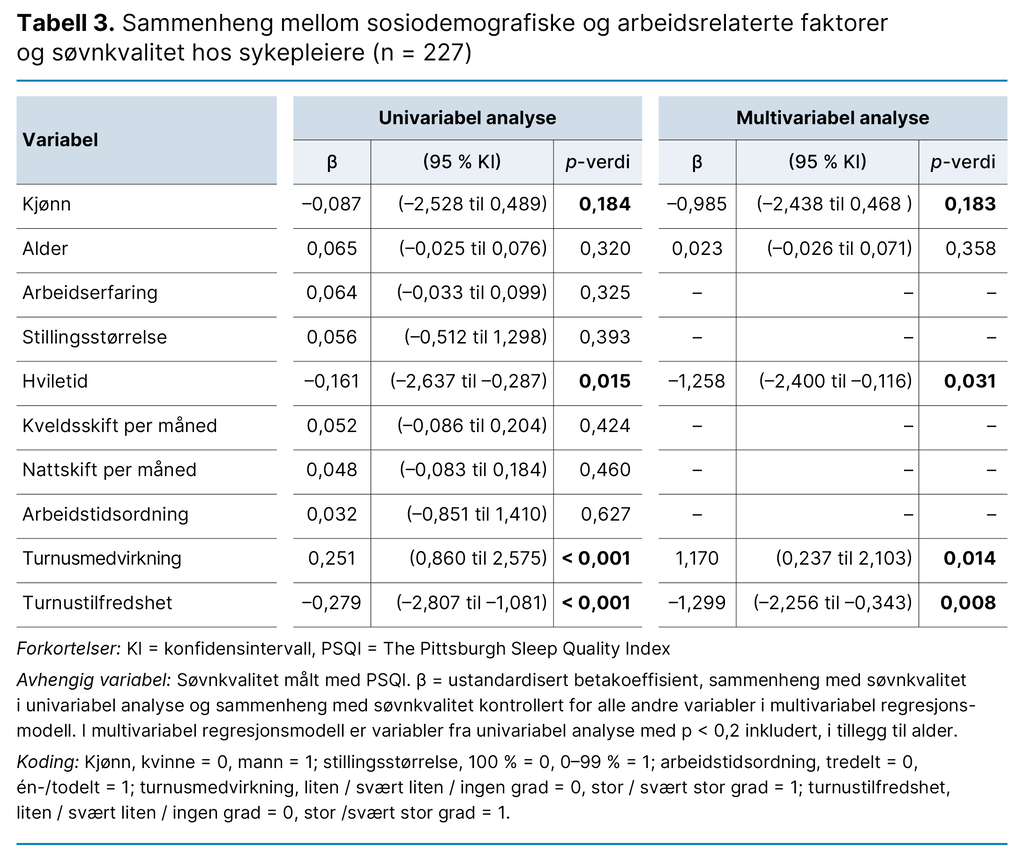
I lineær regresjonsmodell over sammenhengen mellom sosiodemografiske og arbeidsrelaterte faktorer og søvnkvalitet var det 96,6 prosent av deltakerne (227/235) som hadde komplett datasett for analysen (tabell 3). Etter univariabel analyse ble kjønn, hviletid, turnusmedvirkning og turnustilfredshet inkludert i multivariabel analyse. I multivariabel analyse viste hviletid, turnusmedvirkning og turnustilfredshet sammenheng med søvnkvalitet (p < 0,050): For hver time ekstra hviletid ble PSQI-skåren redusert med –1,26 (konfidensintervall [KI]: –2,4 til –0,1, p = 0,031).
Deltakerne som medvirket til å utarbeide turnusen sin, hadde 1,17 (KI: 0,2 til 2,1, p = 0,014) høyere skår enn de som ikke medvirket. Deltakerne som opplevde turnustilfredshet, hadde –1,30 (KI: –2,3 til –0,3, p = 0,008) lavere PSQI-skår enn de som ikke var tilfredse. Regresjonsmodellen som helhet forklarte 12,8 prosent av variansen i rapportert søvnkvalitet (R2 = 0,128, justert R2 = 0,109, p < 0,001).
Diskusjon
Hensikten med denne studien var å kartlegge sykepleieres søvnkvalitet og mulige sosiodemografiske og arbeidsrelaterte faktorer som er assosiert med søvnkvalitet. Deltakerne i studien var sykepleiere som arbeidet ved sengeposter på sykehus i hele Norge. Instrumentet for å måle søvnkvalitet er velutprøvd og hyppig brukt i forskning på søvnkvalitet.
Hovedfunnet i studien viser at en svært høy andel av deltakerne rapporterte om dårlig søvnkvalitet. Andre viktige funn var at deltakere som var tilfreds med sin turnus, rapporterte om bedre søvnkvalitet enn de som ikke var tilfredse. Deltakere som medvirket i utarbeidelsen av sin turnus, rapporterte om dårligere søvnkvalitet enn de som ikke medvirket. Videre innebar lengre hviletid mellom kvelds- og dagskift bedre søvnkvalitet.
Søvnkvalitet hos sykepleiere på sengepost i spesialisthelsetjenesten
Deltakerne i studien vår hadde betydelig dårligere PSQI-gjennomsnittsskår og søvnkvalitet sammenliknet med tidligere norsk forskning på sykehjemsansatte (gjennomsnitt 5,70; SD 3,42; PSQI > 5 = 44,6 prosent) og intensivsykepleiere (gjennomsnitt 7,5; SD 3,0; PSQI > 5 = 69,7 prosent) (11, 21).
I tillegg til høyere totalskår var gjennomsnittsskåren i vår studie høyere på alle delkomponenter sammenliknet med sykehjemsansatte i en norsk studie (21). I en italiensk studie som kartla søvnkvalitet blant sykepleiere på sengepost i sykehus, var andelen med dårlig søvnkvalitet 88 prosent, som er på nivå med resultatene i vår studie (7).
I en iransk studie ble det også funnet forskjeller i søvnkvalitet blant sykepleiere på ulike typer sengeposter (8). Disse resultatene kan gi et bilde av at sykepleiere på sengepost i spesialisthelsetjenesten har dårligere søvnkvalitet enn sammenliknbare skiftarbeidende populasjoner som er studert i Norge, og at søvnkvalitet kan variere mellom ulike typer sykehusavdelinger.
Kjønnsfordelingen i utvalget i studien vår er skjev. Likevel er den nær kjønnsfordelingen både blant sykepleiere som var sysselsatt i helsevesenet i Norge per 2020 (26), og sykepleiere i studiene med sykehjemsansatte og intensivsykepleiere (11, 21). Den italienske studien hadde en noe lavere andel av kvinnelige deltakere (84,3 prosent) (7). Verken kjønn eller alder kunne i vår studie assosieres med søvnkvalitet.
I studien vår var det ikke forskjell mellom de ulike arbeidstidsordningene og søvnkvalitet. Tidligere forskning er ikke omforent om hvilken type arbeidstidsordning som gir best søvnkvalitet. En iransk studie fant at sykepleiere i tredelt skiftarbeid hadde bedre søvnkvalitet enn sykepleiere som arbeidet kun én type skift (15), noe som er en motsetning til funn blant norske intensivsykepleiere (11).
Motsetningene i funnene indikerer at det er behov for ytterligere studier på området, der man sammenlikner de ulike arbeidstidsordningene og deltakernes søvnkvalitet.
Turnustilfredshet
Nesten 80 prosent av deltakerne i studien vår som rapporterte at de hadde god søvnkvalitet, sa samtidig at de var tilfreds med turnusen sin. At sykepleiere med høy turnustilfredshet opplever bedre søvnkvalitet, passer med funn i en longitudinell studie blant svenske sykepleierstudenter, og senere sykepleiere: Kort hviletid påvirket både søvnkvalitet og turnustilfredshet i svakt negativ retning (17).
Turnusmedvirkning
Et noe overraskende funn i vår studie var at deltakere som angir at de medvirker til å utarbeide sin egen turnus, har dårligere søvnkvalitet enn de som ikke medvirker. I våre data finner vi ingen årsaksforklaring til dette, og vi fant ikke forskning som berører temaet. Kanskje kan det ha å gjøre med den enkelte sykepleierens kunnskapsnivå om hvordan man utarbeider sin egen turnus på best mulig måte – et felt som ledere, vernetjenesten og tillitsvalgtapparatet normalt har mer kunnskap om.
I arbeidsmiljøloven er det nedfelt at dersom arbeidstiden er til ulike tider av døgnet, skal turnusplanen utarbeides i samarbeid med tillitsvalgte, altså ikke ensidig fra arbeidsgiverens side (4, § 10-3). Likevel kan det til dels være grunnlag for å si at dette resultatet er motstridende til resultatene i en systematisk litteraturoversikt over forskning på årsaker til at man faller utenfor arbeidslivet (18). Der anbefales arbeidsgivere å legge til rette for at arbeidstakere i stor grad kan medvirke til å utforme arbeidshverdagen (18). Resultatet i studien vår er derfor vanskelig å forklare siden arbeidstakere som medvirker i utarbeidelsen av turnus, i større grad kan tilpasse turnusen til livet utenom arbeid.
Hviletid mellom kveldsskift og dagskift
Ingen av deltakerne hadde en hviletid mellom kvelds- og dagskift som er over arbeidsmiljølovens minimumsgrense på 11 timer (4, § 10-8[1]). Da vi så på hvor mange timer hviletid deltakerne hadde mellom kvelds- og dagskift, så vi svært liten forskjell på god og dårlig søvnkvalitet mellom gruppene. Samtidig var det en høy andel som hadde ni timer hviletid mellom disse skiftene.
I PSQIs delkomponent «Søvnlatens» skåret deltakerne høyt, noe som innebærer at utvalget i gjennomsnitt brukte mer enn 30 minutter på å sovne minimum én til to ganger per uke. I den multivariable analysen var kortere hviletid negativt assosiert med søvnkvalitet og på linje med funn fra både italienske, svenske og norske sykepleiere, der redusert søvnkvalitet assosieres med kort hviletid (12, 17, 27).
Styrker og begrensninger ved studien
PSQI som instrument for å kartlegge søvnkvalitet er omdiskutert. Dels beskrives det som en styrke å bruke instrumentet i forskning fordi det gir et reliabelt, valid og standardisert mål på søvnkvalitet (10). Likevel er det vist at PSQI ikke er hensiktsmessig for å kartlegge søvnkvalitet hos skiftarbeidere, da det er tre sentrale faktorer som i stor grad kan variere fra uke til uke hos skiftarbeidere: tidspunkt for innsovning, oppvåkning og søvnlengde om natten (23).
En majoritet av deltakerne arbeidet tredelt skiftarbeid (81,2 prosent). Over 40 prosent av deltakerne i vår studie og over 60 prosent av deltakerne i en tilsvarende italiensk studie svarte at de opplevde god søvnkvalitet, noe som ikke var i overensstemmelse med resultatet av totalskåren av PSQI (7).
Dette funnet kan indikere at grenseverdien for god og dårlig søvnkvalitet i PSQI kan være for lav hos skiftarbeidende sykepleiere. Rekrutteringsmetoden som er benyttet i vår studie, kan dessuten ha bidratt til at sykepleiere som i utgangspunktet opplevde dårlig søvnkvalitet, har vært mer tilbøyelig til å delta i studien.
I vår studie har vi kodet arbeidstidsordning i to grupper, henholdsvis tredelt og todelt/endelt skiftarbeid. Det medfører at enkelte deltakere som har kort hviletid mellom skift, er analysert sammen med deltakere uten kort hviletid. En taiwansk studie har funnet at skiftarbeidere som kun arbeider nattskift, har kortere søvnlengde enn sykepleiere i andre arbeidstidsordninger (28).
Norske sykepleiere er vist å ha større prevalens av insomnia når de arbeider todelt skift, enn når de kun arbeider nattvakter (27). Vår gruppering av arbeidstidsordning kan derfor ha bidratt til en skjevhet i gruppene da vi så på forskjeller i rapportert søvnkvalitet og de ulike arbeidstidsordningene.
Videre er det en svakhet at vi ikke har informasjon om deltakernes grad av utbrenthet samt psykiske helse og insomnia, da disse faktorene er vist å påvirke skiftarbeideres søvn etter skift (28). Dersom deltakerne hadde svart på spørsmål om sin egen søvnkvalitet med én måneds mellomrom, kunne vi hatt bedre forutsetninger for å ta hensyn til hvilke forstyrrelser som er forbigående, og hvilke som er langvarige (3).
Forskning viser at det er funnet forskjeller mellom kvinner og menn i hvordan de beskriver søvnkvalitet. Kvinner skårer høyere (29). Kvinner ser på søvnkvalitet som en kombinasjon av søvnforstyrrelser og dagtidsfungering, mens menn relaterer søvnkvalitet til søvnlengde og søvneffektivitet. Når vi i vår studie ikke finner forskjeller mellom kjønn, kan dette relateres til at gruppen av mannlige deltakere var lav (9,4 prosent, 22/235). Resultatene i studien vår kan av den grunn ikke generaliseres til mannlige sykepleiere.
Datainnsamlingen er utført i perioden ultimo desember 2020 til ultimo januar 2021. Covid-19-pandemien hadde da pågått i cirka ett år, med særlig økt belastning på helsevesenet. Verktøyet for vurdering av søvnkvalitet ber om svar fra den siste måneden og tar ikke høyde for eventuelle variasjoner i hverdagen på lang sikt, noe som kan ha påvirket resultatene i vår studie.
Wang og medarbeidere har undersøkt validiteten og reliabiliteten til PSQI blant leger og sykepleiere som arbeidet med pasienter med covid-19 i Wuhan i Kina i starten av pandemien (30). Funnene i studien viser at PSQI var pålitelig og gyldig for forskning blant helsepersonell, også under pandemien (30).
Datamaterialet til vår studie ble samlet inn i en periode med annerledes arbeidsbelastning ettersom store deler av helsevesenet har lavere drift under høytidsavvikling. Det er ikke tatt høyde for en mulig redusert drift verken i spørsmålsformuleringer eller analyser, men avvik fra normal drift kan ha påvirket deltakernes vurderinger da de svarte på spørsmål om søvnkvalitet siste måneden.
Selv om den lineære regresjonsmodellen i studien var statistisk signifikant (p < 0,001), forklarte den kun 12,8 prosent av variansen i rapportert søvnkvalitet. Dette resultatet indikerer at mye av variasjonen i søvnkvalitet ikke kan forklares av de inkluderte variablene, men av ukjente faktorer som ligger utenfor rammen for studien.
Konklusjon
Resultatene i denne studien peker tydelig i retning av at sykepleiere på sengepost i norsk spesialisthelsetjeneste har dårligere søvnkvalitet enn andre sammenliknbare grupper. For sykepleiere på sengepost i spesialisthelsetjenesten kan det se ut til at hviletid, turnusmedvirkning og turnustilfredshet er faktorer som er assosiert med søvnkvalitet, og som derfor bør inkluderes i kommende studier.
Forfatterne oppgir ingen interessekonflikter.
Åpen tilgang CC BY 4.0
Hva studien tilfører av ny kunnskap

Mest lest
Doktorgrader
Velferdsteknologi som satsningsområde i hjemmetjenestene
Hjertestans utenfor sykehus. Bruk av det norske hjertestansregisteret for vurdering av datakvalitet, behandlingsutfall og helsetjenestebruk.
Søvn og helserelatert livskvalitet hos foreldre til premature og fullbårne barn
Oral helse ved avansert kreft - Vurdering og behandling av orale symptomer og soppinfeksjon hos voksne pasienter med avansert kreft





















0 Kommentarer