Yrke: Sykepleier som veileder
Å gi råd og veiledning kan være en sykepleieroppgave.
Å gi råd og veiledning kan være en sykepleieroppgave.

Det finnes et mylder av råd der ute om matvarer, dietter og kosttilskudd som lover deg bedre helse eller at du vil bli frisk.
Er det sant at gurkemeie kan kurere kreft? Bør jeg kutte ut sukker fra kostholdet mitt? Å ta tilskudd av antioksidanter kan vel ikke gjøre noen skade? Det er mange spørsmål som dukker opp når kreftdiagnosen er et faktum, og det kan være vanskelig å navigere i mylderet av kostråd og vite hva som er bra å spise før, under og etter behandling.
For de aller fleste vil det være Helsedirektoratets anbefalinger (1) om et sunt og variert kosthold som gjelder, også når man har fått kreft. Men under kreftbehandling vil det være viktig å ta hensyn til andre problemstillinger som måtte oppstå. Derfor kan det være nødvendig å avvike fra de generelle rådene. Hva som er bra å spise, avhenger av hvilken situasjon pasienten er i (2, 3).
I denne artikkelen ønsker vi å gi råd om hvor man kan finne kvalitetssikret informasjon om kreft og kosthold, og hvilke verktøy som gir informasjon og økt kompetanse om temaet.
Tiden før behandling kan brukes av pasienten til å forberede seg til kreftbehandlingen. Kreftbehandling krever mye energi som vedkommende kan få gjennom maten. En pasient som er undervektig eller har mistet mye vekt i løpet av kort tid, bør forsøke å legge på seg før behandlingen starter (4).
Noen er overvektige når de får kreftdiagnosen og ønsket å gå ned i vekt da de var friske. Vekttap i forbindelse med behandlingen kan virke som en gunstig sideeffekt, men det er likevel viktig å unngå. Vekttap ved sykdom gjør at du mister mer muskelmasse enn normalt, samtidig som mye av fettet blir bevart.
Etter behandlingen kan det derfor bli ekstra vanskelig å slanke bort fettet, da muskler er viktig for å opprettholde forbrenning og aktivitet.
Det er sjelden noe problem å dekke kroppens behov for næring når man er frisk, men under sykdom kan det være vanskeligere.
Det er sjelden noe problem å dekke kroppens behov for næring når man er frisk, men under sykdom kan det være vanskeligere. Både sykdom, behandling og bekymringer kan påvirke matlysten og evnen til å spise. For en pasient under behandling og med tilhørende bivirkninger vil det være viktig å forebygge vekttap og underernæring.
Vekttap gir økt risiko for underernæring, som har en negativ påvirkning blant annet på toleransen og effekten av behandlingen. Da er det viktig å spise energi- og næringstett mat (2, 3).
Baktash Shahrestani er klinisk ernæringsfysiolog på Vardesenteret ved Stavanger universitetssjukehus. Her lærer han pasienter å spise smart – før, under og etter kreftbehandlingen.
Shahrestani sier følgende: «Det handler om å finne mat med høy næringstetthet. Slik at energimengden blir høyere selv om matvolumet er det samme. Det gjelder å finne gode oppskrifter, spise mye av det man liker og bevare matgleden. Det er også enkelte matvarer som du kan lure inn i kostholdet. For eksempel litt rapsolje i yoghurten eller ekstra smør på skiven for litt ekstra energi.» (5)
Kreftpasienter reagerer ulikt på behandlingen. Hvordan kroppen og matlysten påvirkes, kan variere mye. På Kreftforeningens nettsider finnes det informasjon om hvordan ulike utfordringer relatert til mat kan møtes (6).
Mange pasienter er opptatt av hva kostholdet betyr for overlevelse og tilbakefall etter kreftbehandlingen. Dette temaet er det behov for mer forskning på. Per i dag er det enkelte studier som tyder på at fysisk aktivitet og andre tiltak for å kontrollere vekten kan bidra til å forbedre overlevelsen og helsen etter en kreftdiagnose (3). Etter behandlingen anbefaler derfor Kreftforeningen at pasienten følger de samme rådene som gis for å forebygge kreft (7).
Det er vanskelig å gi generelle råd som passer til alle.
Hvilke kostråd Kreftforeningen gir, er med andre ord avhengig av situasjonen til kreftpasienten. Det er derfor vanskelig å gi generelle råd som passer til alle. Individuell veiledning er av stor verdi for mange kreftpasienter.
Ifølge Nasjonalt forskningssenter innen komplementær og alternativ medisin (NAFKAM) er det en utbredt misforståelse at alternativ behandling innebærer behandlinger uten dokumentert vitenskapelig virkning.
Det stemmer at påstander om effekten av ulike alternative behandlinger som oftest mangler solid vitenskapelig støtte, men det er ikke det som definerer behandlingene som alternative. Alternativ behandling er helserelaterte behandlinger som i hovedsak utføres utenfor helsevesenet (8).
Helserelaterte behandlinger er tiltak som har til hensikt å behandle et helseproblem. Det er dermed hensikten med behandlingen, og ikke behandlingen i seg selv, som avgjør hvorvidt behandlingen skal regnes som alternativ eller ikke. Når helseprodukter som vitaminer og andre kosttilskudd brukes på annen måte enn anbefalinger fra fastlege og pakningsvedlegg, regnes de som alternativ behandling (8).
Kosttilskudd defineres som næringsmidler i konsentrert form som er beregnet til å supplere et vanlig kosthold. De er vitaminer, mineraler eller andre stoffer med en ernæringsmessig eller fysiologisk effekt, alene eller i kombinasjon (9).
Kreftforeningen får ofte spørsmål om bruk av alternativ behandling og kosttilskudd. En undersøkelse gjennomført blant over 500 pasienter i Kreftforeningens brukerpanel våren 2019 viste at nærmere 60 prosent hadde søkt aktivt etter informasjon om alternativ behandling (upubliserte data).
Kreftforeningens brukerpanel består av personer som selv har krefterfaring, enten som pasient eller pårørende. Det er flest kvinner med i panelet, halvparten er mellom 40 og 60 år, og halvparten er i arbeid.
Det er cirka 25 prosent pårørende i panelet. Deltakerne i brukerpanelet er i hovedsak rekruttert via Kreftforeningens Facebook-side, nettsider eller gjennom ulike arrangementer eller annonser.
De fleste som svarte på undersøkelsen, hadde hentet informasjon om alternativ behandling fra nettsider, men også venner, familie, bekjente og lege eller helsepersonell kommer høyt opp på listen over informanter. Undersøkelsen viste også at 30 prosent hadde opplevd å få informasjon om alternativ behandling uoppfordret blant annet fra venner, familie, bekjente og lege eller annet helsepersonell.
Det var 37 prosent som hadde brukt en eller flere typer alternative behandlinger en eller flere ganger.
Når det gjelder bruk av alternativ behandling, hadde over 30 prosent benyttet en eller flere alternative behandlingsformer samtidig som de ble behandlet for kreft. Det var i hovedsak kosttilskudd som ble brukt.
Andelen fra brukerpanelet som har benyttet alternativ behandling, er på linje med bruken i Norges befolkning generelt, ifølge en undersøkelse fra 2018 (10). Det var 37 prosent som hadde brukt en eller flere typer alternative behandlinger en eller flere ganger.
Undersøkelsen viser også at det er dyrt med alternativ behandling. Gjennomsnittlig kostnad for brukerne var cirka 5700 kroner. Fordelt på befolkningen var det nesten 4,7 milliarder kroner. Det var flere kvinner (47 prosent) enn menn (29 prosent) som rapporterte å ha brukt alternativ behandling.
Marit Waaseth og medarbeidere oppsummerte følgende i Norsk tidsskrift for ernæring : «Studier på bruk av komplementær og alternativ medisin generelt, eller kosttilskudd spesielt, har vist at pasienter bruker kosttilskudd i til dels betydelig omfang; ikke nødvendigvis for å behandle sykdom, men for å styrke helsa generelt.
Det er også vist at brukerne i liten grad forteller helsepersonell om bruk av kosttilskudd, hovedsakelig fordi de ikke blir spurt om dette.» (11)
Kosttilskudd kan være vitaminer og mineraler, tran eller andre næringsstoffer i konsentrert form. Kreftforeningen anbefaler på generelt grunnlag at pasienter ikke tar kosttilskudd med mindre de har fått annen beskjed av legen.
Noen ganger kan kosttilskudd gjøre mer skade enn nytte. Overdosering av kosttilskudd eller flere tilskudd med samme næringsstoff kan gi helseskader. Store doser av enkelte antioksidanttilskudd, også vitaminer og mineraler, kan for eksempel redusere behandlingseffekten av cellegift og stråling (3, 12).
Et variert og sunt kosthold gjør at de fleste får i seg det de trenger av næringsstoffer. For noen er kosttilskudd likevel nyttig (12):
Kreftforeningen oppfordrer kreftpasienter til å nevne for behandlende lege eller sykepleier om de bruker kosttilskudd, slik at de som er ansvarlige for behandlingen, kan vurdere tilskuddet ut fra pasientens situasjon og behandling.
En pasient hadde fått beskjed av legen om ikke å ta antioksidanter i forbindelse med kreftbehandlingen sin. Fra før hadde pasienten kunnskap om at blåbær inneholder mye antioksidanter og sluttet derfor med friske blåbær på den daglige havregrøten til frokost. Heldigvis ble misforståelsen oppklart i dialog med en klinisk ernæringsfysiolog. Legen siktet til antioksidanter som kosttilskudd, ikke matvarer som er rike på antioksidanter.
Forklaringen er at i mat er antioksidanter i perfekt balanse med andre bioaktive stoffer fra naturens side, noe som ikke er tilfellet for kosttilskudd, der enkeltstoffer tas ut av sin naturlige sammenheng (3).
Behovet for folkeopplysning og kommunikasjon er stort. Kreftforeningen har gjennomført temamøter over hele Norge om tematikken kreft og kosthold i samarbeid med NAFKAM. Stiftelsen Dam har finansiert prosjektet. De innledende spørsmålene i denne artikkelen er hentet fra temamøtene.
Behovet for folkeopplysning og kommunikasjon er stort.
NAFKAM og Kreftforeningen erfarer at pasienter og pårørende er opptatt av denne tematikken, og at de synes det er utfordrende å forholde seg til ulikt budskap fra for eksempel helsemyndigheter, aktører i sosiale medier og reklamer.
Informasjonssjef Ola Lillenes ved NAFKAM sier følgende:
«Formålet med disse møtene har vært å hjelpe kreftpasienter og pårørende til å ta tryggere behandlingsvalg og – om mulig – avklare usikkerhet og myter om alle teoriene og rådene man i dag finner om kreft og kosthold. Det er lett å gå seg vill i påstander som spres både på nettet og i mediene, og dette prosjektet prøver å styrke pasientene slik at de blir bedre i stand til å ta gode helsevalg.» (13)
Sykepleiere og annet helsepersonell kan hente kvalitetssikret informasjon hos NAFKAM. NAFKAM gir kunnskapsbasert og objektiv informasjon om alternativ behandling på oppdrag fra norske helsemyndigheter. Som en del av samarbeidsprosjektet med Kreftforeningen har NAFKAM utarbeidet egne fagsider for helsepersonell om kreft og alternativ behandling.
Videre har NAFKAM på sine nettsider informasjon om kreft og kosthold. Der finner du også svar på de innledende spørsmålene i artikkelen, for eksempel hvorvidt gurkemeie kan kurere kreft, og hvorvidt kreftsvulstene vokser dersom man spiser sukker. Du finner dessuten generell informasjon om kosttilskudd (14).
Kreftforeningen gir også informasjon om kreft og kosthold på sine nettsider og gjennom rådgivningstjenesten på telefon. Kreftpasienter og pårørende kan dessuten delta på kurs eller få veiledning av en klinisk ernæringsfysiolog på vardesentrene, som i dag finnes på sju sykehus i Norge (15).
Alle vardesentrene har en klinisk ernæringsfysiolog, og de bruker ulike aktiviteter som kurs og temauker til å vektlegge kosthold. Vardesenteret i Stavanger tilbyr kostholdskurs, og deltakerne har evaluert kursene etter hvor nyttige de var, hvorvidt de kommer til å bruke det de har lært, og hva som var det viktigste de lærte på kurset.
Evalueringene viser at kursdeltakerne har fått en bekreftelse på at det de gjør, er riktig og godt nok, og at de dermed kan senke skuldrene når det gjelder mat og måltid. Samtidig sier de fleste at praktiske tips og råd er noe de kommer til å bruke igjen etter kurset.
Kreftforeningen har samlet verktøy som kan brukes til å informere kreftpasienter og pårørende, og som kan benyttes av helsepersonell til dialog og kompetanseheving, i en digital verktøykasse (16).
Eksempel på innhold i verktøykassen er filmer fra fagseminarer om kreft og mat og alternativ behandling ved kreft. Denne verktøykassen er laget fordi det er lett å gå seg vill i påstander som spres om kreft og kosthold på nettet og i mediene (16).
NAFKAM og Kreftforeningen ønsker å bidra til at helsepersonell kan veilede kreftpasienter til å ta informerte valg. Hva som er et sunt kosthold, avhenger av situasjonen en kreftpasient er i. Kostrådene til pasienter kan variere avhengig av om det er før, under eller etter behandling.
Dietter og kosttilskudd kan ha en negativ virkning på helse og behandling. Kreftpasienter bør derfor oppfordres til å nevne for behandlende lege eller sykepleier om de bruker kosttilskudd, slik at de som er ansvarlige for behandlingen, kan vurdere tilskuddet ut fra pasientens situasjon og behandling.
1. Helsenorge. Helsedirektoratets kostråd. Oslo: Helsedirektoratet; 2016. Tilgjengelig fra: https://helsenorge.no/kosthold-og-ernaring/kostrad/helsedirektoratets-kostrad (nedlastet 02.12.2019).
2. Helsedirektoratet. Kosthåndboken: veileder i ernæringsarbeid i helse- og omsorgstjenesten. Oslo; 2016. Tilgjengelig fra: https://www.helsedirektoratet.no/veiledere/kosthandboken/Kosth%C3%A5ndboken%20%E2%80%93%20Veileder%20i%20ern%C3%A6ringsarbeid%20i%20helse-%20og%20omsorgstjenesten.pdf/_/attachment/inline/afa62b36-b684-43a8-8c80-c534466da4a7:52844b0c770996b97f2bf3a3946ac3a10166ec28/Kosth%C3%A5ndboken%20%E2%80%93%20Veileder%20i%20ern%C3%A6ringsarbeid%20i%20helse-%20og%20omsorgstjenesten.pdf (nedlastet 10.01.2020).
3. Blomhoff R. Mat mot kreft. 1. utg. Oslo: Kagge Forlag; 2019.
4. Breivik C, Slåttum MA, Ryel AL, Paur I. God kreftbehandling krever riktig ernæring. Sykepleien. 2018;106(65134):e-65134. Tilgjengelig fra: https://sykepleien.no/forskning/2018/02/god-kreftbehandling-krever-riktig-ernaering (nedlastet 10.01.2020).
5. Andersen A. Han skal hjelpe kreftsyke å spise smart [internett]. Stavanger: Stavanger universitetssjukehus – Helse Stavanger HF; 2019 [oppdatert 28.08.2017; sitert 02.12. 2019]. Tilgjengelig fra: https://helse-stavanger.no/om-oss/nyheter/han-skal-hjelpe-kreftsyke-a-spise-smart
6. Kreftforeningen. Kosthold ved kreft [internett]. Oslo: Kreftforeningen; 2019 [sitert 02.12.2019]. Tilgjengelig fra: https://kreftforeningen.no/rad-og-rettigheter/mestre-livet-med-kreft/kosthold-og-kreft/
7. Kreftforeningen. Hva bør du spise når du har kreft? [internett]. Oslo: Kreftforeningen; 2019 [sitert 02.12.2019]. Tilgjengelig fra: https://kreftforeningen.no/rad-og-rettigheter/mestre-livet-med-kreft/kosthold-og-kreft/hva-bor-du-spise-nar-du-har-kreft/
8. NAFKAM. Hva er alternativ behandling? [internett]. Tromsø: Nasjonalt forskningssenter innen komplementær og alternativ medisin; 2018 [oppdatert 20.04.2018; sitert 02.12.2019]. Tilgjengelig fra: https://nafkam.no/complementary-and-alternative-medicine-cam/hva-er-alternativ-behandling
9. Mattilsynet. Definisjonen av et kosttilskudd [internett]. Oslo: Mattilsynet; 2016 [oppdatert 31.05.2016; sitert 02.12. 2019]. Tilgjengelig fra: https://www.mattilsynet.no/mat_og_vann/spesialmat_og_kosttilskudd/kosttilskudd/definisjonen_av_et_kosttilskudd.22722
10. Bergli TL. NAFKAM-undersøkelsen 2018 [internett]. Tromsø: Nasjonalt forskningssenter innen komplementær og alternativ medisin; 2019 [oppdatert 26.06.2019; sitert 02.12. 2019]. Tilgjengelig fra: https://nafkam.no/nafkam-undersokelsen-2018
11. Waaseth M, Larsen HN, Thoresen M-BS, Skeie G. Bruk av kosttilskudd blant middelaldrende norske kvinner. Norsk tidsskrift for ernæring. 2019;(1):8–16. Tilgjengelig fra: http://www.ntfe.no/i/2019/1/tfe-2019-01b-25
12. Kreftforeningen. Kosttilskudd og dietter [internett]. Oslo: Kreftforeningen; 2019 [oppdatert 25.11.2019; sitert 02.12.2019]. Tilgjengelig fra: https://kreftforeningen.no/rad-og-rettigheter/mestre-livet-med-kreft/kosthold-og-kreft/kosttilskudd-og-dietter/
13. NAFKAM. Prosjektet Kreft og kosthold [internett]. Tromsø: Nasjonalt forskningssenter innen komplementær og alternativ medisin; 2018 [oppdatert 10.12.2019; sitert 06.01.2020]. Tilgjengelig fra: https://nafkam.no/prosjektet-kreft-og-kosthold
14. NAFKAM. Kreft og kosthold [internett]. Tromsø: Nasjonalt forskningssenter innen komplementær og alternativ medisin; 2018 [sitert 06.01.2020]. Tilgjengelig fra: https://nafkam.no/kreft-og-kosthold
15. Kreftforeningen. Vardesenteret [internett]. Oslo: Kreftforeningen; 2019 [sitert 02.12.2019]. Tilgjengelig fra: https://kreftforeningen.no/vardesenteret/
16. Kreftforeningen. Verktøykasse for helsepersonell: Mat og kreft [internett]. Oslo: Kreftforeningen; 2019 [sitert 02.12.2019]. Tilgjengelig fra: https://kreftforeningen.no/verktoykasse
Hva bør pasienten spise under kreftbehandling, og er det skadelig å ta kosttilskudd? Her får du råd og veiledning om hvordan du kan hjelpe pasienten med å ta gode valg.

Pasienter med uhelbredelig kreft har ofte sammensatte og plagsomme symptomer som påvirker deres livskvalitet (1–5). Forskning viser at pasientgruppen i snitt rapporterer 9–18 symptomer (2, 3, 6). Fatigue, smerte, kvalme, nedsatt matlyst, dyspné, angst, søvnvansker, depresjon og eliminasjonsvansker er de mest rapporterte (2, 6, 7).
Verdens helseorganisasjon (WHO) definerer palliative care som en tilnærming som har til hensikt å forbedre livskvaliteten til pasienter og deres pårørende i møte med livstruende sykdom.
Livskvaliteten kan forbedres gjennom å forebygge og lindre lidelse ved hjelp av tidlig identifisering, grundig vurdering og behandling av smerte og andre problemer av fysisk, psykososial og åndelig art (8). Den palliative fasen er fra sykdommen erkjennes uhelbredelig frem til pasientens dødstidspunkt (1).
En forutsetning for effektiv symptomlindring er systematisk symptomkartlegging, der bruk av standardiserte kartleggingsverktøy anbefales (1, 2, 4, 9). Systematisk kartlegging er også viktig fordi forskning viser at helsepersonell har en tendens til å undervurdere pasientenes symptomer. Resultatet blir udiagnostiserte symptomer og manglende symptomlindring (2, 10, 11).
Siden symptomopplevelsen alltid er subjektiv, anbefales selvrapporteringsverktøy, slik at pasienten kan beskrive sin symptomopplevelse (1, 2, 4). Nasjonalt handlingsprogram for palliasjon i kreftomsorgen (1) anbefaler Edmonton Symptom Assessment System (ESAS) som det standardiserte kartleggingsverktøyet.
ESAS ble utviklet av Bruera og medarbeidere (12) i 1991 som et klinisk kartleggingsverktøy med formålet om å bedre kartleggingen av pasientenes symptomer, bidra til at flere symptomer oppdages og gi bedre kvalitet på pasientens behandling og pleie (7).
ESAS er et validert og internasjonalt anerkjent selvrapportingsskjema som dekker ni symptomer (smerte, slapphet, døsighet, kvalme, matlyst, tungpust, depresjon, angst og generelt velvære) og et tilleggsspørsmål (annet problem). Symptomene skåres med en numerisk skala (NRS) fra 0 til 10 (fra ingen til verst tenkelig plage). Ved kartlagt smerte benyttes et kroppskart der pasienten beskriver smertens karakter og lokalisasjon (7, 9, 12, 13).
Til tross for at det er anerkjent at systematisk symptomkartlegging er essensielt for å lindre pasientens symptomer, er det utfordrende å få helsepersonell til å bruke ESAS (2, 4, 14–16).
Ifølge fagprosedyren til ESAS (9) er helsepersonell som har daglig ansvar for pasientbehandling og pleie, brukere av ESAS. Sykepleierens fundamentale oppgave er å ivareta pasientens grunnleggende behov, og sykepleieren er i direkte kontakt med pasienten gjennom hele døgnet (5).
Kreftsykepleie er en vanlig spesialisering blant sykepleiere som arbeider med den palliative pasientgruppen. Kreftsykepleierens lindrende funksjon omfatter å utføre sykepleietiltak som begrenser omfanget av pasientens fysiske, psykiske, sosiale og åndelige eller eksistensielle belastninger.
For å ivareta pasienten må sykepleieren til enhver tid kartlegge pasientens ressurser og behov og iverksette og evaluere tiltak. Systematisk symptomkartlegging med ESAS er derfor en sentral sykepleieoppgave (5, 15, 17).
Vi utførte litteratursøk i Cinahl, Medline, Cochrane, PubMed og McMasterPluS i april–mai 2017 og april–mai 2018, som indikerer at det er begrenset med studier om sykepleieres erfaringer med systematisk kartlegging ved hjelp av ESAS. Fitch og medarbeidere (15) støtter denne tendensen.
Når sykepleieren har en så sentral rolle med å kartlegge pasientenes symptomer, er det behov for å gå i dybden for å belyse hvordan sykepleiere bruker ESAS i klinisk praksis.
Hensikten med studien var å utforske sykepleieres erfaringer med å bruke ESAS for å kartlegge symptomer hos sykehuspasienter med kreft i palliativ fase. Vi ønsket å besvare følgende forskningsspørsmål: Hvilke erfaringer har sykepleiere med å bruke ESAS for å kartlegge symptomer hos pasienter med kreft i palliativ fase?
Studien har et fortolkende kvalitativt design med dybdeintervjuer.
Et strategisk utvalg ble benyttet. Vi rekrutterte sykepleiere fra to onkologiske sengeposter fra et sykehus i Helse Sør-Øst. Inklusjonskriteriene var at deltakerne måtte være sykepleiere, gjerne med relevant videreutdanning.
Sykepleierne skulle arbeide med pasienter med kreft i palliativ fase i sykehussetting. I tillegg skulle de ha kunnskap og erfaring med symptomkartlegging og ESAS, minst to års relevant arbeidserfaring og minimum 50 prosent stilling.
Deltakerne ble rekruttert via avdelingssykepleierne. De videresendte deltakerforespørselen til sine sykepleiere, som frivillig kunne melde seg til å delta. Førsteforfatteren intervjuet seks sykepleiere fra november til desember 2017.
Alle deltakerne var kvinner, hvorav fem deltakere var kreftsykepleiere. Gjennomsnittsalderen var 37,2 år, gjennomsnittlig yrkeserfaring var 13,2 år, og gjennomsnittlig ansettelsestid var 6,3 år. Se tabell 1 for deltakerinformasjon.

Vi utviklet en semistrukturert intervjuguide (18, 19). Spørsmålene omfattet bruk av ESAS i praksis, skjemaets bidrag til systematisk kartlegging, samsvar mellom praksis og fagprosedyren, fordeler og utfordringer og betydning for pasientens behandling. Intervjuene fant sted på deltakernes arbeidssted og varte i 30–45 minutter. Intervjuene ble dokumentert med lydopptak, som førsteforfatteren transkriberte.
Vi brukte en fortolkende tverrgående analyse basert på Malteruds systematiske tekstkondensering. Analysemetoden består av fire trinn. Se tabell 2 for utdrag av analysen. I trinn 1 «Helhetsinntrykk» ble materialet lest gjennom flere ganger for å få et helhetsinntrykk og finne foreløpige temaer.
I trinn 2 «Meningsbærende enheter» skilte vi relevant og irrelevant tekst slik at vi identifiserte meningsbærende enheter som belyser forskningsspørsmålet, og sorterte dem i kodegrupper.
I trinn 3 «Kondensering» hentet vi systematisk ut mening ved å kondensere og abstrahere innholdet i de meningsbærende enhetene i kodegruppene og sortere i ytterligere undergrupper. Kondensat ble laget til hver undergruppe, med gullsitat som oppsummerer hovedelementene. I det siste trinnet «Syntese» ble kunnskapen sammenfattet i form av fortolkende synteser, som dannet grunnlaget for beskrivelser, begreper og resultater (19).

Studien er godkjent av Norsk senter for forskningsdata (NSD) med referansenummer 55706. Det var frivillig å delta, og vi innhentet signert samtykke. Alle opplysninger og data er behandlet konfidensielt, anonymisert og oppbevart etter forskningsetiske forskrifter (19).
Det var mange likhetstrekk og få forskjeller i sykepleiernes erfaringer. Gjennom analysefasen fremsto to overordnede temaer med underpunkter, som er «et nyttig verktøy for å kartlegge pasientenes symptomer» og «varierende bruk av ESAS i klinisk praksis».
ESAS beskrives som et nyttig verktøy for å kartlegge pasientenes symptomer: «ESAS inneholder de viktigste punktene for å kunne kartlegge pasienten.» (S4) og «Du får et fint bilde av hvordan pasienten har det, og hvilke ting vi må ta tak i.» (S3)
ESAS gir et øyeblikksbilde, og sykepleierne kan følge pasientens symptomer over tid. Sykepleierne fremhevet spesielt det at ESAS får frem pasientens opplevelse av sine symptomer: «Du får pasientens subjektive opplevelse av de forskjellige symptomene.» (S6) og «Det er pasientens egen kartlegging. Det er ikke vi som anslår noe.» (S2)
Sykepleierne erfarer at ESAS åpner for samtale der pasienten kan gi uttrykk for sine symptomer, og sykepleieren får en oversikt over pasientens symptomer og behov: «Det er ikke mange pasienter som sier rett ut hvordan de har det, men med ESAS kan det bli lettere å åpne for samtale.» (S6) og «ESAS gjør pasienten i stand til selv å tenke gjennom hvordan de har det og komme i god samtale med sykepleierne.» (S3)
Sykepleieren opplever også at de fanger opp mer med ESAS: «Jeg føler man ofte fanger opp mer enn hvis man bare spør «Hei, hvordan har du det i dag?» (S3) Dette mener sykepleierne igjen har en positiv innvirkning på pasientens holdning til ESAS: «Pasienten ser at det de gir uttrykk for, blir tatt på alvor, og at det blir satt inn tiltak som fungerer for dem. Da blir det mer motiverende å svare på ESAS igjen.» (S6)
Sykepleierne fortalte at de har ansvaret for å dele ut ESAS, hjelpe med utfyllingen, gjennomgå svarene med pasientene, ta med ESAS på legevisitten eller tverrfaglige møter og elektronisk journalføre ESAS i et forløpsskjema. ESAS ble hyppigst brukt ved innleggelser, ved kompliserte symptombilder eller ved kontakt med palliativt team. Sykepleierne vektla hvor viktig det er å bruke ESAS rutinemessig og følge opp svarene.
På tross av det sykepleierne fortalte, ble ESAS brukt i varierende grad, og det ble ofte bare «et papir i bunken». ESAS ble ofte brukt når den enkelte sykepleieren vurderte at ESAS var nødvendig: «Vi synes at ESAS er et godt verktøy. Vi bruker det litt sånn fast. Vi bruker det fast ved innkomst og én dag i uken. Så skal det brukes når man har forandring. Det er det som er planen, men jeg tror ikke vi alltid er så gode til å gjøre det.» (S1)
Mangel på tid var en barriere som sykepleierne fremhevet: «Det er travelt, og du prioriterer så godt du kan. Da blir ofte ESAS glemt eller nedprioritert.» (S1) I tillegg var det vanskelig å følge opp ESAS når de syntes det var tidkrevende å dokumentere skjemaet elektronisk, og når kroppskartet ikke kan dokumenteres elektronisk på en systematisk måte.
Rutinene ble oppfattet som uklare, og sykepleierne uttrykte bekymring for hvilken konsekvens dette har: «Vi har litt ulik praksis, og vi får fort ulike svar av den samme pasienten. Siden det ikke er noen klare rutiner for ESAS på avdelingen, går vi kanskje glipp av mange symptomer.» (S6) og «Hvis pasienten ikke har noen opplevelse av at det blir gjort noe med ESAS, ser de kanskje ikke nytten av ESAS. Da blir ESAS bare mas.» (S6)
Varierende bruk resulterer i at sykepleierne opplever at ESAS i liten grad bidrar til å systematisere kartleggingen. Sykepleierne påpekte også at helsepersonellet ofte vektla egne kliniske vurderinger av pasientens symptombilde, selv om de ofte ikke syntes det var like effektivt som å bruke ESAS: «Vi tror nok at vi er flinkere til å lese og forstå pasienter enn det vi egentlig er. Når du fyller ut et ESAS, har pasienten det nesten alltid annerledes enn en tror.» (S1)
En viktig barriere som sykepleierne trakk frem, var manglende oppmerksomhet på ESAS. Denne barrieren gjaldt flere faggrupper, spesielt legene, som viste liten interesse for ESAS med mindre sykepleierne oppfordret dem. Det fikk heller ingen konsekvenser hvis ESAS ikke ble brukt: «Bruker vi ikke ESAS, får vi ikke avvik.» (S5)
Det var også lite vektlegging av ESAS i undervisningen samt lite kjennskap til ESAS’ fagprosedyre. Sykepleiernes forslag om hvordan ESAS kan brukes mer rutinemessig, innebar at alt helsepersonell skulle legge mer vekt på ESAS. ESAS skulle være tema i undervisningssammenheng, og ressurspersoner og ledelsen skulle vise større engasjement:
«Jeg tror vi må sette mer fokus på undervisning, hva man skal bruke ESAS til, og hvordan man skal følge opp svarene.» (S2) og «Hvis det hadde vært mer fokus på det fra fagsykepleier eller ledere, hadde vi kanskje automatisk blitt bedre på det.» (S5)
Større eksponering av ESAS for tverrfaglige grupper ble også foreslått: «Vi bør sikkert ta det med til dem oftere, og de andre faggruppene bør kanskje også ha mer fokus på det.» (S2)
Siden symptomopplevelse alltid er subjektiv, vil det være viktig å bruke et selvrapporteringsverktøy, slik at pasientenes symptomopplevelse kommer frem (1). Sykepleierne i denne studien opplever at ESAS er et nyttig kartleggingsverktøy fordi skjemaet gir et øyeblikksbilde av pasientens symptomopplevelse, flere symptomer fanges opp, og symptomer og effekten av tiltak kan følges over tid.
De samme forholdene støttes av tidligere litteratur (1, 2, 9, 20–23). Pasienter med høy ESAS-skår har ofte en høy symptombyrde (24). Pasienter med kreft i palliativ fase opplever ofte mange symptomer som kan endre seg raskt eller over tid, og som kan påvirke hverandre negativt (2–4). De ovennevnte fordelene med ESAS vil derfor kunne bidra til at symptomkartleggingen blir mer systematisk og effektiv.
Samtidig kan misforståelser rundt ESAS påvirke, slik at skjemaet kanskje ikke representerer pasientens reelle symptomopplevelse. Et eksempel er feiltolkninger av begrepsdefinisjoner som «døsighet» og «slapphet». Mange kan synes det er vanskelig å forstå forskjellen på disse begrepene.
Et annet eksempel er feiltolkning av NRS-skalaen. På ESAS graderes «nedsatt matlyst» fra 0 = ikke nedsatt matlyst til 10 = verst tenkelig nedsatt matlyst. Pasienter har en tendens til å tro at en høy skår betyr god matlyst (2). Hensiktsmessig bruk krever derfor at sykepleiere har tilstrekkelig kunnskap om ESAS og kan veilede pasienten.
For å få frem pasientenes symptomopplevelse er det nødvendig med god kommunikasjon mellom pasienten og sykepleierne (1). Sykepleierne i denne studien erfarer at ESAS åpner for samtale med pasienten om vedkommendes symptomer. Sykepleiernes erfaringer samsvarer med resultater fra tidligere litteratur (1, 9, 20–22, 25).
Siden ESAS ikke dekker alle symptomene pasienten kan oppleve, bør ESAS brukes som et utgangspunkt for samtale (20, 21). Ved å begynne samtalen rundt ESAS kan sykepleieren fange opp flere symptomer, også de som ikke etterspørres i skjemaet. Deretter kan sykepleieren gå i dybden av symptomets eller symptomenes karakter og hvordan de(t) påvirker pasienten, noe som igjen kan bidra til at pasienten føler seg mer sett og tatt på alvor.
Dersom sykepleierne ikke bruker et systematisk kartleggingsverktøy, kan det medføre at pasientens symptomer overses. ESAS er et verktøy og et utgangspunkt. For å vurdere pasientens symptombilde på en helhetlig måte må sykepleieren i tillegg anvende faglig skjønn (26).
Sykepleierne i denne studien er opptatt av at ESAS må brukes rutinemessig hvis symptomkartleggingen skal bli systematisk. Dette synspunktet støttes av nasjonale retningslinjer og fagprosedyren (1, 9). Forskning viser at pasienter har mange symptomer de ikke rapporterer på egen hånd, og som ikke blir identifisert. Bruk av selvrapporteringsverktøy som ESAS vil derfor ha en vital rolle i kartleggingen (6).
Resultatene kan derfor tolkes i retning av at rutinemessig bruk er en forutsetning for at skjemaet skal bidra til systematisk symptomkartlegging, og igjen bedre symptomlindring. Forholdet støttes av Chen og Hollis (27), som anbefaler rutinemessig bruk av selvrapporteringsverktøy som ESAS, da det sikrer bedre kommunikasjon mellom pasienten og helsepersonellet.
Videre bidrar systematisk kartlegging til at flere symptomer blir identifisert, at effekten av behandlingstiltak kan evalueres, samt at pasientene rapporterer større tilfredshet med behandlingen.
Både sykepleierne i denne og andre studier fremhever at kartlegging og lindring av pasientens symptomer er et av sykepleiernes ansvarsområde (20–22). I denne studien presiserer sykepleierne hvor viktig det er at ESAS brukes rutinemessig, og hvilket ansvar de har for å sikre god kartlegging.
Man kan stille spørsmål ved hvorfor sykepleiere bruker skjemaet så variert siden de er så bevisste på nytten av ESAS. Her skiller sykepleiernes erfaringer seg fra andre studier, der flertallet rapporterer at de alltid eller nesten alltid bruker ESAS og oppfordrer pasienter til å bruke ESAS (20–22).
Sykepleierne bemerker at deres varierende bruk kan føre til at ikke alle symptomene pasientene har, fanges opp. Det kommer også frem at egne kliniske vurderinger ofte vektlegges fremfor vurderinger dokumentert med ESAS. Forskning viser at helsepersonell ofte undervurderer pasientens symptomopplevelse, noe som styrker argumentet for å bruke selvrapporteringsverktøy (2, 10, 11).
Når sykepleierens kartlegging ikke reflekterer pasientens symptomopplevelse, er det vanskelig å iverksette målrettede tiltak som lindrer pasientens symptomer. Videre vil det være vanskelig å følge pasientens symptomer over tid hvis ESAS ikke dokumenteres rutinemessig.
Det kan dermed tolkes som at variert bruk reduserer skjemaets nytteverdi og anvendbarhet. Det er derfor av betydning at sykepleierne er innforstått med hvilket ansvar de har når de bruker ESAS, og klar over at varierende bruk kan motvirke skjemaets formål.
Sykepleierne peker på flere potensielle barrierer og tiltak for rutinemessig bruk av ESAS. Disse samsvarer med resultater i tidligere forskning (2, 10, 14–16, 20–23, 25, 28, 29). Resultatene kan tyde på at det er behov for å identifisere og løse opp i barrierer som hindrer rutinemessig bruk, hvis ESAS skal bidra til systematisk kartlegging.
Sykepleiernes erfaringer støttes av flere systematiske oversiktsartikler (14, 16). Artiklene vektlegger hvor viktig det er å identifisere barrierer som hemmer og faktorer som fremmer implementering og bruk av selvrapporteringsverktøy, som ESAS, i palliativ praksis.
Selv om sykepleiere kan se en tydelig verdi av ESAS, er det vanskelig å opprettholde bruken i en hektisk hverdag, ikke minst når rutinene oppleves som uklare, og manglende bruk ikke får konsekvenser for helsepersonellet. Rutinemessig bruk av ESAS blir spesielt vanskelig når det er opp til hver enkelt sykepleier å vurdere hvordan ESAS skal brukes, og hvorvidt de skal bruke ESAS konsekvent.
Når sykepleierne heller ikke kan stole på at sykepleiere på neste vakt følger opp ESAS, kan det bli vanskelig å opprettholde rutinene. Det vil også være utfordrende når sykepleierne tilsynelatende ofte har ansvaret for å engasjere andre faggrupper, og når ledelsen og/eller ressurspersoner viser liten interesse for ESAS.
På den annen side, dersom sykepleierne visste at ledelsen, ressurspersoner, andre faggrupper eller sykepleierkolleger forventer å få ESAS som en del av rapporten eller journalen, vil ESAS bli et selvsagt verktøy som er enkelt og nødvendig å bruke. Resultatene kan derfor indikere at fremtidig forskning bør vektlegge å identifisere barrierer og evaluere forebyggende tiltak hvis ESAS skal bidra til systematisk kartlegging.
En studie med seks informanter kan ikke generaliseres. Informantene er fra onkologiske sengeposter. Vi ville muligens fått et noe varierende resultat dersom informantene var fra rene palliative sengeposter. En annen faktor er at flertallet av informantene hadde lang yrkeserfaring og relevant spesialisering. Det kan tenkes at sykepleiere med mindre erfaring og/eller uten spesialisering kunne gitt et annet resultat.
Likevel må vi kunne anta at funnene har en viss overførbarhet til liknende settinger og kan således ha en ekstern validitet (18). Siden informantene bruker verktøyet i hverdagen, må vi også kunne anta at deres erfaringer er troverdige og derfor har en indre validitet (19). Videre har informantene kjennskap til og erfaringer med bruk av ESAS, noe som bør kunne bidra til studiens pålitelighet (19).
Til slutt må det nevnes at vi jobber innenfor palliasjonsfeltet. Dette kan ha vært en hindring da vi skulle tolke det sykepleierne fortalte, men kan også ha vært en positiv mulighet til å forstå sykepleiernes anliggende (18, 19).
ESAS beskrives som et nyttig verktøy for å kartlegge symptomer hos den aktuelle pasientgruppen, som igjen fremmer bedre symptomlindring og livskvalitet for pasientene. Rutinemessig bruk vektlegges for å oppnå skjemaets formål. Likevel brukes ESAS i varierende grad, noe som påvirker hvorvidt skjemaet bidrar til å systematisere symptomkartleggingen.
Studien viser til flere barrierer og tiltak for rutinemessig bruk av ESAS. Kvalitativ forskning rundt temaet er begrenset, og det er behov for ytterligere forskning på feltet. Resultatet i denne studien antyder fire faktorer som kan bidra til forbedret bruk av ESAS i praksis:
1. Helsedirektoratet. Nasjonalt handlingsprogram for palliasjon i kreftomsorgen. Nasjonal faglig retningslinje. Oslo; 2015. IS-2800. Tilgjengelig fra: https://helsedirektoratet.no/retningslinjer/nasjonalt-handlingsprogram-med-retningslinjer-for-palliasjon-i-kreftomsorgen (nedlastet 10.05 2018).
2. Chang VT, Smith TJ, Savarese DM. Approach to symptom assessment in palliative care. Alphen aan den Rijn: Wolters Kluwer; 2018. Tilgjengelig fra: https://www.uptodate.com/contents/approach-to-symptom-assessment-in-palliative-care (nedlastet 20.05 2018).
3. Deshields TL, Potter P, Olsen S, Liu J, Dye L. Documenting the symptom experience of cancer patients. Journal of Supportive Oncology. 2011;9(6):216–23.
4. Kaasa S, Loge JH. Diagnostikk innen palliasjon – en generell innføring I: Kaasa S, Loge JH, red. Palliasjon: Nordisk lærebok. 3. utg. Oslo: Gyldendal Akademisk; 2016. s. 202–16.
5. Sæteren B. Omsorg for alvorlig syke og døende pasienter: sorg og sorgarbeid. Kreftsykepleie: pasient, utfordring, handling. 4. utg. Oslo: Cappelen Damm Akademisk; 2017. s. 224–50.
6. White C, McMullan D, Doyle J. «Now that you mention it, doctor … »: symptom reporting and the need for systematic questioning in a specialist palliative care unit. Journal of Palliative Medicine. 2009;12(5):447.
7. Hui D, Bruera E. The Edmonton Symptom Assessment System 25 years later: past, present, and future developments. Journal of Pain and Symptom Management. 2017;53(3):630–43.
8. Verdens helseorganisasjon (WHO). WHO definition of palliative care. Genève; 2002. Tilgjengelig fra: http://www.who.int/cancer/palliative/definition/en/ (nedlastet 20.05 2018).
9. Oslo universitetssykehus HF. ESAS – Edmonton Symptom Assessment System. Oslo; 2018. Tilgjengelig fra: http://www.helsebiblioteket.no/fagprosedyrer/ferdige/esas-edmonton-symptom-assessment-system--260510 (nedlastet 01.07.2018).
10. Rhondali W, Hui D, Kim SH, Kilgore K, Kang JH, Nguyen L, et al. Association between patient-reported symptoms and nurses' clinical impressions in cancer patients admitted to an acute palliative care unit. Journal of Palliative Medicine. 2012;15(3):301.
11. Laugsand EA, Sprangers MAG, Bjordal K, Skorpen F, Kaasa S, Klepstad P. Health care providers underestimate symptom intensities of cancer patients: a multicenter European study. Health and Quality of Life Outcomes. 2010;8:104.
12. Bruera E, Kuehn N, Miller MJ, Selmser P, Macmillan K. The Edmonton Symptom Assessment System (ESAS): a simple method for the assessment of palliative care patients. Journal of Palliative Care. 1991;7(2):6–9.
13. Watanabe SM, Nekolaichuk CL, Beaumont C. The Edmonton Symptom Assessment System, a proposed tool for distress screening in cancer patients: development and refinement. Psycho‐Oncology. 2012;21(9):977–85.
14. Antunes B, Harding R, Higginson IJ. Implementing patient-reported outcome measures in palliative care clinical practice: a systematic review of facilitators and barriers. Palliative Medicine. 2014;28(2):158–75.
15. Fitch MI, Howell D, McLeod D, Green E. Screening for distress: responding is a critical function for oncology nurses. Canadian Oncology Nursing Journal. 2012;22(1):12.
16. Sommerbakk R, Haugen DF, Tjora A, Kaasa S, Hjermstad MJ. Barriers to and facilitators for implementing quality improvements in palliative care – results from a qualitative interview study in Norway. BMC Palliative Care. 2016;15(1).
17. Reitan AM. Kreftsykepleie. I: Reitan AM, Schølberg T, red. Kreftsykepleie: pasient – utfordring – handling. 4. utg. Oslo: Cappelen Damm Akademisk; 2017. s. 33–47.
18. Malterud K. Kvalitative metoder i medisinsk forskning: en innføring. 4. utg. Oslo: Universitetsforlaget; 2017.
19. Christoffersen L, Johannessen A, Tufte PA, Utne I. Forskningsmetode for sykepleierutdanningene. Oslo: Abstrakt forlag; 2015.
20. Green E, Yuen D, Chasen M, Amernic H, Shabestari O, Brundage M, et al. Oncology nurses' attitudes toward the Edmonton Symptom Assessment System: results from a large cancer care Ontario study. Oncology Nursing Forum. 2017;44(1):116–25.
21. Pereira JL, Chasen MR, Molloy S, Amernic H, Brundage MD, Green E, et al. Cancer care professionals' attitudes toward systematic standardized symptom assessment and the Edmonton Symptom Assessment System after large-scale population-based implementation in Ontario, Canada. Journal of Pain and Symptom Management. 2016;51(4):662–72.e8.
22. Bainbridge D, Seow H, Sussman J, Pond G, Martelli-Reid L, Herbert C, et al. Multidisciplinary health care professionals' perceptions of the use and utility of a symptom assessment system for oncology patients. Journal of Oncology Practice. 2011;7(1):19.
23. Myhra CB, Grov EK. Sykepleieres bruk av Edmonton Symptom Assessment Scale (ESAS): palliativ behandling. Sykepleien Forskning. 2010;5(3):210–8. DOI: 10.4220/sykepleienf.2010.0113
24. Selby D, Chakraborty A, Myers J, Saskin R, Mazzotta P, Gill A. High scores on the Edmonton Symptom Assessment Scale identify patients with self-defined high symptom burden. Journal of Palliative Medicine. 2011;14(12):1309–16.
25. Carli Buttenschoen D, Stephan J, Watanabe S, Nekolaichuk C. Health care providers' use and knowledge of the Edmonton Symptom Assessment System (ESAS): is there a need to improve information and training? Supportive Care in Cancer. 2014;22(1):201–8.
26. Martinsen K. Samtalen, skjønnet og evidensen. Oslo: Akribe; 2005.
27. Chen J, Ou L, Hollis SJ. A systematic review of the impact of routine collection of patient reported outcome measures on patients, providers and health organisations in an oncologic setting. BMC Health Services Research. 2013;13(1).
28. Dudgeon D, King S, Howell D, Green E, Gilbert J, Hughes E, et al. Cancer Care Ontario's experience with implementation of routine physical and psychological symptom distress screening. Psychooncology. 2012;21(4):357.
29. Beddard-Huber E, Jayaraman J, White L, Yeomans W. Evaluation of the utility of the Edmonton Symptom Assessment System (revised) Scale on a tertiary palliative care unit. Journal of Palliative Care. 2015;31(1):44–50.
Når symptomene kartlegges rutinemessig med ESAS, får pasientene bedre symptomlindring og livskvalitet. Likevel er det ikke alle som bruker verktøyet systematisk.
Det er et mantra i forbindelse med kreftbehandling: «Ikke gå ned i vekt». Dette sees i veiledere og resiteres av helsepersonell. Pasienter veies og måles, og om vekten går ned går tiltakene opp. Kostregistrering, ernæringsscreening- og tilskudd er verktøy vi plukker opp av kassen. Har vi kunnskapsgrunnlag for å forsvare denne praksisen?
Artikkelen hviler tungt på generelle kostholdsråd laget for friske mennesker, i tillegg refereres intervju med en ernæringsfysiolog, en fagartikkel, en bok om kreftforebyggende mat og noen veiledere (brosjyrer). Jeg mener det er svakt av Sykepleien å publisere artikkelen i «Sykepleien fag og forskning», fordi den er så alt for overfladisk. Problematikken rundt vekttap og kreft synes å ha grodd fast i forestillingen om at «pasienten klarer ikke å spise nok –> derfor: tåler behandlingen dårlig –> derfor: overlever ikke».
Hva om det ikke er sånn? Hva om det er «Behandlingen virker ikke -> derfor: Metabolismen endres -> derfor: taper vekt og dør»? Vi forstår at vekttap kan motvirkes dersom årsaken er nedsatt næringsinntak på grunn av bieffekter av totalsituasjon (kvalme, depresjon m.m). Da er det vilje eller evne til å innta næring som påvirkes. Der man har et realistisk mål om kurasjon har dette fokuset sin plass, men er det likedan i en livsforlengende setting? Dette synes jeg problematiseres alt for sjelden, og ikke i det hele tatt i denne artikkelen.
Problemet med den generelle tilnærmingen er at det plasserer et ansvar hos pasienten for sitt vekttap. Et ansvar som i mange tilfeller overføres til pårørende. Det påfører pasientene og pårørende bekymring og et fokus på mat – som kanskje ikke er matnyttig, spesielt om man ikke vet at sykdomen faktisk er i remisjon.
Under har jeg lagt ved noen utklipp fra forskning som viser at a) sykdomsprogresjon kan være en selvstendig driver for vekttap og b) ernæringsintervensjon kan i seg selv svekke pasientens livskvalitet uten å gi effekt på ernæringstilstand.
*Takayama et al. 2016 (Quality of life and survival survey of cancer cachexia in advanced non-small cell lung cancer patients-Japan nutrition and QOL survey in patients with advanced non-small cell lung cancer study, Supportive Care in Cancer, 24(8), s. 3473- 3480. doi: 10.1007/s00520-016-3156-8.)
«Investigation of factors possibly affecting BW loss
Factors possibly associated with BW loss were investigated. These included PD, anticancer therapy, and nutritional therapy (intake of food high in nutrition and high-calorie infusion). BW loss occurred more frequently in patients with PD than in patients with non-PD (relative risk, 1.30; 95 % CI, 1.08– 1.58; P = 0.0254). No difference was observed on the influence of BW loss among therapies (platinum-based, non-plat- inum-based, or molecular targeted therapy) or no therapy. Differences were observed between the molecular-targeted therapy group and the treatment-naïve group. The impact of nutritional therapy on BW loss was not confirmed; however, the number of patients who used the therapy was too small for evaluation. These data suggest that PD may affect the onset of BW loss.»
(BW = Body Weight, PD = progressing disease)
*Uster et al. 2013 (Influence of a nutritional intervention on dietary intake and quality of life in cancer patients: a randomized controlled trial, Nutrition, 29(11-12), s. 1342- 1349. doi: 10.1016/j.nut.2013.05.004.)
«Although nutritional therapy led to significantly higher energy and protein intake in the intervention group compared with the usual care group, it failed to improve nutritional status and physical functioning. Furthermore, the present study showed a significant difference in QoL between the two groups. Surprisingly, the usual care group performed significantly better in respect to QoL. It may be possible that the nutritional therapy itself decreased QoL in cancer patients with weight loss.»
*Baldwin et al. 2011 (Simple nutritional intervention in patients with advanced cancers of
the gastrointestinal tract, non-small cell lung cancers or mesothelioma and weight loss receiving chemotherapy: a randomised controlled trial, 24(5), s. 431-440. doi: doi:10.1111/j.1365-277X.2011.01189.x.)
“Nutritional intervention and survival
Overall 1-year survival was 38.6% [95% confidence inter- val (CI) 33.3–43.9]. There were no significant differences in overall survival between any of the groups (Fig. 2 and Table 2).
Patients with a performance status of two or more had significantly poorer survival than patients with perfor- mance status 0 or 1 (21.4% (95% CI 12.9–31.3) (PS2) versus 43.0% (95% CI 35.6–51.0) (PS1) and 65.5 (95% CI 42.6–81) (PS0) respectively). Patients with colorectal tumours had significantly better 1-year survival (55.8%; 95% CI 46.9–65.5) than patients with oesophago-gastric and pancreatic (29.6%; 95% CI 22.2–37.4) or lung tumours (32.3%; 95% CI 21.6–43.5). No differences in survival were detected from nutritional intervention within these sub groups.”
[….]
“Comparison of mean weight change data for survivors with nonsurvivors from baseline to 6 weeks revealed no significant differences between groups (P = 0.434) (Fig. 3), although a trend towards less weight loss in patients who survived beyond 26 weeks was seen. Mean weight change from baseline to 12 weeks was greater in survivors beyond 26 weeks (P = 0.002) (Fig. 3) [mean (SD) weight change from baseline to 12 weeks in survivors 0.58 (2.47) kg and non- survivors )0.66 (3.76) kg]. This finding was independent of group allocation, suggesting that weight gain is primarily associated with survival and not nutritional interven- tion and thus, possibly, is a surrogate marker of tumour response to chemotherapy.“
Det er lett å gå seg vill i påstander om kreft og kosthold på nettet og i mediene. NAFKAM og Kreftforeningen ønsker å bidra til at helsepersonell kan veilede pasienter til å ta informerte valg. Kostrådene kan variere for hver enkelt kreftpasient, avhengig av om det er før, under eller etter behandling. Dietter og kosttilskudd kan ha en negativ virkning på helse og behandling. Kreftpasienter bør nevne for behandlende helsepersonell om de bruker kosttilskudd.
Antidepressiva og psykologisk terapi hjelper like godt mot depresjon hos barn, viser ny systematisk oversikt. – Men ikke glem at fysisk aktivitet og veiledning hjelper best, sier psykiatrisk sykepleier.
Ved 2- og 4-års konsultasjonen er barns naturlige seksuelle utvikling et tema. Helsestasjonen skal gi veiledning, slik at foresatte har nok kunnskap til å kunne snakke med barna om kropp, kjønn og seksualitet, trygghet og grenser.
I Danmark kan funksjonshemmede få opplæring i onani og samleie-assistanse. Men som oftest handler det om råd og veiledning når seksualrådgiver Janne Jaaks blir tilkalt.
Det er veiledning. Hendene mine er kalde og svette. Beina skjelver. Jeg er kvalm. Dette skal oppleves som et hyggelig møte. Jeg opplever det ikke særlig hyggelig.
The model helped to ensure that work placement supervisors were better prepared to welcome students, and this strengthened the quality of learning. However, this requires management support, as well as planning and professional resources.
Sammendrag: En longitudinell undersøkelse (en langtidsundersøkelse) ved Høgskolen i Agder viser at sykepleiefaglig veiledning i små grupper er av stor betydning for kompetanseutviklingen. Det gjelder både i studietida og i de første årene etter avsluttet grunnutdanning. Artikkelen er skrevet på bakgrunn av data fra undersøkelsen, som er en kartlegging og analyse av faktorer som har og har hatt betydning for sykepleiere og deres kompetanseutvikling i de første årene etter grunnutdanningen. Undersøkelsen viser at systematisk veiledning for sykepleiere er en verdifull, men lite benyttet ressurs i kompetanseutviklingen. Det synes som om dette gjelder generelt, og i førstelinjetjenesten spesielt. Undersøkelsen viser at årsaker til manglende tilbud om veiledning kan handle om økonomi og grunnbemanning, om organisering og ledelse.
De siste årene har det vært økt fokusering på kompetanse og
kompetanseutvikling, blant annet gjennom kompetansereformen og
begrepet
livslang læring (1). I en utredning til Stortinget forstås
kompetanse som
kunnskaper, ferdigheter og evner som kan bidra til å løse
problemer og/eller utføre arbeidsoppgaver (1, s.51).
Definisjonen inkluderer ikke holdninger. Men denne
undersøkelsen viser at holdninger står sentralt både i utdanningen
og i yrkesutøvelsen. Forståelsen av
kompetanse i denne artikkelen, vil derfor omfatte
kunnskaper, ferdigheter, holdninger og evner som er av betydning
for å utøve sykepleie.
Kompetanseutvikling er tiltak som har til hensikt å
videreutvikle alle disse komponentene for stadig å bli dyktigere.
Det handler om å bli stadig dyktigere
En av mine informanter uttrykte seg slik i intervjuet fem år
etter avsluttet grunnutdanning i sykepleie:
- Det jeg vet, er at jeg har lært mye av de små gruppene med
veiledning som vi hadde på sykepleierhøgskolen, hvor vi fikk snakke
om situasjoner og lærte å reflektere. Dette gjorde at jeg hadde
lyst til å gå i veiledning som sykepleier også. Da jeg begynte å
jobbe, spurte jeg: «Har dere veiledning her?» Så sykepleiefaglig
veiledning har hatt mye å si for meg. Det å være sykepleier handler
om å bli stadig dyktigere ettersom du får erfaring. Og jo mer
faglig trygghet og kunnskaper jeg har, desto mer evner jeg å se det
rundt meg - pasientene og pårørende og det å være trygg i
sykepleierrollen. Vi er jo på en måte mellommenn i forholdet mellom
pasient/pårørende, sykehuset og helsevesenet. Har man kunnskaper og
er trygg på det man gjør, så kan man heller forklare enn å
forsvare. Helt siden jeg var nyutdannet har jeg tenkt på at jeg kan
være en positiv brikke for helsevesenet, for pasienter og
pårørende.
En longitudinell undersøkelse
Som lektor ved Høgskolen i Agder har jeg fulgt
sykepleierstudenter/sykepleiere, fra studiestart og videre gjennom
åtte år, med fokus på kompetanseutvikling. Hensikten har vært å
innhente kunnskap om hvilke faktorer som har og har hatt betydning
for kompetanseutviklingen i de første årene som sykepleiere.
Undersøkelsen er delt inn i tre faser:

Som ledere og veiledere i spesialisthelsetjenesten er vår visjon å skape pasientenes helsetjeneste (1). For å realisere denne visjonen har lederne en viktig rolle i å utvikle en kultur for å gjøre hverandre gode gjennom optimal samhandling på tvers av profesjoner, avdelinger, spesialisthelsetjenesten og primærhelsetjenesten.
I de overordnede styringsdokumentene for helsetjenesten vektlegges utvikling av ledere som kan håndtere morgendagens utfordringer (1–4). For å følge opp disse overordnede føringene har Helse Stavanger, inkludert Stavanger universitetssjukehus (SUS), endret sine organisatoriske strukturer slik at lederne i større grad skal jobbe i team.
I den forbindelse mottok administrerende direktør ved SUS en bekymringsmelding fra andrelinjeledelsen om manglende oppfølging av mellomlederne. Som en respons på bekymringen kom administrerende direktør ved SUS med en forespørsel til to av forfatterne (ARJ og BR) om å tilby veiledning til mellomlederne ved SUS.
Med «veiledning» menes i denne sammenhengen «en systematisk faglig og personlig læringsprosess hvor kunnskap, erfaring, visdom og klokskap er hjelpemidler til reflektert erkjennelse» (5). Mellomledere, som i denne fagartikkelen vil brukes synonymt med avdelingssykepleiere, bør være til stede der medarbeiderne er, gi ros og tilbakemeldinger og kjenne sine medarbeidere (6).
Enkelte mellomledere bruker store deler av sin arbeidsdag til å administrere, noe som kan medføre at arbeidet med å lede blir en salderingspost (6). Avdelingssykepleierens viktigste oppgaver er å sette standarder for atferd og klargjøre ønskede fremtidstilstander gjennom verdier og visjoner (7), og har ansvar for den sykepleiefaglige kvaliteten, utviklingen av sykepleiefaget, undervisning, igangsettelse av forskning, anvendelse av forskningsresultater, prioriteringer og ressurser (8, 9).
Stillingsbeskrivelsen for avdelingssykepleiere ved SUS vektlegger at sykepleiere med lederansvar bør ha formell lederutdannelse og videreutdanning innen relevante fagområder og ha solid og bred fagkompetanse (10).
Tidligere forskning viser blant annet at mellomlederes primære stressfaktorer er ensomhet og rollekonflikter (11), og at mellomledere med sykepleiefaglig bakgrunn har store utfordringer og mangler gode strategier for å få gjennomslag for sitt syn, sammenliknet med ledere med medisinsk bakgrunn (12).
Studier viser også at veiledning kan understøtte mellomlederes rolle og funksjon (13, 14). Hensikten med denne artikkelen er for det første å beskrive et veiledningstilbud for mellomledere i spesialisthelsetjenesten og for det andre å beskrive deres evalueringer av veiledningen over et år.
Veiledningsperioden varte fra september 2016 til juni 2017. Et evalueringsskjema med 15 åpne spørsmål med rom for skriftlige refleksjoner ble sendt ut til 18 mellomledere i etterkant av veiledningsforløpet. Svarene i de returnerte evalueringsskjemaene ble kategorisert etter hvilket spørsmål som ble besvart, og deretter kondensert.
Veiledningstilbudet ble formidlet via klinikksjefen til somatiske avdelinger, spesialavdelinger og psykiatriske avdelinger ved hele helseforetaket. Av 35 mellomledere som ønsket å delta i veiledningen, ble tilbudet gitt til 20 mellomledere. Alle mellomledere som fikk tilbudet, takket ja til å delta.
Deltakerne representerte bredden innen de somatiske avdelingene. Det var stor spredning blant deltakerne når det gjaldt erfaring og formell utdanning som leder. Personvernombudet ved sykehuset innvilget oppstartstillatelse.
Informasjonsskriv og samtykkeerklæring ble sendt ut til deltakerne i ettertid, slik at sitater fra evalueringene kunne gjengis i denne artikkelen. Det er kun sitater fra deltakere som i ettertid har samtykket til at deres evaluering kan benyttes i artikkelen, som inngår i teksten.
To faste grupper hadde halvannen time veiledning annenhver uke. Vi var to NSF-godkjente veiledere som hadde ansvaret for begge gruppene. Den ene veilederen hadde en lederstilling på et høyere nivå enn deltakerne.
I første veiledning ble det avklart at vi i denne sammenhengen var veiledere og ikke ledere, men at vi ønsket å bidra med vår kunnskap og erfaring som ledere.
I de to første veiledningene utarbeidet gruppen en kontrakt, som så ble sendt til administrerende direktør. Kontrakten inneholdt mål, forventninger og hva den enkelte (inkludert veilederne) skulle bidra med, samt normer for taushetsplikt og prioritering av oppmøte.
I veiledningsprosessen ble det anvendt flere metoder for å få belyst situasjonene fra flest mulige perspektiv. Gruppen valgte selv hvilken problemstilling de ønsket å drøfte.
Veiledningsforløpet ble lagt opp med en bli kjent-fase, en arbeidsfase og en avslutningsfase (tabell 1). Mange av deltakerne i gruppene var ukjente for hverandre, og det var stor spredning i hvilken grad de hadde erfaring med veiledning.
I starten var det viktig at hele gruppen fikk en felles forståelse av hva veiledning og en sak i veiledning er. Saker som ble tatt opp til veiledning, handlet om personal, pasienter, samarbeid, kommunikasjon, drift, utveksling av gode rutiner, råd og tips.
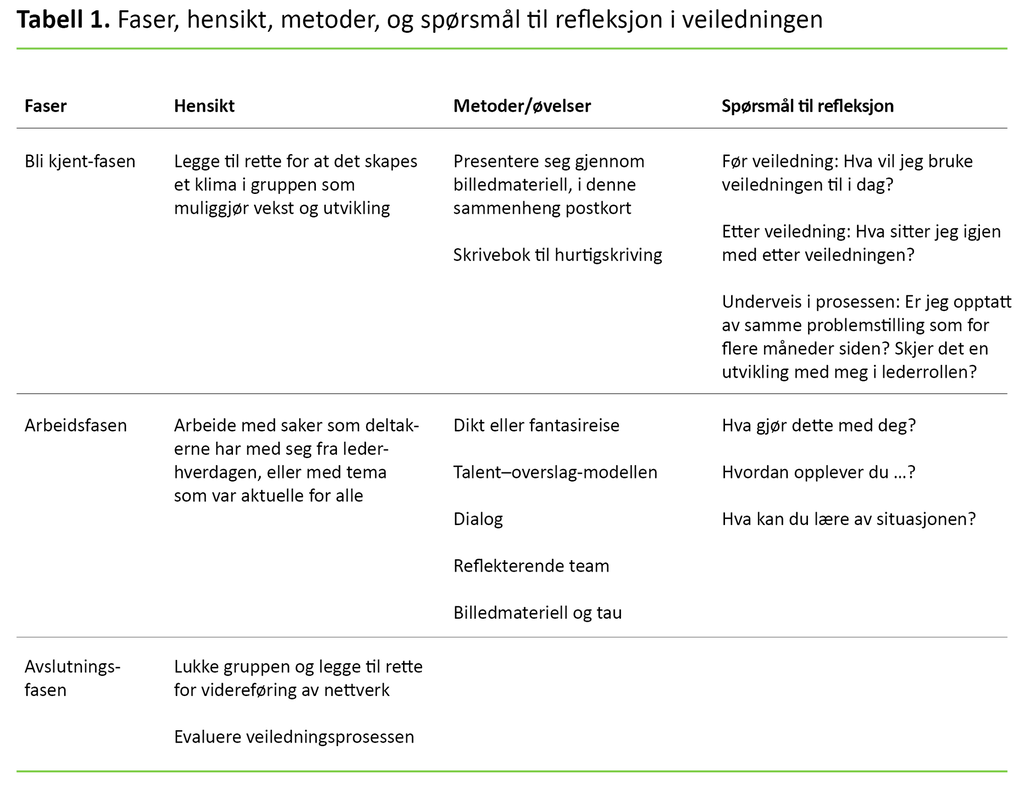
I bli kjent-fasen er målet å skape et klima i gruppen som muliggjør vekst og utvikling (15). Dette gjorde vi blant annet ved å bruke billedmateriell, som for eksempel postkort eller bilder som deltakerne assosierer til sider av seg selv. Dette presenterte de for gruppen, i stedet for bare å si hvor de arbeider, og hvilken utdanning de har.
Deltakerne fikk også utdelt en personlig skrivebok til å notere i i forkant og etterkant av veiledningen (16). Boken skulle også benyttes til å reflektere over egen utvikling ved å stille seg selv spørsmål.
I arbeidsfasen ble det diskutert saker fra deltakerne, det vil si en problemstilling i form av en fortelling om relasjoner og samarbeid. Siden veiledningene var på slutten av arbeidsdagen, «samlet» vi gruppen ved å bruke metoder og virkemidler som for eksempel å starte med et dikt eller en fantasireise (5). Forskjellige øvelser ble anvendt for at deltakerne skulle bli kjent med seg selv, sine egenskaper og sine reaksjoner (17).
Hensikten med metodene og øvelsene er å få oppmerksomheten rettet mot det som skal skje i veiledningen. Dialog har vært hovedmetoden, men også reflekterende team (18) ble anvendt.
I sistnevnte metode er flere i gruppen observatører, og når de har hørt veisøkers fortelling, drøfter de saken og stiller spørsmål. Veisøker lytter – gjerne med ryggen til gruppen – og deltar så i diskusjonen sammen med gruppen.
Andre metoder vi har anvendt for å muliggjøre oppdagelse og se sammenhenger og mønstre i sakene som presenteres, er bruk av billedmateriell og tau for å visualisere og oppdage andre sider ved en sak (15). I løpet av veiledningsforløpet fikk alle gruppemedlemmene ansvar for å presentere en eller flere saker (se tabell 1).
Avslutningsfasen: I siste veiledning ga deltakerne hverandre en symbolsk gave som takk for samarbeid og bidrag. Det ble også gitt anledning til å evaluere veiledningsprosessen.
Evalueringene fra mellomlederne som deltok i veiledningen, viser at veiledningen har bidratt til nettverksbygging, styrket dem som ledere, gitt dem flere strategier for å takle utfordringer og bidratt til læring og erfaringsutveksling på tvers av avdelinger og klinikker. Evalueringene viste at flertallet av dem som tok imot veiledningstilbudet, hadde fått tilbudet via nærmeste leder.
Gjennom veiledning hadde deltakerne et ønske om å lære av hverandre og utveksle erfaringer med andre ledere. Veiledning med ledere fra ulike avdelinger og klinikker opplevdes lærerikt og ga innsikt i andres arbeidssituasjon og dermed en bedre forståelse for felles utfordringer og problemstillinger, slik denne mellomlederen beskriver:
Her har vi fått muligheten til å skape bånd på tvers av avdelinger og klinikker. Får innsikt i andres arbeidssituasjoner og dermed bedre forståelse for hverandres utfordringer.
Veiledningen har gitt dem tro på seg selv som leder og gjort dem tryggere i rollen. De reflekterer oftere før en handling og prøver å se situasjoner fra flere perspektiver.
Et mindretall ga imidlertid uttrykk for at det ikke hadde skjedd en personlig endring i løpet av veiledningsprosessen.
Deltakerne kjente på hele følelsesregisteret i veiledningene, fra glede og takknemlighet til vemod og frustrasjon. Veiledningsarenaen var likevel en god plass å være, slik denne deltakeren uttrykker:
Frustrasjon over andres utfordringer. Sjokkert over hvordan noen har blitt behandlet av sine ansatte og sine overordnede.
Mellomlederne har fått mange gode innspill og ideer til hvordan de kan mestre, agere og løse ulike problemstillinger.
Kritiske spørsmål fra veilederne og andre deltakere har også bidratt til økt innsikt. Veiledningen har også gitt dem flere handlingsalternativer, ideer til nye løsninger og flere strategier for å bli hørt og tatt på alvor av ledere på et høyere nivå, slik denne deltakeren beskriver:
Tips, råd om hvordan gå fram og opptre når du vil ha noe du brenner for gjennom tjenestevei, for å bli hørt og tatt på alvor.
De viktigste gevinstene var at veiledningene har fungert som et forum for å ta opp ledelsesrelaterte saker, og at tiden var avsatt til uforstyrret erfaringsutveksling. Flere uttrykker at de har endret atferd siden oppstart av veiledningen ved å være mer tydelig og direkte i sin lederrolle.
Det som har fungert bra i veiledningen, handler om veiledernes evne til å snu deltakernes kommentarer og råd til spørsmål til veisøker, slik det beskrives av denne deltakeren:
Veilederne. Tydelig at disse har erfaring. At når man var til stede, så måtte man faktisk delta.
I tillegg har alle bidratt, blitt sett og hørt og fått tatt opp saker ut fra egne behov. Flere påpeker at de kunne ønske å ta opp flere tema og mer praktisk nyttig kunnskap om lederrollen. Deltakerne opplevde at det var god fordeling mellom tema og saker, og at de presenterte sakene har vært relevante for lederrollen.
Flere deltakere ønsket flere fagtema. Veisøkerne erfarte at læring, samhandling og kontakt på tvers av klinikkene var blitt styrket ved at det er blitt lettere å ta en telefon for å be om råd fra andre deltakere, slik denne deltakeren beskriver:
Avstanden mellom menneskene som jobber på tvers av klinikkene, er blitt mindre. Lettere å ta kontakt, be om råd og samarbeid. Absolutt positivt.
Mellomlederne må selv ta ansvar for at refleksjon blir en del av hverdagen på arbeidsplassen. Intern refleksjon som fokuserer på praksis, er mer effektiv for læring enn eksterne kurs der deltakerne gjerne er passive tilhørere (19).
Vi antar at ved at lederen selv går i veiledning og forhåpentligvis oppdager nytten av refleksjon, vil han eller hun i større grad prioritere dette i hverdagen. For at refleksjon skal fungere på en arbeidsplass, er det en viktig forutsetning at lederen lager rammer og struktur.
Veiledningen viste seg å ha en viktig funksjon ved at mellomlederne klarte å ta seg tid, rydde vekk ytre forstyrrelser og senke hverdagens tempo. Tid med mellomrom, spørsmålstegn og tankestreker, tid til refleksjon sammen med flere lyttende og kommuniserende andre – langsom tid, meningsmettet tid.
Det tar også tid å utvikle personlig kompetanse, ofte mye mer tid enn det tar å tilegne seg nye teorier, behandlingsmetoder eller veiledningsmodeller (20).
Flere av mellomlederne manglet formell utdanning i ledelse og hadde arbeidet i mange år som sykepleier før de av ulike årsaker valgte å gå inn i en lederstilling. Dette kan være forklaringen på at de ønsket verktøy som de kunne bruke i personalledelse, og kunnskap om organisatoriske strategier og bruk av linjeledelse. Deltakerne delte kunnskap i gruppene og ga tilbakemelding om at det var en åpen holdning for å spørre og hjelpe hverandre.
Pegram og medarbeidere (14) finner støtte for at lederutdannelse innen helsevesenet gir bedre kvalitet på fagfolk. Dette gjenspeiler at vi bør løfte frem ledelse som eget fag også innen profesjonsfagene. En dyktig fagperson er ikke nødvendigvis en god leder.
Flere mellomledere valgte i løpet av veiledningsperioden å avslutte sitt daværende arbeidsforhold og gikk over i andre stillinger, lederstillinger i andre organisasjoner eller startet på videreutdanning. Om disse valgene kan ha sin årsak i økt selvinnsikt gjennom veiledningen, kan vi ikke slå fast, men noen av deltakerne uttrykte at de hadde fått mot til å ta nye valg.
Veiledningen hadde bygd et nettverk med andre mellomledere som de kunne drøfte saker med, eller kontakte. At mellomlederne opplevde at de ofte sto alene i jobben og savnet et nettverk med andre ledere, støttes også av andre (21).
Vi har ofte stilt spørsmålet om hva som er årsaken til at ikke egne ledergrupper ivaretar noe av dette savnet. Årsaken kan være at SUS har innført enhetlig ledelse, det vil si at en nødvendigvis ikke har en leder av samme profesjon. Som mellomleder mangler man da en arena for å drøfte spørsmål av faglig karakter.
Det kom også frem at mellomlederne fra før av hadde lite innsikt i andre lederes arbeid og dermed lite forståelse for hverandres utfordringer, og at veiledningen synes å ha bidratt til ny innsikt og forståelse på tvers av poster og avdelinger.
Vi har gjennom veiledningene erfart at det har vært en styrke å være to veiledere med ulik veilednings- og yrkeserfaring og å besitte både ledererfaring, utdanning og lang erfaring med veiledning. I veiledning av kyndige profesjonsutøvere er det viktig med en balanse mellom struktur og fleksibilitet. Veilederen kan i større grad enn ellers dele sine erfaringer som profesjonsutøver (22).
Å veilede erfarne yrkesutøvere byr på andre utfordringer enn å veilede nyutdannede og yrkesutøvere med lite erfaring. Erfarne yrkesutøvere viser evne til nyansering, fleksibilitet og oppmerksomhet vendt mot pasienter og samarbeidspartnere, og omtales som kyndige eller eksperter (23).
Evaluering fra mellomledere i sykehus viser at veiledning bidrar til å skape arenaer og forståelse mellom de ulike klinikkene. Gevinsten ved å gå i veiledning er å bli kjent med ledere på samme nivå som man kan diskutere felles problemstillinger med og kontakte ved utfordringer.
Fast avsatt tid til diskusjon og refleksjon gjør at utfordringer blir jobbet med. Mellomledernes evalueringer vektlegger veiledernes kompetanse og erfaring med veiledning og ledelse som vesentlige for å kunne møte og romme problemstillingene i veiledningen.
1. Meld. St. nr. 34 (2015–2016). Verdier i pasientens helsetjeneste – melding om prioritering. Oslo: Helse- og omsorgsdepartementet; 2015.
2. Helse Stavanger. Strategiplan for Helse Stavanger HF 2013–2017. Stavanger: Helse Stavanger HF, Stavanger universitetssjukehus; 2013. Tilgjengelig fra: https://helse-stavanger.no/Documents/Strategidokumenter/Strategidokument%20-%20Strategiplan%20for%20Helse%20Stavanger%20HF%202013%20-%202017.pdf (nedlastet 02.03.2018).
3. Helse Vest. Helse 2035: Strategi for Helse Vest. Utkast januar 2017. Tilgjengelig fra: https://helse-vest.no/seksjon/styresaker/Documents/2017/02.02.2017/Sak%2001617%20Vedlegg%201%20-%20Ny%20verksemdstrategi%20-%20Helse2035.PDF (nedlastet 02.03. 2018).
4. Schumacher A. Nasjonal plattform for ledelse i helseforetak. Oslo: Helse- og omsorgsdepartementet; 2012. Tilgjengelig fra: http://data.helse-midt.no/upload/Topplederprogrammet/Plattform/Rapport_Nasjonalplattformforledelse_web.pdf (nedlastet 02.03.2018).
5. Teslo AL. Mangfold i faglig veiledning: for helse- og sosialarbeidere. Oslo: Universitetsforlaget; 2006.
6. Eriksen-Deinoff M, Melhus J. Gode ledere inkluderer. Sykepleien. 2013;6.
7. Kirkhaug R. Verdibasert ledelse: betingelser for utøvelse av moderne lederskap. Oslo: Universitetsforlaget; 2013.
8. Norsk Sykepleierforbund. Politisk plattform for ledelse. Oslo: Norsk Sykepleierforbund; 2017. Tilgjengelig fra: https://www.nsf.no/Content/2201714/cache=20172308091215/NSF%20Politisk%20Plattform_ledelse%202017%20-%202020%20revidert.pdf (nedlastet 02.03.2018).
9. Norsk Sykepleierforbund. Sykepleier med lederansvar – god på fag og ledelse. Oslo: Norsk Sykepleierforbund; 2005. Tilgjengelig fra: https://www.nsf.no/Content/158922/NSF (nedlastet 02.03.2018).
10. Stavanger universitetssjukehus. Stillingsbeskrivelse for avdelingsledelse ved Stavanger universitetssjukehus. Stavanger: Helse Stavanger, Stavanger universitetssjukehus; 2017.
11. Miyata A, Arai H, Suga S. Nurse managers stress and coping. Open Journal of Nursing. 2015;5:957–64.
12. Spehar I. Leadership in Norwegian hospitals: a qualitative study of clinical managers’ pathways, identities, and influence strategies. Oslo: Department of Health Management and Health Economics, Institute of Health and Society, Faculty of Medicine, University of Oslo; 2015.
13. Sirola-Karvinen P, Hyrkäs K. Clinical supervision for nurses in administrative and leadership positions: a systematic literature review of the studies focusing on administrative clinical supervision. Journal of Nursing Management. 2006;14(8):601–9.
14. Pegram AM, Grainger M, Sigsworth J, While AE. Strengthening the role of the ward manager: a review of the literature. Journal of Nursing Management. 2014;22(6):685–96.
15. Tveiten S. Veiledning: mer enn ord. 4. utg. Bergen: Fagbokforlaget; 2013.
16. Ulleberg I. Kommunikasjon og veiledning: en innføring i Gregory Batesons kommunikasjonsteori – med historier fra veiledningspraksis. 2. utg. Oslo: Universitetsforlaget; 2014.
17. Ofman D. Core qualities: a gateway to human resources. Cyan Communications; 2004.
18. Andersen T, Thomsen H, Bøgeskov T. Reflekterende processer: samtaler og samtaler om samtalerne. 3. utg. København: Dansk Psykologisk Forlag; 2005.
19. Strømfors G, Edland-Gryt M. Jeg visste ikke at jeg kunne så mye: praksisrefleksjon på arbeidsplassen. Oslo: Gyldendal Akademisk; 2013.
20. Ulvestad AK, Kärki FU. Flerstemt veiledning. Oslo: Gyldendal; 2012.
21. Nordbøe C, Enmarker I. The benefits of person-centred clinical supervision in municipal healthcare experience – employees’ experience. Open Journal of Nursing. 2017;7:548–60.
22. Vråle GB. Veiledning når det røyner på. Oslo: Gyldendal Akademisk; 2015.
23. Benner P. From novice to expert: excellence and power in clinical nursing practice. New Jersey: Prentice Hall; 1984.
Gruppeveiledning av mellomledere på sykehus bidrar til å skape arenaer for samarbeid og forståelse mellom de ulike klinikkene.
Hensikten med denne fagartikkelen er å beskrive et veiledningstilbud for mellomledere i spesialisthelsetjenesten og hvordan de har vurdert dette tilbudet.
Evalueringen viser at veiledning bidrar til å skape arenaer og forståelse mellom de ulike klinikkene, og at gevinsten ved å gå i veiledning er å bli kjent med ledere på samme nivå, som man kan diskutere felles problemstillinger med og kontakte ved utfordringer. Evalueringen viser også at veiledernes kompetanse og erfaring med veiledning og ledelse er vesentlig for å kunne møte og romme problemstillingene i veiledningen.