Sjukepleiarens arbeid med individuell plan for kreftramma
Bakgrunn: Det er ei generell oppfatning blant sjukepleiarar at kreftpasientar sjeldan mottek ei utarbeidd IP. IP kan vere svært viktig for å ivareta pasienten sin brukarmedverknad og oppleving av tryggleik.
Hensikt: Målet med denne studien var å utforske og beskrive hindringar for kvifor ikkje sjukepleiarane utarbeider individuell plan (IP) for kreftpasientar når desse har behov for samansette tenester.
Metode: Denne studien nyttar metodetriangulering som design.
Resultat: Iblant respondentane var 68 sjukepleiarar og 35 leiarar. Resultatet viste for lite tid til å utarbeide IP, og dette var nemnt som ei hindring hos 44 prosent av deltakarane. Deltakarane rapporterte at 47prosent i mindre grad følte seg trygge nok på arbeidsoppgåva med å utarbeide IP. Blant deltakarane svarte 63 prosent at plikta til å innfri retten til IP måtte bli ein arbeidsinstruks ifrå leiar.
Konklusjon: Instruks til å utarbeide IP og nok tid til utarbeiding av IP, er ein føresetnad for sjukepleiarane til å oppfylle retten til IP for kreftpasientar med behov for samansette tenester.
Referer til artikkelen
Sægrov S. Sjukepleiarens arbeid med individuell plan for kreftramma. Sykepleien Forskning. 2015;10(1):54-61. DOI: 10.4220/Sykepleienf.2015.53406
Introduksjon
Det er rundt 30 000 personar som får diagnosen kreft kvart år i Noreg (1). Det betyr at det er svært mange som lever med sjukdommen og omtrent 60 prosent av dei som får kreft overlever (2). I ei landsomfattande spørjeundersøking etterlyser kreftpasientar samhandling og informasjon (3).
Individuelle planer (IP) er eit viktig reiskap ved vurdering og gjennomføring av ein rehabiliteringsprosess. I 2001 kom det for første gang ein lovfesta rett til IP og retten er ført vidare i ny lov om kommunale helse- og omsorgstjenester av 2011(4). Kommunen skal samarbeide med andre tenesteytarar om plana for å bidra til eit heilskapleg tilbod for den enkelte. Dersom ein pasient eller ein brukar har behov for tilbod både etter denne lova og spesialisthelsetenestelova eller lov om psykisk helsevern, skal kommunen sørgje for at det blir utarbeidd IP, og at planarbeidet blir koordinert (4).
I forskrift om habilitering og rehabilitering, individuell plan og koordinator av 2011 §16 (5) står det slik; pasientens og brukarens rettigheiter: «Pasient og brukar med behov for langvarige og koordinerte helse- og omsorgstenester, har rett til å få utarbeidd individuell plan», jf. Pasient- og brukerrettighetsloven § 2-5 (6). Ifølgje desse lovene er det stort fokus på det individuelle, brukarmedverknad, verdigheit , respekt og samhandling med pasient og mellom dei ulike tenestene. I fleire studier er det funne at kreftpasientar etterspør støtte i den vanskelege rekonvalesensperioden etter gjen-nomgått behandling (7–11). Helsedirektoratet ga i 2012 (12) ut ein rapport som viser at det finst lite forskingsbasert kunnskap om rehabiliteringsbehov og om samansette tenester for kreftpasientar i Noreg og korleis tenestene er tilpassa pasientane sine behov.
Profesjonell utvikling er nødvendig for å kunne møte dei unike behova til den som treng ei profesjonell hand (13). Forsking viser også at kreftpasientar forventar at kunnskap om kreft og behandling er basis i sjukepleie og tek for gitt at sjukepleiarane har slik kompetanse i tillegg til sjukepleiekompetanse som går på mellommenneskelege forhold (14,15). Lærings- og utviklingsmuligheiter kan planleggast, men det er dei menneska som deltek i læringsprosessane som i samspel med omgjevnadane sin påverknad avgjer resultatet (16). Det å nytte tidlegare tileigna kunnskap i nye samanhengar kan resultere i ny kunnskap av betyding (17–19). Ifølgje helsepersonellova (20) har sjukepleiar plikt til å delta i arbeidet med IP når ein pasient eller brukar har rett til ei slik plan etter pasient- og brukarrettigheitslova (6).
Bakgrunn
Individuell plan er i dag i liten grad i bruk i kreftomsorga i Noreg. Sjukepleiarane kan gjennom å tileigne seg tilstrekkeleg kunnskap og erfaring stadig auke -si ekspertise i å handtere nye og komplekse situasjonar (21). Slik ekspertise kan vere nyttig i samordning av tenestene til kreftpasientar og er relevant kompetanse ved utarbeiding av IP til kreftpasientane.
Hensikta med studien har vore å gjennomføre eit opplæringsprogram i IP og deretter gjere eit fokusgruppeintervju samt ei spørjeundersøking der spørsmåla har sitt grunnlag i resultatet av intervjuet. På denne måten ville ein finne ut meir om kva som fremjar og kva som hemmar sjukepleiarane si utarbeiding av IP når dei har eit sjølvstendig ansvar for dette. I publiserte resultat ifrå spørjeskjemaundersøkinga har det komme fram kva som fremjar sjukepleiarane si utarbeiding av IP. Dei var positive til IP som verktøy og til å utarbeide IP i lag med og for ein som har fått diagnosen kreft. Opplæringsprogrammet bidrog til at fleire har fått utarbeidd IP og sjukepleiarane vil i stor grad ha meir kunnskap i å utarbeide IP. Sjukepleiarane meinar at kunnskap er ein føresetnad for å lukkast med å integrere IP i det vanlege arbeidet. I denne artikkelen vil ein få fram kva som kan hemme sjukepleiarane si utarbeiding av IP. Forskingsspørsmålet som blir svart på her er: I kva grad rommar praksis for sjukepleiarane i kommune- og spesialisthelsetenesta arbeidsinstruks, nok tid samt aksept til å bruke tid, samarbeid og tryggleik til å utarbeide IP for kreftpasientar?
Metode
Design
Metodetriangulering vart valt som design for studien. Hensikta med å bruke fleire tilnærmingar for å samle og forklara data om eit fenomen, er å prøve å nærme seg ei brei framstilling av verkelegheita (22). Ifølgje Creswell & Clark (23) er det på område som er nytt og mangelfullt beskrive, behov for kvalitativ utforsking som er hypotesegenererande, før meir formell, strukturert metode kan brukast. Designet er explorativt, det vil seie at studien er designa for å utforske dimensjonen av eit fenomen for å utvikle eller forklare hypotesar omkring relasjonar mellom fenomena (22). Den aktuelle studien har eit sekvensielt Mixed methods (MM) design der kvalitative data er samla i første fase og kvantitative data er samla i andre fase (22). Studien har to ledd: 1) Opplæringsprogram og fokusgruppeintervju som er gjennomført og publisert (24) og 2) Spørjeskjemaundersøking med spørsmål som bygger på erfaringar ifrå opplæringsprogrammet og på resultatet av fokusgruppeintervjuet.
Utval
Utvalet i opplæringsprogrammet var vel 100 sjukepleiarar. Desse bestod av ressurssjukepleiarar; sjukepleiarar ifrå alle kommunar i fylket og nokre ifrå sjukehus som har eit spesifikt ansvar knytt til kreftomsorg. Samt sjukepleiarar ifrå sjukehusa i fylket som arbeidde på avdelingar med mange kreftpasientar. Etter opplæringsprogrammet blei det gjort eit strategisk utval av dei sjukepleiarane som hadde delteke i prosjektet og som blei invitert til å vere med på fokusgruppeintervju gjennom sine leiarar.
Utvalet i spørjeskjemaundersøkinga bestod av 103 sjukepleiarar som var ressurssjukepleiarar i ulike kommunar i fylket eller sjukepleiarar i sjukehus som hadde eit spesifikt ansvar knytt til kreftomsorg. Då opplæringsprogrammet starta var det ingen av dei som deltok som hadde utarbeidd IP for kreftramma tidlegare. Etter opplæringsprogrammet blei spørjeskjema delt ut til 104 personar som var til stades på fellessamlinga. Fellessamlinga med fagleg innhald er ei årleg samling som er obligatorisk for ressurssjukepleiarar og her blir også leiarar i kreftomsorga invitert med. Alle dei som tok imot spørjeskjema på fellessamlinga (n=104) leverte tilbake skjema i utfylt stand.
Innsamling av data
Opplæringsprogrammet bestod av tre samlingar med sjukepleiarar ifrå kommune og sjukehus (24) og var i tråd med veiledar til forskrift om Individuell Plan fra Sosial- og helsedirektoratet (25). To av samlingane var felles medan ei samling var delt i grupper for å fylle ut ei IP etter oppsett case. I alle samlingane var det fokusert på det positive og utfordringane ved IP i opplæringa av eller dialogen med sjukepleiarane. Prosjektleiar stod for opplæringa i samarbeid med medarbeidar ifrå kreftavdeling. Deltakarane i opplæringsprogrammet fekk utdelt spørjeskjema på ei fellessamling, prosjektleiar gav deretter ei kort forklaring til skjema og deltakarane fekk ti minutt på å fylle det ut. To medarbeidarar samla skjema inn og leverte dei til prosjektleiar. Spørjeskjemaet inneheld to bakgrunnsvariablar og 18 spørsmål om innstilling til og utarbeiding av IP. Til slutt i spørjeskjema var det rom for å gi eigne kommentarar om kva faktorar som er nødvendige for å kunne fylle ut IP for kreftramma. Spørsmåla var basert på teori og forsking om kreft som sjukdom og bakgrunn for lovgjeving/veiledar for IP. Spørsmåla hadde også sitt utgangspunkt i spørsmål som blei stilte på den første samlinga i opplæringsprogrammet, om det positive og utfordringane ved IP, det som kom fram i diskusjonar og framlegg i opplæringsprogrammet samt fokusgruppeintervjuet. Intervjuet hadde følgjande tema i intervjuguiden: «ansvar», «kompetanse», «lovfesta rett til IP» og «samhandling». Det blei gjennomført ein mindre pilottest.
Analyse av data
Fokusgruppeintervju. Intervjuet blei teke opp på lydband og blei seinare skrive ut ord for ord. Det blei gjort ein kvalitativ hermeneutisk innhaldsanalyse for å identifisere hovudtema og mønstre mellom tema.Spørjeskjemaundersøking. Statistikkprogrammet IBM SPSS Statistics 19, vart nytta og deskriptiv analyse blei gjennomført. Totalt var 104 spørjeskjema delte ut og levert tilbake, og 103 spørjeskjema er med i analysen. Eit skjema blei lagt vekk fordi vedkommande som hadde fylt det ut, hadde skrive på skjema at det var ønskeleg.
Etikk
Prosjektleiar har presentert prosjektet for Regional komité for medisinsk og helsefagleg forskingsetikk (REK). Sidan det var sjukepleiarar som var involverte i prosjektet, var det ikkje nødvendig å søkje om godkjenning. Det er sjukepleiarane i spesialist- og kommunehelsetenesta som skal utarbeide IP og gjennomføre andre tiltak som pasienten har rett på. Prosjektet og opplæringsprogrammet vart utført i samarbeid med ein kreftseksjon på eit sentralsjukehus og var kjent i sjukehusa og i kommunane i fylket. Spørjeskjema var anonymt og det utfylte og tilbakeleverte skjema blei sett på som informert skriftleg samtykke.
Resultat
Fokusgruppeintervjuet
I gruppediskusjonen peikte informantane på at det tok lang tid før dei var klar over at dei hadde ei plikt i forhold til IP. Dei erfarer at dei ikkje er gode nok til å tilby IP som eit godt verktøy for den det gjeld. Tidsfaktoren er sentral og mangel på IP går ikkje ut over liv og helse. Informantane var klare på at for liten kometanse er årsaka til at IP ikkje er meir i fokus i praksis. Det er eit vanskeleg verktøy og når det sjeldan blir teke i bruk eller det ikkje er behov for det, så blir sjukepleiarane uttrygge fordi dei ikkje praktiserar. Det er pasientar som har behov for langvarige og koordinerte tenester som kan ha rett til IP og då er samarbeid svært viktig.
Spørjeskjemaundersøkinga
Resultatet viste at av deltakarane var 68 sjukepleiarar, 30 leiarar som var sjukepleiarar og fem andre leiarar som ikkje var sjukepleiarar, men som var leiarar innafor kreftomsorg. Disse blir slegne saman til 35 leiarar i vidare analyse. I analysen fant ein ingen signifikant forskjell i svara frå sjukepleiarar og leiarar. Dei blir difor slått saman. Av respondentane var det 78 som representerte kommune, 16 representerte sjukehus og tre representerte anna. I analysen fant ein ingen forskjell mellom svara ifrå dei ulike institusjonane; kommune, sjukehus og andre. Dei blir difor slått saman.
På spørsmål om frigitt tid på arbeidsplassen er ein føresetnad for at kreftpasientar får IP var det 44 prosent som svarte ja og like mange som svarte nei (tabell 1). Resultatet viste at 51 prosent meinte det var aksept ifrå kollegaer om å bruke tid på å utarbeide IP til kreftpasientane (tabell 1). Det blei stilt spørsmål om plikta til å innfri retten til IP må vere ein ordre. Her svarte 63 prosent ja, 14 prosent nei og 23 prosent var usikre (tabell 1).

Vidare blei det stilt spørsmål om sjukepleiarane kjenner seg trygge nok i arbeidsoppgåva til å utarbeide IP for kreftramma. Her svarte 48 prosent i mindre grad og 37 prosent i for liten grad (tabell 1). På spørsmål om IP for kreftramma er ei arbeidsoppgåve på linje med andre arbeidsoppgåver svarte 58 prosent ja, 18 prosent nei og resten var usikre (tabell 1). Dei blei og spurt om det er ei større utfordring å utarbeide IP for kreftramma enn for menneske med andre diagnosar. Her svarte 36 prosent ja, 40 prosent nei og 22 prosent var usikre (tabell 1). Av dei som deltok svarte 62 prosent at dei vurderte samarbeidet mellom kommune og sjukehus som godt og 34 prosent som mykje godt (tabell 1).
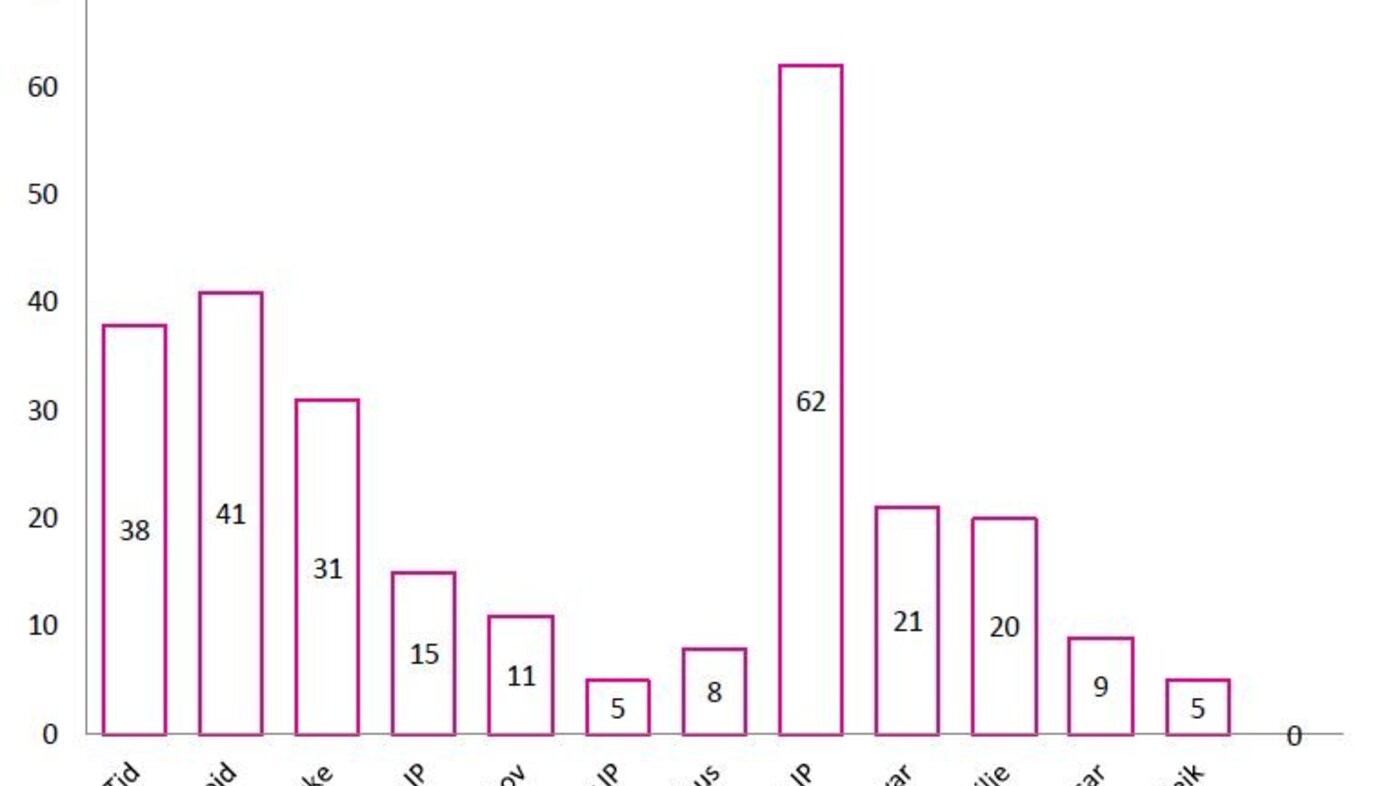
Respondentane skulle nemne inntil tre faktorar som må vere tilstades for at den lovfesta retten til IP skal bli innfridd, og her var det «kunnskap» om IP-faktoren som toppa med heile 62 prosent svar. Deretter vart det nemt «samarbeid» med 41 prosent svar og «tid til å utarbeide IP» med 38 prosent svar (figur 1).
Diskusjon
Studien viser i kva grad praksis for sjukepleiarar rommar arbeidsinstruks, tid, aksept, samarbeid og tryggleik til å utarbeide IP for kreftramma, og dette vil bli drøfta vidare.
Det å utarbeide IP tek tid og her viste resultatet at 45 prosent meinte at frigitt tid på arbeidsplassen er ein føresetnad for at kreftpasientar får IP og like mange meinte det motsette. Her hadde det vore interessant å vite om det er dei som har utarbeidd IP som svarar at frigitt tid er ein føresetnad, eller om det er dei som ikkje har utarbeidd IP. Dette gir ikkje studien svar på. Ein kan også tenke at det å utarbeide IP er ei utfordring i den travle kvardagen på sjukehus og i heimesjukepleia med heilt andre og meir konkrete arbeidsoppgåver. Ein av deltakarane i fokusgruppeintervjuet uttrykte seg slik: «Det er tidkrevjande og det meste av planlegginga skjer uansett uavhengig av IP, og må tenkast litt over hos oss. Dagane går i eitt; du må liksom ta noko først». Kreftramma etterspør støtte i den vanskelege rekonvalesensperioden etter gjennomgått behandling (7–11). Det er ikkje uvanleg å oppfatte rehabilitering som opptrening av fysiske ferdigheiter, der pasienten har håp om å bli heilt som før igjen (26).
Resultatet viste at 51 prosent meinte at det i stor grad var aksept ifrå kollegaer om å bruke tid på IP, 16 prosent meinte det i mindre grad var aksept og heile 33 prosent var usikre. Her er det ganske stor del av respondentane som er usikre, og det kan vere at dei verken har informert, tilbydd eller utarbeidd IP. Heile 63 prosent svarte ja på at plikta til å innfri retten til IP må bli ein ordre. Dette kan tyde på ein fråverande arbeidsinstruks eller at sjukepleiarane ikkje tenkjer på at dei har ei sjølvstendig plikt til denne type arbeid. I fokusgruppeintervjuet blei det uttrykt slik: «Dette er eit samspel på linje med andre gjeremål. Det å gjere mange arbeidsoppgåver blir endå sett på som viktigare enn samtale med pasienten. Det går på forståing eller gehør for at dette er eit viktig arbeid for pasienten og skal det bli eit godt verktøy som det er tenkt, må det komme i bruk av alle, vere i bruk».
På spørsmålet om sjukepleiarane kjenner seg trygge nok i arbeidsoppgåva å utarbeide IP for kreftramma, så viste resultatet at til saman så var svaret «i mindre grad» og «i for liten grad» heile 85 prosent. Det var ikkje spurt om grunnen til det, så her kan ein tenke seg at det kan vere mangel på generell kunnskap om kreft og behandling eller kunnskap om innhald i IP eller korleis ein fyller ut ein IP. Det kan også vere mangel på tryggleik i å skulle møte kreftpasientar direkte og det å skulle lage ei plan for framtidig hjelp i ein svært vanskeleg livssituasjon. Deltakarane i fokusgruppa uttrykte at kompetanse gir tryggleik. Om ein kan verktøyet godt blir det brukt. Ein kvalitativ studie (27) belyser at sjukepleiarane treng mot til å kunne ta avgjerd i pasientomsorga, og at dei særleg blir utfordra i situasjonar som angår kommunikasjon med alvorleg sjuke pasientar. Dei fleste respondentane svarte bekreftande på at å utarbeide IP for kreftramma ikkje var ei arbeidsoppgåve på lik linje med andre arbeidsoppgåver i kvardagen. Resultatet viste også at 37 prosent meinte det var ei større utfordring å utarbeide IP for kreftramma enn menneske med andre diagnosar, og her var 22 prosent usikre. Det å nytte tidlegare tileigna kunnskap i nye samanhengar kan resultere i ny kunnskap av betyding (17–19).
På spørsmål om samarbeid mellom kommune og sjukehus om kreftpasientar, så vurderte over halvparten dette samarbeidet som godt og 34 prosent vurderte det som mykje godt. Dette er ikkje i samsvar med den landsomfattande spørjeundersøkinga med over 7000 kreftpasientar (3), der dei etterlyser blant anna samhandling mellom kommune og sjukehus. Ifølgje deltakarane i fokusgruppeintervjuet så er samarbeidet mellom spesialist- og kommunehelsetenesta av og til problematisk, men når det gjeld kreftpasientar så har ein god kommunikasjon.
Av dei tre faktorar som vart rapportert å måtte vere til stades for at den lovfesta retten til IP skulle bli innfridd, var «kunnskap» om IP den faktoren som oftast gikk igjen (62 prosent). Deretter kom faktoren «samarbeid» med (41 prosent), og «tid» med (38 prosent). Eksempel på korleis sosiale omgjevnader kan stimulere til profesjonell læring er om tid til å kunne samhandle i eit profesjonelt fellesskap blir vektlagt, og om deltakarane opplever gjensidig tillit, tryggleik og støtte i kollegasamarbeid (Wadel 29).
Studiens avgrensing
Data blei samla inn med spørjeskjema som var utarbeidd av forskaren, og bør evaluerast i lys av visse avgrensingar. Validiteten av instrumentet vurderer kor nøyaktig den operasjonelle definisjonen av eit omgrep samsvarar med det teoretiske omgrepet ein har som føremål å måle (22). For eksempel indikerar validiteten i kva grad det sjølvrapporterte spørjeskjemaet framstiller det ein har til hensikt at det skal måle. Indre stadfesting kan vere spesielt kraftig og overtalande (22). Ein forskar veileda på utforminga av skjemaet og det vart fokusert på innhaldsvaliditeten. Innhaldsvaliditeten av eit instrument er nødvendigvis basert på skjønn. Det finst ingen fullstendig objektiv metode til å sikre adekvat behandling av innhaldet i eit instrument (30,31,25). Det var enkle og få spørsmål som var utforma på grunnlag av fokusgruppeintervjuet og i tillegg var det høve til å gje sluttkommentar. Spørsmåla blei ståande slik dei var gitt i pilottestinga.
Reliabiliteten til data går på kor stabile og nøyaktige målingane har vore og om same respondent ville svart det same på nytt ved ei ny måling (30,31,25). Opplæringsprogrammet gikk over halvannet år og spørjeskjemaundersøkinga blei gjort åtte månader etterpå. Sidan målingane vart gjort så lenge etterpå, kan ein tenke seg at resultatet ville blitt det same om det blei gjennomført ei ny måling etter 14 dagar. Sluttkommentarane er ein annan faktor i resultatet som kan vise at målingane er stabile. Her skåra «kunnskap» høgst på kva faktorar som må vere tilstades for at den lovfesta retten til IP for kreftramma skal bli innfridd. Dette samsvarar godt med at 95 prosent svarte ja på at opplæring er viktig for at IP skal bli integrert på lik linje med andre arbeidsoppgåver (32). Utvalet i studien var selektert med tanke på at ein ville evaluere opplæringsprogrammet. Det kan vere at ei større gruppe enn dei som deltok i studien ville svart det same, men resultatet kunne også ha blitt eit anna.
Konklusjon
Ein føresetnad for at kreftramma får utarbeidd IP er at sjukepleiarane har kunnskap om sjukdommen kreft, behandling av denne, samhandling med aktuelle tenester for kreftpasientar, og korleis utforme ein IP, slik at dei kjenner seg trygge i møte med den kreftramma og i utarbeiding av IP. Ein annan føresetnad for at kreftpasientar skal få oppfylt retten til IP, er at det blir sett av tid til denne arbeidsoppgåva slik at det blir tryggleik i kollegiet på at ein skal ta seg tid til dette, samt at sjukepleiarane blir klar over at dei har eit sjølvstendig lovfesta ansvar for å utarbeide IP.
Referanser
1. Kreftregisteret (2011). Cancer in Norway 2009 Cancer Registry of Norway, Institute of Population-based Cancer Research , Oslo.
2. Loge JH, Dahl AA, Fosså SD, Kiserud CE. Kreftoverlevere, Ny kunnskap og nye Muligheter i et langtidsperspektiv. 2013; Gyldendal Akademisk, Oslo.
3. http://www.kunnskapssenteret.no/.Nyheter/mangelfull + samhandling +om + kreftpas. (Nedlasta 09.01.13).
4. Lovdata. Lov om kommunale helse–og omsorgstjenester m. m (helse- og omsorgstjenesteloven) 2011 § 1-1, punkt 5. Tilgjengeleg frå: http://lovdata.no dokument/NL/lov/2011-06-24-30?= Lov +om+kommu. (Lasta ned 24.10.2014)
5. Lovdata.Forskrift om habilitering og rehabilitering, individuell plan og koordinator av 20011 § 16. Tilgjengeleg frå: http://lovdata.no/dokument/SF/forskrift/2011-12-16-1556?Q=Forskrift+. (Lasta ned 24.10.2014).
6. Lov om pasient- og brukerrettigheter (pasient og brukerrettighetsloven) 1999, §2-5.
7. Winterling J, Sidenvall B, Glimelius B, Nordin K. Expectations for the recovery period period after cancer treatment- a qualitative study. European Journal of Cancer Care 2009; 18,585–93.
8. Pattison NA, Doland S, Townsend P, Townsend R. After critical care: a study to explore Patients’ experiences of a follow-up service. Journal of Clinical Nursing 2007; 16: 2122–31.
9. Wilson K, Pateman B, Beaver K, Luker K.A. Patient and carer needs following a cancer-related hospital admission: the importance of referral to the district nursing service. Journal of Advanced Nursing 2002; 38:245–253
10. Vivar CG, Mcqueen A. Informational and emotional needs of long-term survivors of breast cancer. Journal of Advanced Nursing 2005; 51:520–8.
11. Mckenzie H, Boughton M, Hayes L, Forsyth S, Davies M, Underwood, E, Mcvey P. A Sense of security for cancer patients at home: the role of community nurses. University of Sydney, Journal compilation.2007;15: 352–9.
12. Helsedirektoratet. Rehabiliteringstilbudet til pasienter med kreft. Kartlegging og anbefalinger. Rapport fra en arbeidsgruppe oppnevnt av Helsedirektoratet. 2012; IS–1976, trykksak@helsedir.no
13. Benner P, Tanner CA, & Chesla CA. Expertise in nursing practice: caring, clinical judgment & ethics. 2009; New York: Springer.
14. Kvåle K, Bondevik M. Patients’ Perceptions of the Importance of Nurses’ Knowledge About Cancer and Its Treatment for Quality Nursing Care. Oncology Nursing Forum. 2010; 37:4,
15. Kvåle K, Bondevik M. What is important for patient centred care? A qualitative study about the perceptions of patients with cancer. Scandinavic Journal of Caring Science 2008; 22:582–8
16. Klev R & Levin M. Forandring som praksis. Endringsledelse gjennom læring ogutvikling. 2009; Fagbokforlaget, Bergen.
17. Benner P & Sutphen M. Learning Across the Professions: The Clergy, a Case in Point. Journal of Nursing Education 2007;46: 103–8.
18. Hager P & Smith E. The Inescapability of Significant Contextual Learning in Work Performance. London Review of Education 2004;2:33–46.
19. Hager P & Hodkinson P. Moving beyond the metaphor of transfer of learnig. British Educational Research Journal 2009; 35:619–38.
20. Lovdata. Lov om helsepersonell. 2. Juli 1999; nr 4. (helsepersonelloven). Tilgjengelig fra://www. Lovdata. no/all/tl-19990702-064-008.htlm.
21. Eraut M. Ekspert and expertise: meanings and perspectives. Learning in Health & Social Care 2005; 4:173–9.
22. Polit DF, Beck TC. Nursing Research. 2012. Lippincott Williams & Wilkins, China.
23. Cresswell, JW & Plano Clark, VL. Designing and conducting mixed methods research. 2007. Thousand Oaks, CA: Sage.
24. Sægrov S. Implementering av individuell plan (IP) for kreftramma. Vård i Norden, 2012;05:26–30.
25. Helsedirektoratet. Veiledar til forskrift om individuell plan 2010.
26. Rene B. Rehabilitering og medverknad i eit helsefremmande perspektiv.
Ei kasusstudie med 9 pasientar i to ulike rehabiliteringsopplegg. 2010; Mastergrad, Hemil-senteret, Universitetet i Bergen.
27. Skår R. Læringsprosessar i sykepleieres læringserfaringer. En studie av sykepleieres læringserfaringer. 2010; Doktorgrad (PhD) Universitetet i Bergen. Noreg.
28. Sosial- og helsedepartementet Stortingsmelding nr.21, 1998–1999 (1998) Ansvar og meistring.
29. Wadel C. En lærende organisasjon. Et mellommenneskeleg perspektiv. 2008. Høyskoleforlaget, Kristiansand, Noreg.
30. Lund T, Haugen R. Forskingsprosessen. 2006. Unipub AS, Oslo.
31. Malterud K. Kvalitative metoder i medisinsk forsking. 2011. Universitetsforlaget, Oslo.
32. Sægrov S, Kunnskap som ein føresetnad for samhandling i kreftomsorga.Vård i Norden. 2013;110:33–6.

Mest lest
Doktorgrader
Utforming og evaluering av implementeringsstrategier for fallforebygging i hjemmetjenesten
Hjemmesykehus for voksne: En kvalitativ studie av implementering og tjenestelevering
Eksistensiell omsorg til eldre pasienter med ervervet døvblindhet
Perifere venekatetre (PVK) - økt pasientsikkerhet og en bedre oppfølging med et pålitelig vurderingsverktøy















0 Kommentarer