Slik jobber sykepleiere i stab på Søreide sykehjem

Sykehjemmet har siden oppstart i 2004 vært organisert med sykepleiere i stab. Både beboerne og de ansatte er fornøyde med organiseringen.
Marie Eidsvik, spesialsykepleier ved Søreide sykehjem, hadde et innspill i Sykepleien: Innfør sykepleier i stab på sykehjem! Etter innspillet har sykehjemmet blitt kontaktet av flere sykehjem som vil vite mer om organiseringen.
– Som spesialsykepleier i stab får jeg observert og undersøkt beboerne fra stabile og normale dager, til de blir dårlige. Jeg får iverksatt tiltak i samråd med lege og evaluert effekt av tiltak og behandling som blir gitt. Det er utrolig mye lære i å få følge beboere fra stabile til ustabile faser, og tilbake igjen. Da er vi tett på, sier Eidsvik.
Modell fra Danmark
Sykepleie i stab-modellen kommer fra Danmark og har fungert på Søreide siden 2004.
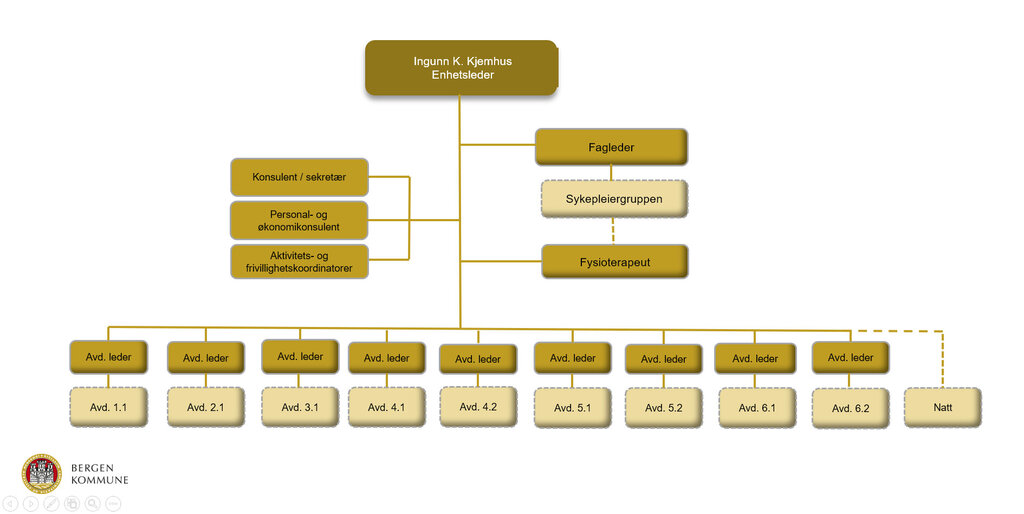
Sykehjemmet ligger i Ytrerbygda bydel i Bergen. Det er 90 langtidsplasser for beboere med demens på Søreide, fordelt på 9 avdelinger. Hver avdeling ledes av en helsefagarbeider med teamansvar. Under lederen jobber det helsefagarbeidere og ufaglærte.
Tretten sykepleiere er ansatt på sykehjemmet. Disse har primæransvar for maksimum to avdelinger basert på stillingsprosent. Sykepleierne har ikke pleie- og rutineoppgaver på avdelingene. De utfører sykepleieprosedyrer som krever sykepleiekompetanse. Oppgaven deres på avdelingene er å veilede og rådgi. Sykepleierne har også ambulerende vakter på de resterende avdelingene.
Utfordringer gir suksess
På møterommet i 1. etasje sitter Camilla Furuset, som er fagleder og geriatrisk sykepleier. Tvers over sitter Marie Eidsvik, spesialsykepleier og innsender av innspillet til Sykepleien. Ingunn Kristin Kjemhus, som er styreleder og institusjonssjef på Søreide sykehjem, er også til stede. De tre kvinnene forteller villig om organiseringen av sykehjemmet.
– Organiseringen med sykepleie i stab fungere veldig bra på Søreide. De ansatte får utfordringer, som gjør at de trives. Vi har stabilt personale. Dette er nøkkelen til suksess hos oss, mener Kjemhus.
– Men for at ordningen skal fungere, er vi avhengige av gode helsefagarbeidere som ledere i teamene, sier hun.
Viktig med klare roller
– Inntrykket mitt er at sykepleierrollen har blitt mer grenseløs, sier Marie Eidsvik.
Hun presiserer: En sykepleier skal gjøre alt på lik linje som de andre ansatte. Det å dekke av bordet og sette i oppvaskmaskinen eller vaske over gulv og bord krever ikke sykepleiekompetanse. Det å stelle et kreftsår, smertelindre en terminal beboer eller ta seg tid til å lytte og gi god informasjon til en utrygg pårørende, krever sykepleierkompetanse.
– Jeg kan gjøre den ufaglærte sin jobb, men den ufaglærte kan ikke gjøre min jobb. Vi må ha klare, avgrensede roller for å sikre helheten.
– Arbeidsmengden kan fort bli for stor, og rollekonflikter kan oppstå når alle skal gjøre alt, men samtidig ikke kan gjøre alt, sier hun.
Eidsvik mener at når de jobber tverrfaglig, benytter de hverandres kompetanse og egenskaper. Uten dyktige og ansvarsbevisste helsefagarbeidere og ufaglærte hadde ikke denne organiseringen gått. Hun har stor tillit til dem hun jobber med og ønsker å være tilgjengelig for dem, uansett hvilken problemstilling de står overfor.
Modellen krever tett samarbeid
Motstandere av denne organiseringen mener at gjennom pleie, stell og måltider får sykepleieren god mulighet for å observere brukeren. Sykepleieren har faglig kunnskap som gjør at tegn på endringer raskt kan oppdages. Så: Er helsefagarbeideren kvalifisert til å fange opp tilstanden til beboerne?
Marie Eidsvik svarer at alle helsefagarbeiderne rapporterer skriftlig hver dag om beboerne. De har stort ansvar, mener hun, men samtidig får de god opplæring angående hva som skal observeres, og hvordan de skal observere. Det er viktig at tilbakemeldingene deres er objektive.
Camilla Furuset legger til at teamlederne har lav terskel for å tilkalle sykepleier.
Når en beboer flytter inn, kartlegger primærsykepleieren sammen med primærkontakt individuelle behov og risikoområder som ernæring, fallrisiko, hud og så videre, og lager en individuell tiltaksplan. Sykehjemmene i Bergen kommune har implementert pasientsikkerhetsprogrammet og bruker risikotavler på hver avdeling.
– Beboerne på Søreide har demens i ulik grad. Vår organisering gjør at beboerne forholder seg til kjent personale, sier Ingunn Kristin Kjemhus.
Rekrutterer internt
– Det er veldig mange flinke helsefagarbeidere, og flere av dem passer godt som ledere. Det er samfunnsøkonomisk å videreutvikle de som allerede er i faget. De får karrierestigning her. De kjenner bedriften godt og har stolthet til Søreide, forteller Kjemhus.
– Camilla er et godt eksempel på en som har gått gradene på sykehjemmet; først pleieassistent, så sykepleier med geriatrisk etterutdanning og nå fagleder med personalansvar for sykepleiergruppen, sier Kjemhus.
– Flere ufaglærte som jobber hos oss, har opparbeidet seg realkompetanse gjennom mange år, og tar ansvar. De er så godt personlig egnet for eldreomsorgen, sier hun.
Marie Eidsvik legger til at de ikke benytter bemanningsbyråer, foruten noen ganger når de mangler sykepleier på natt. Sykehjemmet tilstreber å gjøre ringevikarene sine trygge og gode, slik at beboerne slipper å måtte møte nye ansikter så ofte.
– Vi tilstreber kontinuitet, sier hun.
Søreideånden
I andre etasje står Hege Fagermo inne på avdeling 1.1. Hun er helsefagarbeider med teamlederansvar. Hege er storfornøyd med organiseringen sykepleie i stab. Hun føler seg trygg i ordningen og vet at det er mulig å kontakte en sykepleier en gang for mye heller enn en gang for lite.
– Bare en telefon unna, så får vi hjelp sier, hun.
– Søreideånden, det er ønske om å bidra.

Opplæring av helsefagarbeidere
Det er stor tillit mellom profesjonene, mener Furuset, Eidsvik og Kjemhus.
– Har for eksempel en beboer en rød hæl, ringer helsefagarbeider sykepleier, og sykepleier kommer og vurderer. Sykepleier iverksetter tiltak, og helsefagarbeider følger opp. Dette gir tillit og mestring. Men det er sykepleierens ansvar å følge opp med kontroll og evaluering, sier Marie Eidsvik.
Hun forteller at flere av helsefagarbeidere har tatt kursing i Demensomsorgens ABC, som er en satsing innen Demensplanen (2015) 2020. Sykehjemmet har kursing og intern og ekstern undervisning lagt inn i fagplan. De benytter metoder som VIPS og Marte Meo (se faktaboks).
Lettere å kompetanseheve
Kjemhus sier at sykepleieren jobber mer fagrettet med denne organiseringen. De jobber tett med de andre sykepleierne på huset, så modellen gir rom for faglig diskusjon. Det er lettere å kompetanseheve sykepleierne når de er i en egen gruppe og det er tid til utvikling.
– Det er mindre slitasje på sykepleiergruppen. Vi har lavt sykefravær, sier hun.
Noen sykepleiere har delegert fagansvar. De holder kurs og følger opp sine fagområder. Fagleder Camilla Furuset er geriatrisk sykepleier og har mange gode tips når det kommer til god demensomsorg, Marie Eidsvik er hygiene- og smittevernansvarlig, de har sårsykepleier, ressurssykepleier i palliasjon, kreftsykepleier og ressurssykepleier i ernæring.
– Organiseringen gir oss mulighet for å jobbe kunnskapsbasert, sier Kjemhus.
Sykepleierne kan gjøre stell
Sykehjemmet har to skjermede avdelinger med beboere som noen ganger trenger en-til-en-oppfølging. Eidsvik forteller at her kan sykepleierne avlaste og være til stede for beboeren og de ansatte.
– Vi har mulighet, og ofte tid, til å gå inn å gjøre et stell, delta i en matsituasjon eller være en ekstraressurs for avdelingen, sier Marie Eidsvik.
Hun sier at sykepleierne kjenner alle beboerne på sin avdeling svært godt og har god kjennskap til de andre beboerne. Når som helst kan de tre inn i en bebeoersituasjon, med kunnskap om dem.
Utfordringer
Camilla Furuset mener at organiseringen ikke er rosenrød.
– Det hender jo her som alle andre steder at det skjer uplanlagte endringer i bemanning som gjør at det kan være ufaglærte med mindre fagkunnskaper og erfaring på jobb. Derfor er vi veldig opptatt av å drille dem på når de skal ringe sykepleier, samt hva de skal rapportere om til kollega og i pasientjournalsystemet, sier hun.
Åpen invitasjon
– Årlige beboer- og pårørendeundersøkelser gir positive tilbakemeldinger. Beboerne er trygge og de spiser godt. Trivsel gjør at flere trenger mindre medisiner, sier Kjemhus.
– Ja, vi inviterer til hospitering for dem som ønsker å se hvordan organiseringen fungerer, sier hun.
Hospitanter har de hatt, sier Eidsvik. De fikk gode og reflekterte tilbakemeldinger.
– Jeg tror at flere langtidssykehjem trygt kan organisere seg som oss, men samtidig tror jeg ikke dette er riktig for alle, sier hun.
– Alle kan ikke gjøre alt, og alle har vi forskjellige behov og interesser. Vi må møte sykepleiermangelen med fleksibilitet og tilby forskjellige organisasjonsformer, så lenge pasientsikkerheten ivaretas og arbeidsmiljøet er godt, sier hun.
Mener modellen krever god ledelse
Caroline Boda-Waksvik er avdelingsleder ved Brevik sykehjem i Telemark. Hun har jobbet i liknende organisering som sykepleie i stab i Skien kommune. De kalte det «fagteam», hvor alle sykepleierne ble trukket ut av avdelingen og servet hele huset med tanke på sykepleieroppgaver og prosedyrer. Stort sett deltok de ikke i daglig stell, de tok heller kartleggingsstell og terminalstell.
– Denne modellen fordret god ledelse, sier Boda-Waksvik.
– Som sykepleier likte jeg godt modellen, da det skapte et større faglig miljø for meg som sykepleier, forteller hun.
Sykehjemmet hadde 74 langtidsbeboere, hvor en del hadde kognitiv svikt og demens. De var mellom 10 og 13 sykepleiere, i tillegg til noen på natt.
Fanger ikke opp tegn
Boda-Waksviks personlige og faglige mening er at sykepleierne ble mer distanserte fra beboerne. De gikk glipp av viktige observasjoner i hverdagen, som det ernæringsmessige, kvalme- og smerteproblematikk, de små funksjonsfallene i for eksempel stå- og gangfunksjon, små respiratoriske forandringer. Modellen krever også faglig gode hjelpepleiere/helsefagarbeidere som kan faget sitt og sier tidlig ifra til sykepleier ved små endringer, mener hun.
– Beboere er prisgitt dyktige fagarbeidere. Sykepleieren er i mye større grad en detektiv, sier Boda-Waksvik. Hun mener likevel at stab-/fagteam-modellen er spennende med hensyn til rekruttering og det å beholde sykepleiere i faget.
– Det gir sykepleiere muligheter for å utvikle seg og bli tryggere i fagkunnskapen sin. Både blant annet ved å jobbe ad hoc, stole på egen kunnskap og å lære av andre sykepleiere med annen erfaring.
Hun følte også at de hadde god kontroll på hele sykehjemmet med tanke på oppfølgning av sår, smerteplaster, kateteriseringer, og liknende.
Ulikt syn på modell
– Fungerer modellen bedre for sykepleieren enn for bruker?
Boda-Waksvik synes det er både og. Det var definitivt positivt for sykepleierne med tanke på fagutvikling og fagmiljø. Sykepleieroppgavene ble ikke like godt fulgt opp da sykepleierne var på avdeling, på grunn av tid, fokus og muligens mangel på å utvikle faget sitt.
– Det er det mellommenneskelige aspektet jeg føler veldig på at jeg mistet. Det å være «bedside» var nok noe som beboerne mistet når sykepleierne gikk på topp. Men dette er et personlig syn, og ikke alle er enige med meg. Jeg liker godt den tette beboeroppfølgningen, mens andre sykepleiere mente at fagarbeiderne og assistentene var gode på dette, og at beboerne ikke tapte noe på at vi ikke var «bedside», sier Boda-Waksvik.

















0 Kommentarer