Bruk av innkomst-CTG hos lavrisikofødende kvinner: en klinisk audit
Bakgrunn: Elektronisk overvåkning av fosteret, såkalt innkomst-CTG (kardiotokografi), blir mye brukt ved normale fødsler, til tross for at slik bruk ikke er forbundet med bedre fødselsutfall. Fødselsomsorgen i dag er preget av unødvendig bruk av teknologi, selv om et ledende prinsipp er at tiltak kun skal iverksettes i nødvendige situasjoner, og der intervensjonene kan gjøre mer nytte enn skade.
Hensikt: Hensikten med denne kvalitetsforbedringsstudien var å kartlegge bruken av innkomst-CTG hos lavrisikofødende etter iverksatt implementeringstiltak for å redusere forekomsten av innkomst-CTG.
Metode: Med klinisk audit som metode kartla vi lavrisikofødende kvinner retrospektivt i fire uker (n = 164). Etter kartleggingen av praksis satte vi inn flere endringstiltak sammen med nøkkelpersoner i miljøet. I etterkant av endringstiltakene besluttet vi å gjennomføre en statistisk prosesskontroll over 18 uker for å observere bruken av innkomst-CTG etter at tiltak var iverksatt (n = 168).
Resultat: Auditen viste at det ble tatt innkomst-CTG hos 77 prosent av lavrisikofødende. I samarbeid med nøkkelpersoner i miljøet og ledelsen ga vi tilbakemelding til praksisfeltet samt at vi iverksatte implementeringstiltak skreddersydd for den aktuelle klinikken. Disse tiltakene førte til en forbedring av praksis der bruken av innkomst-CTG var redusert til 30 prosent. Statistisk prosesskontroll viste at endringen av praksis over tid var stabil.
Konklusjon: Auditen avdekket at var det en diskrepans mellom praksis og kunnskapsbaserte retningslinjer. Ønsket standard for praksis ble ikke møtt, men etter at vi iverksatte implementeringstiltak, var bruken av innkomst-CTG signifikant redusert.
Referer til artikkelen
Jørandli K, Nese A, Vik E, Aasekjær K. Bruk av innkomst-CTG hos lavrisikofødende kvinner: en klinisk audit. Sykepleien Forskning. 2019; 14(78661):e-78661. DOI: 10.4220/Sykepleienf.2019.78661
Et ledende prinsipp innen fødselsomsorgen er at tiltak under fødselen bare skal iverksettes i helt nødvendige situasjoner, og der intervensjonene kan gjøre mer nytte enn skade (1). En konsekvens av uhensiktsmessige intervensjoner ved normale fødsler er muligheten for uønsket variasjon i praksis, som igjen kan medføre at kvaliteten på fødselsomsorgen svekkes (2, 3).
Studier viser at fødselsomsorgen i dag er preget av unødvendig bruk av teknologi, der det er gjennomgående at det interveneres for ofte og for mye ved normale fødsler (2, 4). Elektronisk fosterovervåkning (CTG, kardiotokografi) er en avansert fosterovervåkningsmetode som er et nyttig hjelpemiddel dersom fødselen avviker fra det normale. En slik fosterovervåkning anbefales ikke av friske gravide fordi avansert overvåkning kan føre til uheldige utfall og unødvendige intervensjoner i fødselsforløpet (2, 5).
Studier har dessuten vist at rutinemessig bruk av innkomst-CTG i stedet for intermitterende auskultasjon (håndholdt Doppler, jordmorstetoskop) øker risikoen for keisersnitt med 20 prosent (6, 7). Videre er det dokumentert at innkomst-CTG blant lavrisikokvinner verken reduserer forekomsten av neonatale dødsfall, påvirker Apgar-skåren eller reduserer innleggelse til nyfødtintensiv (6, 8, 9).
En systematisk oversiktsartikkel av lavrisikofødende konkluderer med at innkomst-CTG ikke bedrer kvaliteten eller pasientsikkerheten i fødselsomsorgen sammenliknet med intermitterende auskultasjon (7). På tross av dette blir CTG mye brukt ved normale fødsler (2).
Hensikten med studien
Fødselsomsorgen i Norge holder høy kvalitet i internasjonal målestokk (5). Like fullt har Helsedirektoratet gjennomført en kartlegging av jordmortjenesten, som konkluderer med behovet for en kvalitetsmessig heving av kunnskapsbaserte tjenester i fødselsomsorgen (10). En slik kvalitetsheving krever at jordmortjenesten baserer seg på den beste tilgjengelige kunnskapen.
Å arbeide kunnskapsbasert handler om å ta beslutninger i praksis basert på pålitelige forskningsresultater og bruke disse forskningsresultatene i kombinasjon med klinisk erfaring og pasientens ønsker og behov (11). Helsetjenestene har som mål å redusere bruken av intervensjoner i normale fødsler (12).
Ved en større kvinneklinikk erfarte de i praksis at innkomst-CTG ofte ble brukt i normale fødsler. Gjennom klinisk audit ønsket vi derfor å (1) kartlegge bruken av innkomst-CTG i normale fødsler ved kvinneklinikken, (2) vurdere om praksis var i tråd med kunnskapsbaserte anbefalinger, og (3) iverksette forbedringstiltak dersom det var nødvendig.
Metode
Klinisk audit har til hensikt å forbedre kvaliteten på pasientbehandlingen gjennom å evaluere i hvilken grad praksisen samsvarer med kunnskapsbaserte retningslinjer samt forbedre kvaliteten på helsetjenesten (13, 14). Metoden er en trinnvis, systematisk prosess som består av forberedelse, kartlegge praksis (audit), vurdere kvaliteten av praksis opp mot kriterier og standard, iverksette endringstiltak og gjøre ny vurdering av praksis (re-audit) (13).
Setting
Denne kliniske auditen er gjennomført ved en stor kvinneklinikk i Norge som har i underkant av 5000 fødsler i året. Klinikken består av en høyrisikoavdeling og en jordmorstyrt lavrisikoavdeling. Begge avdelingene ble inkludert i kartleggingen. Kvalitetsforbedringsstudien ble gjennomført i tidsperioden høsten 2016 til våren 2018. Inklusjonskriterier for audit er lavrisikofødende kvinner.
Kriteriene for lavrisikofødende er satt i henhold til nasjonale krav for fødselsomsorgen og inkluderer følgende: frisk kvinne med et normalt svangerskap til termin med et foster i hodeleie, der fødselen starter spontant, og der kvinnen er uten kjent sykdom som kan medføre komplikasjoner, og der hun ikke tidligere har gjennomgått kompliserte svangerskap og fødsler (5).
Kvalitetsmål
Kvalitetsmål deles inn i kriterium og standard. Kriteriet fremstiller det ideelle målet for kvaliteten, mens standarden beskriver det realistiske målet i praksis (13). Kvaliteten på praksis ble vurdert gjennom ett kriterium og én standard, som var målbare og basert på vitenskapelig kunnskap (tabell 1).

Kriteriet ble satt til «innkomst-CTG skal kun tas på medisinsk indikasjon». For å fastsette kriterium og standard utførte vi et systematisk søk i ulike nasjonale og internasjonale retningslinjer samt i databaser (Guidelines International Network (G-I-N), Helsebiblioteket, WHO, Cochrane Library, Pubmed, Embase, Cinahl og Maternity and Infant Care).
Kvaliteten til de ulike kildene ble kritisk vurdert før de ble inkludert i kunnskapsgrunnlaget (15, 16). Kriteriet er satt på bakgrunn av tre retningslinjer og en systematisk oversiktsartikkel (1, 17–19). Den forventede standarden på praksis ble satt til at innkomst-CTG ikke skal tas dersom fødselen er vurdert som lavrisiko (100 prosent). Vi vurderte at det ikke var noen grunn til at standarden skulle fravike kriteriet, da kunnskapsgrunnlaget eksplisitt sier at innkomst-CTG ikke skal tas på lavrisikofødende (1, 17–19).
Kartlegging av praksis
Kvaliteten på praksis ble kartlagt i to omganger: 1) før (audit) og 2) etter implementering av forbedringstiltak (re-audit). Ved begge kartleggingene samlet vi inn data ved å bruke journalsystemet IMATIS Natus. Vi samlet inn data ved å gjennomgå hver journal systematisk med et kartleggingsverktøy (audit-skjema). Vi brukte et validert kartleggingsverktøy (20). Verktøyet ble justert for å tilpasse det til de lokale forholdene på klinikken ved å prøve det ut på fem journaler uavhengig av hverandre (21).
Det ferdigutviklede verktøyet gjennomgikk så en inter-rater reliabilitetstest ved at første- og andreforfatteren vurderte fem nye journaler uavhengig av hverandre for å se om journalene ble kartlagt likt. Sammenlikningen av denne testen viste at kartleggingsverktøyet ble brukt likt. Journalene ble deretter fordelt mellom første- og andreforfatteren og vurdert manuelt opp mot kartleggingsverktøyet.
I den første kartleggingen av praksis (audit) innhentet vi data fra hele februar måned i 2016. Ved kartlegging nummer to (re-audit) hentet vi data i perioden februar til juni 2018 i en tidsserieanalyse for å kunne undersøke endring gjennom statistisk prosesskontroll (22).
Endringstiltak
Vi gjennomførte en barriereanalyse for å avdekke hvilke barrierer som lå til grunn for at anbefalingene for praksis ikke ble fulgt. Barrierene ble kartlagt gjennom intervjuer med jordmødre, diskusjoner i en tverrfaglig arbeidsgruppe samt ved uformelle samtaler og diskusjoner i arbeidsmiljøet.
Denne kartleggingen resulterte i en fiskebeinsanalyse (figur 1) for å synliggjøre mulige sammenhenger mellom manglende etterlevelse av retningslinjer i praksis, og for å avdekke hvilke barrierer som var viktigst for å kunne endre praksisen (23). Fiskebeinsanalysen viste at de største barrierene for å redusere bruken av innkomst-CTG var miljøet og personalet.
Det eksisterte en faglig usikkerhet hos jordmødrene om bruken av innkomst-CTG. Jordmødrene var usikre og utrygge på sin egen kunnskap. Denne usikkerheten og frykten resulterte i at de iverksatte tiltak som innkomst-CTG fordi de mente at de dermed ikke ville overse fosterstress og på den måten sikre at fødselen ikke ville ende med negativt utfall.
Fagmiljøet ved klinikken var preget av et risikoperspektiv, der det var en sterk kultur for å ta innkomst-CTG. Denne kulturen var preget av at ulike faggrupper, som jordmødre og obstetrikere, hadde ulike forventninger og oppfatninger om når innkomst-CTG skulle brukes. Jordmødrene opplevde at obstetrikerne forventet at innkomst-CTG skulle tas av alle kvinner, og derfor ble dette gjort. I tillegg til uklare oppfatninger om når innkomst-CTG skulle tas, var den lokale fagprosedyren for innkomst-CTG utydelig og vanskelig å tolke.
Resultatene fra fiskebeinsanalysen ble brukt til å skreddersy implementeringstiltak tilpasset den aktuelle klinikken (24). Det ble satt inn flere tiltak, noe som viste seg å være mer effektivt for å endre atferd enn ett tiltak alene (25). Kunnskapsgrunnlaget for de iverksatte tiltakene er innhentet fra systematiske oversiktsartikler om hvilke tiltak som har vist seg å være effektive ved endring av praksis (14, 26, 27).
Deltakere i studien
Vi rekrutterte seks jordmødre fra begge fødeavdelingene som opinionsledere for prosjektet i forkant av re-auditen. Gjennom prosessen ble disse ervervede nøkkelpersonene oppdatert og oppmuntret til å følge med på problemområdet i miljøet (26). Det andre tiltaket i prosjektet var tilbakemelding til avdelingene (14, 28). Tilbakemeldingen ble gitt muntlig og skriftlig flere ganger gjennom prosessen på ulike plattformer av både ledelsen, nøkkelpersonene og forfatterne av artikkelen. De inkluderte foreløpige resultater.
Tilbakemeldingene ble formidlet kort tid etter første kartlegging, i forkant av implementeringstiltakene og to måneder etter at tiltakene var iverksatt. Både ledelsen og første- og andreforfatteren formidlet tilbakemeldingen på lokale undervisningsdager, på fagmøter til fødselsleger, i månedlige informasjonsbrev fra ledelsen samt på e-post.
Det siste implementeringstiltaket som ble iverksatt, var skriftlig undervisningsmateriell i form av plakater, som ble hengt opp på alle mottaksrom der jordmødre tar innkomst-CTG (27). Plakatene ble hengt opp ved oppstarten av re-auditen.
Kartlegging av ny praksis (re-audit)
I re-auditen hentet vi inn data hver fjerde uke i løpet av en periode på 18 uker, slik at datainnsamlingen til sammen besto av fem måletidspunkter mellom februar 2018 og juni 2018. Hvert målepunkt i tidsserien varte i én uke. Vi brukte statistisk prosesskontroll for å følge og analysere hvordan endringen utviklet seg underveis i auditen (29).
Dataanalyse
Datamaterialet ble plottet og analysert i Statistical Package for the Social Sciences (IBM SPSS) versjon 24.0 (IBM Corp., 2016). Alle data ble plottet av to personer uavhengig av hverandre for å sikre korrekt innføring av dataene (30). Diskrepans mellom reell praksis og ideell praksis (kriterium) ble presentert med antall og prosent. Vi beregnet konfidensintervallet rundt prosentestimatene til 95 prosent (31, 32).
For å sammenlikne målingene i auditen og re-auditen benyttet vi Pearsons kjikvadrattest (32). Konfidensintervall av to andeler ble benyttet for å beregne konfidensintervall for endringen mellom auditen og re-auditen (31). Signifikansnivået er satt til 0,05 på alle testene (32).
For å kartlegge utviklingen av endring over tid før og etter implementering utarbeidet vi et prosentdiagram (29). Prosentdiagrammet (p-diagram) viser endringer i perioden re-auditen ble gjennomført. P-diagrammet viser de repeterende målingene av praksisen som ble gjennomført i februar til juni 2018, totalt fem målinger. For å kunne sammenlikne tidsserien i re-auditen med auditen beregnet vi gjennomsnittet fra alle de fem målingene. På denne måten kunne vi vurdere om praksisen var forbedret.
Kvalitetsforbedringsstudien ble meldt til og godkjent av det lokale personvernombudet. Alle dataene er behandlet konfidensielt og lagret på sykehusets kvalitetsserver.
Resultater
Kvaliteten på praksis målt opp mot kriterier for praksis (audit)
I auditen var det totalt 395 fødsler i februar 2016, hvorav 164 kvinner ble inkludert på bakgrunn av inklusjonskriteriene. Innkomst-CTG ble utført i 77 prosent (n = 126) av journalene (95 %, KI 70–83) (tabell 2). I auditen var 90 prosent (n = 147) av kvinnene innlagt på lavrisikoavdeling, og 10 prosent (n = 17) av kvinnene var innlagt på høyrisikoavdeling.
Fordelingen av innkomst-CTG ved de forskjellige avdelingene viste at ved høyrisikoavdelingen var forekomsten av innkomst-CTG 88 prosent (n = 14) (95 %, KI 73–104), og ved lavrisikoavdelingen var forekomsten 76 prosent (n = 111) (95 %, KI 69–82).

Ny kartlegging av praksis (re-audit)
Ved ny kartlegging av praksis utførte vi en statistisk overvåkning (statistisk prosesskontroll) av praksisendringen med fem repeterende målinger. Tidsserien viste en stabil endring over tid med liten variasjon, der den lavest observerte bruken av innkomst-CTG var 24 prosent (uke 6), og den høyest observerte bruken var 41 prosent (uke 10).
Det var ingen tegn til stigning i bruken av innkomst-CTG ut over månedene som ble målt, og ved siste stikkmåling fra praksis var bruken av innkomst-CTG nede i 26 prosent (uke 22) (figur 1).
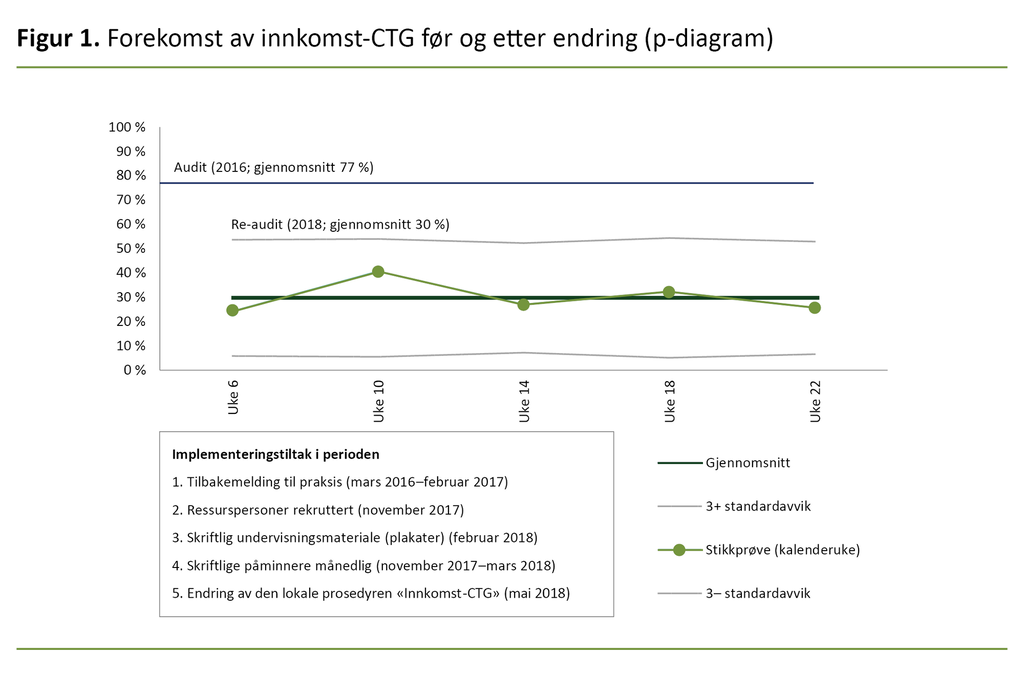
Totalt ble 168 kvinner inkludert i re-auditen. Av utvalget var 13 prosent (n = 23) kvinner innlagt på høyrisikoavdelingen og 86 prosent (n = 145) innlagt på lavrisikoavdelingen. Gjennomsnittet av stikkmålingene fra re-auditen viste at innkomst-CTG ble utført hos 30 prosent (95 %, KI 23–37) av kvinnene. Det var en signifikant reduksjon i bruken av innkomst-CTG på 47 prosent (95 %, KI 37–57) fra første kartlegging til re-auditen (tabell 2).
Det var henholdsvis utført innkomst-CTG på 25 prosent (n = 36) (95 %, KI 18–32) på lavrisikoavdelingen og 61 prosent (n = 14) (95 %, KI 41–81) på høyrisikoavdelingen. Det var en reduksjon i forekomsten av innkomst-CTG på begge avdelingene, men den var størst på lavrisikoavdelingen, med en forbedring på 51 prosent mot 27 prosent på høyrisikoavdelingen.
Diskusjon
Innkomst-CTG ble utført i 77 prosent av tilfellene, noe som ikke samsvarte med standarden som var satt for praksisen. Ved å iverksette skreddersydde tiltak skjedde det en forbedring av praksisen over tid, der bruken av innkomst-CTG ble redusert til gjennomsnittlig 30 prosent.
Styrker og svakheter ved studien
Kvalitetsforbedringsprosjektet er et lokalt prosjekt, og populasjonen er fra den aktuelle kvinneklinikken. Resultatene fra studien kan kun tolkes i en lokal kontekst og er ikke generaliserbar til andre steder. Det kan likevel tenkes at innkomst-CTG i stor grad blir brukt uhensiktsmessig på lavrisikofødende ved andre fødeavdelinger i landet, da det lenge har vært en sterk tradisjon for dette i fødselsomsorgen (33). Derfor kan denne kliniske auditen være retningsgivende for praksis.
Resultatene viser at kvaliteten på praksis er forbedret, og at jordmødre arbeider mer i tråd med kunnskapsbaserte anbefalinger (1, 17–19). På bakgrunn av resultatene kan man imidlertid ikke trekke slutningen at forbedringen er et resultat av implementeringstiltakene alene, da det kan være andre faktorer som har bidratt til endringen i praksis. Mer oppmerksomhet på innkomst-CTG fra ledelsen kan være en faktor som har bidratt til å påvirke endring.
Ledelsen på avdelingene har hatt et ønske om endring og har vært aktive gjennom audit-prosessen. Fagmiljøet på klinikken har også vært involvert i deler av prosessen. I tillegg har nøkkelpersoner på kvinneklinikken, som avdelingslederen ved lavrisikoavdelingen, fagutviklingsjordmoren, en overlege og jordmødrene i miljøet deltatt med å utarbeide implementeringstiltak. Endring i miljøet og forankring hos ledelsen gjør det mer sannsynlig at endringen opprettholdes over tid (14, 34, 35).
I re-auditen foregikk datainnsamlingen parallelt med at implementeringstiltakene ble igangsatt. Målingene ble dermed utført i en periode hvor det var større oppmerksomhet på reduksjon av innkomst-CTG, og kan i så måte ha påvirket resultatene i en positiv retning (35).
I re-auditen var også personalet oppmerksom på at de ble vurdert, noe som kan ha ført til at de presterte bedre enn det de normalt ville gjort. Vi gjennomførte imidlertid repeterende målinger som hele tiden viste en stabil forbedring av praksis. Det var ingen tegn til at bruken av innkomst-CTG økte med tiden, noe som kan indikere at praksisen er forbedret.
Målingene ble dermed utført i en periode der det var økt oppmerksomhet på å redusere innkomst-CTG, og kan i så måte ha påvirket resultatene i positiv retning (35). Praksisfeltet vil alltid være i konstant endring, og det er derfor ikke utenkelig at tiden som gikk mellom første og andre tiltak (to år), kan ha hatt ukjent innvirkning på resultatene. Man kan videre diskutere om den positive effekten vi dokumenterer, vil avta dersom de ulike avdelingene ikke fortsetter å sette søkelyset på bruken av innkomst-CTG etter prosjektets slutt (30).
Jordmødre overestimerer risikoen for fosterstress
Det er dokumentert at innkomst-CTG på normalfødende ikke fører til bedre fødselsutfall for fosteret (7). Den første kartleggingen av praksisfeltet viste at forekomsten av innkomst-CTG var høy, selv om kunnskapsbaserte retningslinjer ikke anbefaler dette (1, 7, 17, 18). Det er et velkjent problem at det er kvalitetsmessige utfordringer med at behandlinger som pasienter får, ikke alltid samsvarer med best tilgjengelige kunnskap på flere områder i helsevesenet (10, 11, 14, 36).
Resultatet fra den første kartleggingen samsvarer godt med en tidligere studie som viste at jordmødre foretrakk å bruke innkomst-CTG foran intermitterende auskultasjon. Den samme studien viste at jordmødrene overestimerer risikoen for føtalt stress ved innkomst i fødsel og derav tar innkomst-CTG (37). Det at jordmødre overestimerer risikoen for fosterstress, samsvarer med funnene i barriereanalysen vi utførte, som viste at jordmødrene var særlig oppmerksomme på føtalt stress og hvordan dette kunne oppdages tidlig med innkomst-CTG.
Intensjonene samsvarer ikke med praksis
Flere studier viser at jordmødre har en fundamental tro på en normal fødsel fri for intervensjoner, som imidlertid ikke gjenspeiler jordmødrenes handlinger i praksis (37–39). Det viser seg at jordmødre overestimerer risikoen for uønskede hendelser i fødsler hos lavrisikokvinner. Jordmødre som har en risikotilnærming til fødselen med frykt for hva som kan skje med moren og fosteret, kan det føre til unødvendig overvåkning og bruk av teknologi, som igjen fører til redusert kvalitet på pasientbehandlingen (39–41).
Konsekvensen for praksis dersom vi lar risikoperspektivet styre oss, blir en fødselsomsorg basert på verstefallstenkning. I et helsefremmende perspektiv er det viktig at pasienter mottar tjenester av god kvalitet uten å bli påført risiko eller skade som følge av behandlingen (3, 42, 43). En indikator for god kvalitet i fødselsomsorgen er fødsler uten større inngrep og komplikasjoner (12). Ved å ha redusert bruk av innkomst-CTG på lavrisikofødende kan man også redusere intervensjoner i fødsel, som kontinuerlig CTG og blodprøve av fosteret (7).
Ble bedre etter tilbakemelding
En ny kartlegging av praksis viste en signifikant forbedring av standarden. Kartleggingen viste at endringen var stabil over tid, og de laveste stikkmålingene ble foretatt når implementeringstiltakene ble satt til verks. Disse funnene samsvarer også med en annen studie, der det viser seg at praksisfeltet presterer best rett etter at tilbakemelding er gitt (44).
En konsekvens av at jordmødre i større grad jobber etter kunnskapsbaserte retningslinjer, er at det reduserer en uønsket variasjon i praksis, der pasientene får ulik behandling avhengig av hvem de møter (10). Et likeverdig helsetilbud til alle pasienter er med på å heve kvaliteten på helsetjenesten. Det styrker dessuten kvalitetskravene til fødselsomsorgen, som presiserer at kvinner og barn skal ha et likt tilbud uavhengig av hvor de føder (5).
Bruken av innkomst-CTG ble forbedret på både lav- og høyrisikoavdelingene. Den største endringen av praksisen skjedde ved lavrisikoavdelingen, der innkomst-CTG ble utført på 25 prosent av lavrisikofødende, mot 61 prosent på høyrisikoavdelingen. En mulig forklaring kan være at jordmødre som arbeider på høyrisikoavdelinger med høyrisikofødsler, har en større risikooppfatning generelt under fødsler enn dem som jobber på lavrisikoenheter med flere normale fødsler uten komplikasjoner.
En studie viser at jordmødre som jobber i høyrisikoavdeling, i større grad blir eksponert for intervensjoner, noe som resulterer i en høyere oppfatning av risiko i fødsler (39). Samme studie viser videre at lavrisikokvinner har større sannsynlighet for at det blir intervenert i fødselen dersom de føder på en høyrisikoavdeling (39). Det bør settes inn ytterligere tiltak ved høyrisikoavdelingen for å redusere innkomst-CTG hos normalfødende.
Standarden for kvalitet ble ikke møtt
I denne auditen ble ikke den satte standarden for praksis møtt, til tross for at bruken av innkomst-CTG var forbedret. Tidsperioden for når man måler praksis, er avgjørende for resultatet. Ved å måle praksis like etter at tiltakene er iverksatt, kan det føre til at tiltakene har fått for kort tid til å kunne gi en endring. Dersom man venter for lenge med å måle praksis, kan det medføre at tiltakene har mistet effekt, og at personalet faller tilbake til gamle vaner (35, 45).
Det bør videre gjøres nye målinger for å sørge for at kvaliteten opprettholdes (35). Da det viser seg at standarden for kvalitet ikke ble møtt, bør det settes inn ytterligere tiltak for å forbedre praksis. Årsaken til at standard for praksis ikke ble møtt, kan muligens forklares med at det har vært endringer i strukturen i organisasjonen. Det er kjent at endringer i organisasjonen kan være med på å påvirke resultatene i en klinisk audit (35).
I perioden vår kliniske audit pågikk, endret seleksjonskriteriene på sykehuset seg, slik at avdelingen som omtales som lavrisikoenhet, nå også inkluderer kvinner som fikk sin fødsel igangsatt. Denne omstruktureringen medførte at personalet i større grad forholdt seg til risikosvangerskap enn tidligere. Denne endringen i struktur, i tillegg til at avdelingens ledelse ble endret, kan også ha påvirket driften og dermed bruken av intervensjoner i fødsel (39).
Konklusjon
Klinisk audit avdekket i første kartlegging at det var diskrepans mellom ønsket praksis og kunnskapsbaserte anbefalinger ved bruk av innkomst-CTG. Etter å ha iverksatt implementeringstiltak, var det en signifikant reduksjon i bruken av innkomst-CTG, men likevel ble ikke standarden som var satt for praksis, møtt. Kvaliteten knyttet til bruken av innkomst-CTG ble forbedret i den aktuelle kvinneklinikken, og jordmødrene der arbeider nå mer i tråd med kunnskapsbaserte anbefalinger for innkomst-CTG av normalfødende.
I lys av resultatet fra den jordmorfaglige auditen bør søkelyset fortsatt rettes mot problemområdet gjennom tett oppfølging og videre målinger av praksis.
Kristina Jørandli og Ada Kristine Nese er begge førsteforfattere av denne artikkelen.
Referanser
1. Verdens helseorganisasjon. WHO recommendations: Intrapartum care for a positive childbirth experience. Genève: Verdens helseorganisasjon; 2018. Tilgjengelig fra: http://www.who.int/reproductivehealth/publications/intrapartum-care-guidelines/en/ (nedlastet 02.02.2018).
2. Renfrew MJ, McFadden A, Bastos MH, Campbell J, Channon AA, Cheung NF, et al. Midwifery and quality care: findings from a new evidence-informed framework for maternal and newborn care. The Lancet. 2014;384(9948):1129–45.
3. McDougall L, Campbell OMR, Graham W. Maternal health an executive summary for The Lancet’s Series. The Lancet; 2016. Tilgjengelig fra: http://www.thelancet.com/pb/assets/raw/Lancet/stories/series/maternal-health-2016/mathealth2016-exec-summ.pdf (nedlastet 16.03.2018).
4. Hoope-Bender Pt, Bernis Ld, Campbell J, Downe S, Fauveau V, Fogstad H, et al. Improvement of maternal and newborn health through midwifery. The Lancet. 2014;384(9949):1226–35.
5. Helsedirektoratet. Et trygt fødetilbud. Kvalitetskrav til fødselsomsorgen. Oslo; 2010. IS-1877. Tilgjengelig fra: https://helsedirektoratet.no/Lists/Publikasjoner/Attachments/245/Et-trygt-fodetilbud-kvalitetskrav-til-fodselsomsorgen-IS-1877.pdf (nedlastet 01.10.2016).
6. Bhartiya V, Sharma R, Kumar A, Srivastava H. Admission cardiotocography: a predictor of neonatal outcome. J Obstet Gynaecol India. 2016;66(1):321–9.
7. Devane D, Lalor JG, Daly S, McGuire W, Cuthbert A, Smith V. Cardiotocography versus intermittent auscultation of fetal heart on admission to labour ward for assessment of fetal wellbeing. (Review.) Cochrane Database Syst Rev. 2017;(1):1–46.
8. Impey L, Reynolds M, MacQuillan K, Gates S, Murphy J, Sheil O. Admission cardiotocography: a randomised controlled trial. The Lancet. 2003;361(9356):465–70.
9. Mires G, Williams F, Howie P. Randomised controlled trial of cardiotocography versus Doppler auscultation of fetal heart at admission in labour in low risk obstetric population. BMJ. 2001;322(7300):1457–562.
10. Helsedirektoratet. Utviklingsstrategi for jordmortjenesten. Tjenestekvalitet og kapasitet. Oslo; 2010. IS-1815. Tilgjengelig fra: https://helsedirektoratet.no/Lists/Publikasjoner/Attachments/265/Utviklingsstrategi-for-jordmortjenesten-tjenestekvalitet-og-kapasitet-IS-1815.pdf (nedlastet 22.09.2015).
11. Sosial- og helsedirektoratet. Nasjonal strategi for kvalitetsforbedring i Sosial- og helsetjenesten … Og bedre skal det bli! Oslo; 2005. IS-1162. Tilgjengelig fra: https://helsedirektoratet.no/Lists/Publikasjoner/Attachments/233/Og-bedre-skal-det-bli-nasjonal-strategi-for-kvalitetsforbedring-i-sosial-og-helsetjenesten-2005-2015-IS-1162-bokmal.pdf (nedlastet 04.06.2016).
12. Helsedirektoratet, Medisinsk fødselsregister. Kvalitetsindikatorer for graviditet og fødsel. Oslo: Direktoratet for e-helse; 2016. Tilgjengelig fra: https://helsenorge.no/Kvalitetsindikatorer/graviditet-og-fodsel (nedlastet 19.01.2018).
13. NICE. Principles for best practice in clinical audit. Oxford; 2002. Tilgjengelig fra: http://www.uhbristol.nhs.uk/files/nhs-ubht/best_practice_clinical_audit.pdf (nedlastet 03.06.2016).
14. Ivers N, Jamtvedt G, Flottorp S, Young JM, Odgaard-Jensen J, French SD, et al. Audit and feedback: effects on professional practice and healthcare outcomes. (Review.) Cochrane Database Syst Rev. 2012;(6):1–229.
15. The AGREE Collaboration. Evaluering av faglige retningslinjer. Oslo: Sosial og-helsedirektoratet; 2003. Tilgjengelig fra: http://www.agreetrust.org/wp-content/uploads/2013/06/AGREE_Instrument_Norwegian.pdf (nedlastet 15.02.2018).
16. Nasjonalt kunnskapssenter for helsetjenesten. Sjekkliste for vurdering av en oversiktsartikkel. Oslo; 2014. Tilgjengelig fra: https://www.fhi.no/globalassets/kss/filer/filer/verktoy/sjekkliste-oversikt-sr-2014.pdf (nedlastet 15.02.2018).
17. NICE. Intrapartum care for healthy woman and babies. Oxford; 2017. CG190. Tilgjengelig fra: https://www.nice.org.uk/guidance/cg190/evidence/full-guideline-248734765 (nedlastet 01.06.2016).
18. Norsk gynekologisk forening. Veileder i fødselshjelp. Tromsø/Oslo/Bergen; 2014. Tilgjengelig fra: http://legeforeningen.no/Fagmed/Norsk-gynekologisk-forening/Veiledere/Veileder-i-fodselshjelp-2014/ (nedlastet 02.02.2018).
19. Miller S, Abalos E, Chamillard M, Ciapponi A, Colaci D, Comandé D, et al. Beyond too little, too late and too much, too soon: a pathway towards evidence-based, respectful maternity care worldwide. The Lancet. 2016;388(10056):2176–92.
20. Fadnes H. Jordmorfagleg audit av innkomst CTG. Korleis praktiseres innkomst CTG på ei fødeavdeling for selekterte friske gravide? (Fordypningsoppgave.) Bergen: Høgskolen i Bergen, Institutt for sykepleiefag, Avdeling for helse- og sosialfag; 2015.
21. Boynton PM, Greenhalgh T. Selecting, designing, and developing your questionnaire. BMJ. 2004;328:1312–5.
22. Carey RG, Lloyd RC. Measuring quality improvement in healthcare: a guide to statistical process control applications. Milwaukee, Wisconsin: ASQ; 2001.
23. Helsebiblioteket. Fiskebeinsdiagram: Folkehelseinstituttet. Oslo; 2010. Tilgjengelig fra: www.helsebiblioteket.no/kvalitetsforbedring/metoder-og-verktoy/fiskebeinsdiagram (nedlastet 18.01.2018).
24. Baker R, Camosso-Stefinovic J, Gillies C, Shaw EJ, Cheater F, Flottorp S, et al. Tailored interventions to address determinants of practice. Cochrane Database Syst Rev. 2015;(4):1–118.
25. Ashmore S, Ruthven T, Hazelwood L. Stage 3: Implementing change. I: Burgess R, red. NEW principles of best practice in clinical audit. 2 utg. Oxford: Radcliffe Publishing; 2011. s. 81–92.
26. Flodgren G, Parmelli E, Doumit G, Gattellari M, O’Brien MA, Grimshaw J, et al. Local opinion leaders: effects on professional practice and health care outcomes. (Review.) Cochrane Database Syst Rev. 2011;(8):1–69.
27. Giguère A, Légaré F, Grimshaw J, Turcotte S, Fiander M, Grudniewicz A, et al. Printed educational materials: effects on professional practice and healthcare outcomes. Cochrane Database Syst Rev. 2012;(10):1–197.
28. Flottorp S, Jamtvedt G, Gibis B, McKee M. Using audit and feedback to health professionals. København: Verdens helseorganisasjon; 2010. Tilgjengelig fra: http://www.euro.who.int/__data/assets/pdf_file/0003/124419/e94296.pdf (nedlastet 25.10.2016).
29. Nyen B. Forbedringsarbeid og Statistisk Prosesskontroll (SPC). Porsgrunn: Nasjonalt kunnskapssenter for helsetjenesten; 2009. Tilgjengelig fra: https://www.fhi.no/globalassets/kss/filer/filer/publikasjoner/seksjonsvis-inndeling/seksjon-for-kvalitetsutvikling/kompendium-spc-v2-0.pdf (nedlastet 20.10.2017).
30. Ashmore S, Ruthven T, Hazelwood L. Stage 2: Measuring performance. I: Burgess R, red. NEW principles of best practice in clinical audit. 2 utg. Oxford: Radcliffe Publishing; 2011. s. 59–79.
31. Ubøe J. Statistikk for økonomifag. Oslo: Gyldendal Akademisk; 2015.
32. Polit DF, Beck CT. Essentials of nursing research: appraising evidence for nursing practice. 8 utg. Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins; 2014.
33. Blix E. Innkomst-CTG. En vurdering av testens prediktive verdier, reliabilitet og effekt. Betydning for jordmødre i deres daglige arbeid. (Doktoravhandling.) Göteborg: Nordiska högskolan för folkhälsovetenskap; 2006.
34. Aasekjær K, Waehle HV, Ciliska D, Nordtvedt MW. Management involvement—a decisive condition when implementing evidence-based practice. Worldviews Evid Based Nurs. 2016;13(1):32–41.
35. Ashmore S, Ruthven T, Hazelwood L. Stage 4: Sustaining improvement. I: Burgess R, red. NEW principles of best practice in clinical audit. 2 utg. Oxford: Radcliffe Publishing; 2011. s. 93–106.
36. Aasekjær K. Klinisk audit av avnavlingspraksis: Arbeider jordmor kunnskapsbasert? Sykepleien Forskning. 2012;7(3):214–22. DOI: 10.4220/sykepleienf.2012.0127
37. Mead M, Bogaerts A, Reyns M. Midwives’ perception of the intrapartum risk of healthy nulliparae in spontaneous labour, in The Flanders, Belgium. Midwifery. 2007;23(4):361–71.
38. Scamell M, Alaszewski A. Fateful moments and the categorisation of risk: Midwifery practice and the ever-narrowing window of normality during childbirth. Health Risk Soc. 2012;14(2):207–21.
39. Healy S, Humphreys E, Kennedy C. Midwives’ and obstetricians’ perceptions of risk and its impact on clinical practice and decision-making in labour: An integrative review. Women Birth. 2016;29(2):107–16.
40. Blåka G. Grunnlagstenkning i et kvinnefag – teori, empiri og metode. Bergen: Fagbokforlaget; 2002.
41. Blåka G, Eri TS. Doing midwifery between different belief systems. Midwifery. 2008;24(3):344–52.
42. Verdens helseorganisasjon. Patient safety: making health care safer. Genève; 2017. Tilgjengelig fra: http://apps.who.int/iris/bitstream/handle/10665/255507/WHO-HIS-SDS-2017.11-eng.pdf?sequence=1 (nedlastet 10.10.2017).
43. Verdens helseorganisasjon. Quality of care: a process for making strategic choices in health systems. Genève; 2006. Tilgjengelig fra: http://www.who.int/iris/handle/10665/43470 (nedlastet 19.10.2016).
44. Sjøbø B, Graverholt B, Jamtvedt G. Kunnskapsbasert vurdering av delirium hos intensivpasienten. Sykepleien Forskning. 2012;7(4):358–68. DOI: 10.4220/sykepleienf.2012.0155
45. Grol R, Wensing M. Implementation of change in healthcare: a complex problem. I: Grol R, Wensing M, Eccles M, Davis D, red. Improving patient care: the implementation of change in health care. 2 utg. Chichester: Wiley-Blackwell BMJ Books; 2013. s. 3–17.

Mest lest
Doktorgrader
Selvrealisering og betydning for helsesykepleieres fortsatte yrkesutøvelse. En kvalitativ studie.
Dårlig samvittighet hos sykepleiere - En multimetodestudie om sykepleieres erfaring med dårlig samvittighet i sykehjem og hjemmebasert omsorg
Helserelatert livskvalitet og mental helse etter ekstremt prematur fødsel
Å leke med dukker i sykepleierutdanningen
















0 Kommentarer