Kartlegging av prosedyrer for oppdekking av instrumentbord ved kirurgiske inngrep
Bakgrunn: Operasjonspasienten og operasjonsteamet settes i en kalkulert risikosituasjon under en operasjon. Sikkert teamarbeid, arbeidsprosesser med kvalitetssikrede prosedyrer og anvendelse av sikkerhetsutstyr kan redusere komplikasjoner og skader.
Hensikt: Studiens hensikt var å oppnå beste praksis og unngå uheldige hendelser i forbindelse med oppdekking og organisering av instrumentbord. Vi kartla derfor status på operasjonsavdelinger i Norge og undersøkte sammenheng med sykehusfunksjonsnivå.
Metode: Vi brukte nettbasert spørreundersøkelse. Kartleggingen ble gjort på 16 sykehus og dekket alle helseregioner og sykehusfunksjonsnivåer i Norge.
Resultat: Alle operasjonsavdelingene anvendte prosedyrekort, brikkelister, telleprosedyrer og prosedyre for håndtering av stikkskader. Skriftlige prosedyrer som beskriver oppdekking av instrumentbordene, ble anvendt av fire sykehus. Sykehus med nasjonale og flerregionale tjenester støtter seg i størst grad til prosedyrer.
Konklusjon: Resultatet viste en sammenheng mellom sykehusenes tjenestetilbud og mangler når det gjelder prosedyrer for oppdekking av instrumentbord. Vi anbefaler at det utarbeides kunnskapsbaserte retningslinjer og fagprosedyrer. Likeså anbefaler vi at kunnskapsgrunnlaget for oppdekking av instrumentbord undersøkes.
Referer til artikkelen
Igesund U, Overvåg G, Rasmussen G, Rekvig O. Kartlegging av prosedyrer for oppdekking av instrumentbord ved kirurgiske inngrep . Sykepleien Forskning. 2019; 14(78413):e-78413. DOI: 10.4220/Sykepleienf.2019.78413
Det er estimert at det ble utført 312,9 millioner operasjoner globalt i 2012 (1). Studier fra industrialiserte land viser at det var alvorlige komplikasjoner i 3–22 prosent av alle kirurgiske prosedyrer (2). I et operasjonsteam er operasjonssykepleierne tildelt viktige oppgaver med kontroll av, oversikt over og faglig korrekt håndtering av instrumenter og utstyr som er avgjørende for pasientens og personalets sikkerhet.
Sjekklisten Trygg kirurgi har bidradd til å redusere komplikasjoner i forbindelse med kirurgiske inngrep (3) og sikrer at prosedyrer blir definert og fulgt. Sjekklisten bekrefter at instrumentene er sterile, at de er tilgjengelige, og at antall instrumenter og annet brukt utstyr før og etter inngrepet stemmer (2). Denne kontrollen forutsetter kvalitetssikrede, oppdaterte og anvendte kunnskapsbaserte prosedyrer.
Krav om kunnskapsbasert tilnærming skal bidra til best mulig beslutningsgrunnlag for profesjonsutøverne (4). Studien til Hjelen og Sagbakken (5) pekte på at det eksisterer en organisatorisk struktur og kultur ved operasjonsavdelinger og utdanningsinstitusjoner i Norge som underminerer kunnskapsbasert praksis (KBP).
De foretok fokusgruppeintervjuer som viste at operasjonssykepleierne mangler kompetanse på KBP. De opplever tidspress som bidrar til å nedprioritere slikt arbeid. De etterspør dessuten tilrettelegging og tid til kompetanseutvikling og ønsker å ta i bruk forskningsbasert kunnskap (5).
Retningslinjer for oppdekking av instrumentbord
Internasjonale retningslinjer relatert til organisering og oppdekking av instrumenter og utstyr utarbeides av store nasjonale fagorganisasjoner for operasjonssykepleiere og -teknikere, som Association of periOperative Registered Nurses (AORN) (6) og Association of Surgical Technologists (AST) (7).
Metodisk kvalitetssikring av internasjonale retningslinjer i Europa og USA utføres hovedsakelig av Guidelines International Network (GIN) i Skottland, National Institute for Health and Care Excellence (NICE) i Storbritannia og tidligere av National Guideline Clearinghouse (NGC) i USA. Samlet bidrar profesjonelle organisasjoner og reguleringsbyråer til å opprette og fremme bruken av evidensbaserte anbefalinger (8).
I Norge har Helsedirektoratet mandat til å lage nasjonale retningslinjer som beskriver hva som er god faglig praksis, og hvordan regelverk skal tolkes. Helsedirektoratet ønsker mer samhandling mellom tjenestesteder og -nivåer og har utarbeidet en veileder for å sikre transparente prosesser til å utvikle kunnskapsbaserte retningslinjer (9). Det er ikke utarbeidet norske nasjonale retningslinjer som regulerer den peroperative planleggingen og tilretteleggingen av instrumentbordene ved gjennomføring av operasjoner.
Utvikling og godkjenning av fagprosedyrer
Fagprosedyrer blir utviklet og godkjent i helseforetakene og kan sendes til Helsebibliotekets nettsider for fagprosedyrer (10). Helsebiblioteket kvalitetssikrer at anerkjente metoder benyttes i utarbeidelsen av fagprosedyrer, og at prosedyrene som imøtekommer kravene, publiseres (11).
Kunnskapssenteret for helsetjenesten fant cirka 46 000 fagprosedyrer ved norske helseforetak i 2009. Prosedyrene var metodisk svake og ukoordinerte internt og eksternt, og oppdateringene var mangelfulle (12). En oppfølgende undersøkelse i 2016 viste en økning til cirka 99 000 prosedyrer. Undersøkelsen viste at det hersket usikkerhet vedrørende prosedyrenes kvalitet, en stor andel prosedyrer var ikke oppdaterte, og det var usikkert hvorvidt og hvordan prosedyrene ble brukt (13).
I operasjonssykepleie har muntlig formidling og kollegaveiledning en lang tradisjon og kan bidra til å utvikle erfaringsbasert kunnskap, som er en viktig del av KBP. Likevel er en slik muntlig rutine prinsipielt utilstrekkelig. Studenter opplever at veiledere formidler ulike måter å dekke opp instrumentbordene. Studentene ønsker derfor en standardisert oppdekking (14).
Hensikten med studien
Det er behov for et kunnskapsbasert, ensartet og rigorøst regime rundt forberedelse til operasjoner, en rasjonell oppdekking av instrumentbord og et trygt, innøvd samarbeid innad i operasjonsteamet. Hensikten med denne studien var å oppnå beste praksis og unngå uheldige hendelser i forbindelse med oppdekking og organisering av instrumenter og utstyr til kirurgiske inngrep.
Målgruppen for studien er dem med ansvaret for å dekke opp og håndtere instrumenter i det sterile feltet, og de som utvikler fagprosedyrer. Studien henvender seg også til ledere på sykehusene med ansvaret for kvalitetssikring. På et nasjonalt nivå henvender studien seg til fagorganisasjoner, helseforetak og instanser med ansvaret for å utvikle kunnskapsbaserte retningslinjer.
Vi ønsket dessuten å beskrive hvilke prosedyrer som anvendes i tilknytning til oppdekking og organisering av instrumentbord på norske operasjonsavdelinger, og hvordan prosedyrene fordeler seg på sykehusenes ulike tjenestenivåer.
Vi undersøkte følgende forskningsspørsmål:
Hvilke prosedyrer anvender operasjonsavdelinger på norske sykehus i forbindelse med oppdekking og organisering av instrumentbord ved kirurgiske inngrep, og hvordan fordeler prosedyrene seg på sykehusene?
Definering av sykehusenes tjenestetilbud
Norge er delt i fire helseregioner/-foretak: Helse Nord RHF, Helse Midt-Norge RHF, Helse Vest RHF og Helse Sør-Øst RHF (15). Helseforetakene fordeler tjenestetilbud mellom sykehus og forutsetter tett samarbeid for å dekke behovene i opptaksområdet. De fire regionsykehusene Universitetssykehuset Nord-Norge (UNN), St. Olavs hospital, Haukeland universitetssjukehus og Oslo universitetssykehus (OUS) har det største tjenestetilbudet i helseregionene (16).
Sykehus i Norge har ulike tjenestetilbud til pasientene og derav ulikt funksjonsnivå. Øverste nivå er nasjonale og flerregionale behandlingstjenester og nasjonale kompetansetjenester. «[U]tredning og behandling av en liten gruppe pasienter som har behov for høyspesialisert kompetanse eller bruk av spesialisert medisinsk utstyr» sentraliseres til ett eller to steder i landet (17, s. 4). Godkjenning og avvikling av nasjonale tjenester ivaretas av Helse- og omsorgsdepartementet, jamfør veilederen Nasjonale tjenester i spesialisthelsetjenesten (17).
I Nasjonal helse- og sykehusplan brukes betegnelsene «stort akuttsykehus», «akuttsykehus» og «sykehus uten akuttfunksjoner». Stort akuttsykehus har opptaksområde på mer enn 60–80 000 innbyggere med bredt akuttilbud, herunder akutt kirurgi og flere medisinske spesialiteter.
Akuttsykehus har minimum akuttfunksjon i indremedisin, anestesilege i døgnvakt, planlagt kirurgi og eventuelt akuttkirurgi dersom geografi, avstand til sykehus, nødvendige tjenester som bil, båt eller luftambulanse og værforhold gjør det nødvendig. Sykehus uten akuttfunksjoner ivaretar planlagt behandling uten akuttfunksjoner (16).
Betegnelser på anbefalinger
Formålet med faglige anbefalinger i helsetjenesten er å kvalitetssikre og standardisere virksomheten, og betegnelsene på slike anbefalinger bør ifølge Nylenna (18) kvalitetssikres og standardiseres bedre. Betegnelser på de konkrete anbefalingene som anvendes i sykehusenes metodebøker, er «veileder», «retningslinje» og «prosedyre» (18).
En veileder er et overordnet dokument som gir føringer på et bredt område (organisatorisk og medisinsk) og kommer med generelle anbefalinger for en stor målgruppe. Veiledere kan også være en utdypning av en forskrift og beskrivelse av anbefalte organiseringsformer (18). En retningslinje har som regel et smalere og mer handlingsrettet innhold. Ofte er retningslinjer utarbeidet systematisk og har normgivende anbefalinger for å håndtere kliniske problemstillinger eller situasjoner (18).
Et sentralt begrep i denne studien er «prosedyrer», som kan være medisinskfaglige eller administrative. De er ifølge Nylenna (18) mer avgrenset og detaljert enn retningslinjer og defineres av Standard Norge som «en fremgangsmåte for å utføre en aktivitet eller en prosess» (18, s. 2). Prosedyrer beskriver konkret hvordan avgrensede oppgaver bør utføres, og kan også fortelle hvem som skal utføre oppgavene, og hvor utstyret finnes (18).
I denne artikkelen blir prosedyrer brukt som et samlebegrep for alle dokumenter som på ulike måter kan beskrive eller gi føringer for aktiviteter som inngår i håndteringen av utstyr i det sterile feltet. I denne artikkelen skilles det ikke mellom «prosedyrer» og «fagprosedyrer», som anvendes på Helsebibliotekets nettsider.
Metode
Studiens design er en eksplorerende tverrsnittsundersøkelse (19) som undersøker tilstanden til prosedyrer som ble anvendt i det sterile feltet på operasjonsavdelinger i norske sykehus ved undersøkelsestidspunktet november til desember 2017. Det eksplorerende designet gjorde at vi valgte ut noen sykehus og avdelinger. Vi benyttet en nettbasert spørreundersøkelse til datainnsamlingen.
Utvalg
Oversikt over landets fire helseregioner med helseforetak og sykehus ble hentet på Regjeringen.no under temaet «sykehus» (15). Målgruppen var sykehus, og valget av sykehus var strategisk (19). Inkluderte sykehus skulle representere helseforetak fra alle fire helseregioner i Norge og alle nivåer i tjenestetilbud for å hindre en kulturell innvirkning på studien, herunder systembetingede påvirkninger i sykehusene og utdanningsinstitusjoners innvirkning på helseforetak eller sykehus.
I studien blir sykehus under betegnelsen stort akuttsykehus kategorisert som sykehus med regional funksjon, og sykehus uten akuttfunksjoner og akuttsykehus med eller uten akuttkirurgi blir kategorisert som lokalsykehus. Kategoriseringen ble sett i sammenheng med helseforetakenes nettsider og deltakernes valgte alternativer.
Ett sykehus ble kontaktet telefonisk for å få klarhet i sykehusets tjenestetilbud. Helse- og omsorgsdepartementet formidlet en oversikt over helseforetak og sykehus med nasjonale og flerregionale tjenester (17). To sykehus ble korrigert til å ha nasjonale og flerregionale tjenester med bakgrunn i departementets veileder.
Hvis flere tjenestenivåer var krysset av, ble sykehusene kategorisert under høyeste valgte nivå. Vi sikret et representativt utvalg (19), hvorav fem var lokalsykehus, sju sykehus med regional sykehusfunksjon og fire sykehus med nasjonal- eller flerregionale behandlingstjenester (tidligere landsfunksjon). Likeså var alle helseregioner dekket.
Vi kontaktet sykehusene telefonisk, og de videreformidlet kontakt med aktuelle ledere på operasjonsavdelinger. Avhengig av organisasjonsstruktur på det enkelte sykehus ga klinikk- eller avdelingsledere tillatelse og gjennomførte besvarelsen eller oppga navn på kontaktperson som bisto i kartleggingen.
16 av 18 sykehus (89 prosent) svarte på kartleggingen etter totalt to påminnelser. Generelt vil risikoen for skjevhet i en spørreundersøkelse med brevpost, der svarprosenten er over 65 prosent, være liten (19), og kan også tenkes å gjelde for nettbaserte spørreundersøkelser.
De to sykehusene som ikke svarte, representerte ett sykehus med nasjonale og flerregionale tjenester og ett sykehus med regionale funksjoner. De som ikke svarte, anses ikke å skille seg ut fra de som deltok i studien. Derfor tolker vi at det ikke medfører skjevheter i resultatet (19).
Instrumentet – nettbasert spørreundersøkelse
Det eksisterer få ressurser til å utvikle eget instrument, og Polit og Beck anbefaler å bruke tidligere benyttede spørreundersøkelser som er relevante for studien det gjelder (19). Forfatterne fant ikke noe egnet instrument og utarbeidet derfor en nettbasert spørreundersøkelse under veiledning av IT-personell ved Universitetet i Tromsø. Spørsmål med valgkategorier ble utviklet i samarbeid av hovedforfatteren og tredjeforfatteren. Begge har lang erfaring og kjennskap til fagområdet operasjonssykepleie og tilhørende klinisk praksis.
Instrumentet ble forhåndstestet av fire operasjonssykepleiere fra to helseregioner i Norge. Pilotprosjektet viste at det var godt samsvar mellom hvordan spørsmål ble oppfattet, og hva studien ønsket å kartlegge.
Spørreundersøkelsen var utformet som et strukturert selvrapporteringsinstrument med strukturerte, lukkede spørsmål og predeterminerte svaralternativer (19). Se tabell 1 for nærmere detaljer. Deltakerne kunne velge flere kategorier (alternativer) for hvert spørsmål.
Kartleggingen ble gjort ved hjelp av et verktøy for utforming og gjennomføring av spørreundersøkelser på nett, kalt Nettskjema. Nettskjema utvikles og driftes av Universitetets senter for informasjonsteknologi (USIT) ved Universitetet i Oslo (20). Tittelen på denne studiens nettbaserte spørreundersøkelse var «Organisering/oppdekking av instrumenter og utstyr på assistanse- og instrumentbord ved kirurgiske inngrep».

Etiske vurderinger
Siden spørsmålene i kartleggingen er regulert av offentlighetsloven og ikke omfattet behandling av personopplysninger eller helseopplysninger, var ikke prosjektet meldepliktig til Norsk senter for forskningsdata (NSD) eller Regionale komiteer for medisinsk og helsefaglig forskningsetikk (REK). Prosjektet ble presentert over telefon for en kontaktperson eller leder på operasjonsavdeling eller klinikk, med mulighet for oppklaring av spørsmål.
Skriftlig informasjon ble sendt sammen med en forespørsel om å delta og en lenke til spørreundersøkelsen. Nettskjema er tilrettelagt for å tilfredsstille norske krav til personvern (20). Deltakelsen var frivillig, og besvarelse ble ansett som samtykke. Navn på sykehus er behandlet konfidensielt og anonymisert.
Analyse
Vi analyserte resultatene ved hjelp av deskriptiv statistikk (19). Målgruppen for undersøkelsen var sykehus, og tilgjengelig populasjon som ble undersøkt, var operasjonsavdelinger. Prosedyrer (variabelen) ble operasjonalisert i gjensidig utelukkende kategorier (19) samt kategorien «Annet» for å sikre en uttømmende liste.
Kun ett sykehus hadde krysset av for «Annet». Forfatterne vurderte at det beskrevne alternativet overlappet med en eksisterende kategori: «Prosedyrekort» (tabell 2).
Resultatene fra undersøkelsen var tilgjengelig i Nettskjema med en prosentvis beregning. I tillegg ble svarene analysert i Excel ved hjelp av pivottabeller. Kategoriene (alternativer) ble kodet til forkortelser, som ble brukt i databehandling og tabellpresentasjoner, se alternativer i tabell 1 og svarkategorier i tabell 2. Svarene ble gjort numeriske med en trinnvis koding; avkrysset alternativ ble kodet som «ja» og videre kodet til «1», og ikke-avkrysset alternativ ble kodet til «nei», og videre kodet til «0».
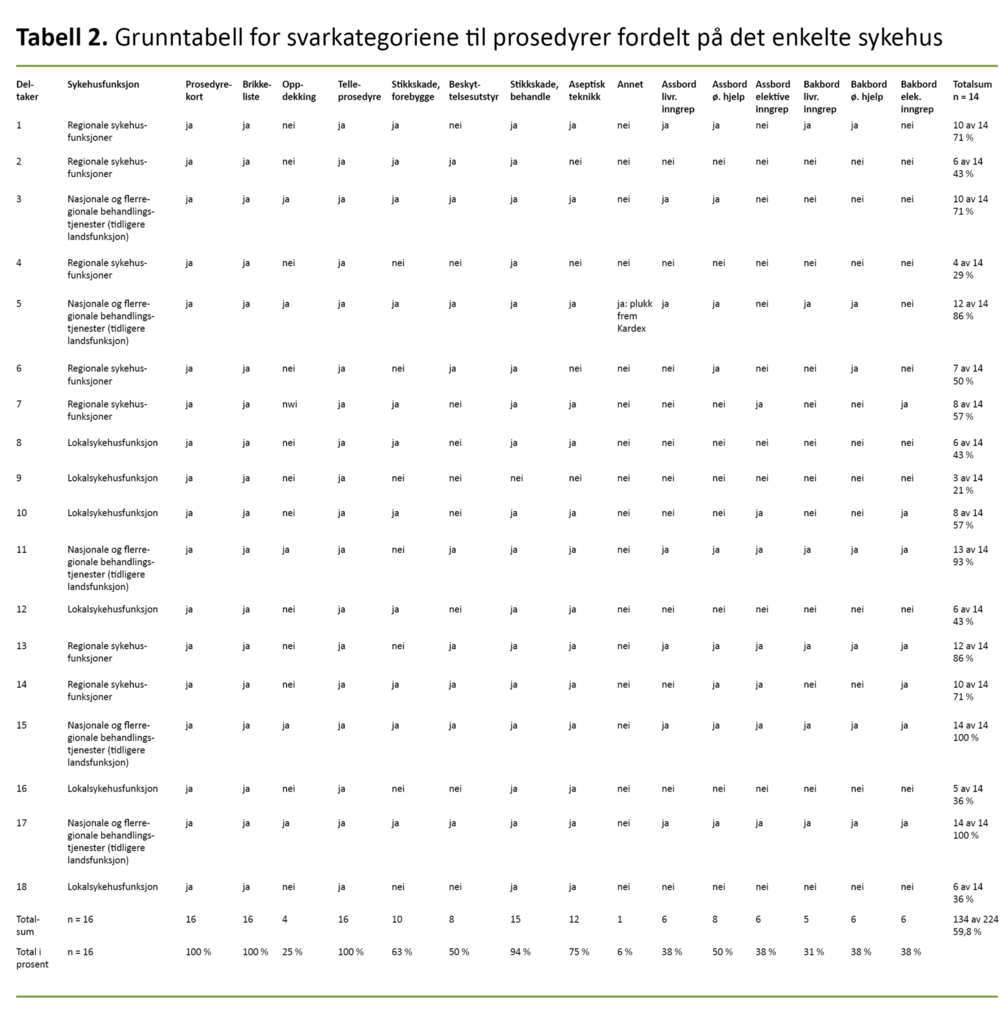
Med bakgrunn i denne kodingen utarbeidet vi en grunntabell som viser hvordan prosedyrene fordelte seg på det enkelte sykehuset. Se tabell 2 for nærmere detaljer. Grunntabellen ble så overført til pivottabeller, der vi kombinerte sykehusfunksjon med valgkategorier for prosedyrer og bilder.
Resultater
Resultatene viser hvilke prosedyrer som anvendes, hvordan disse fordeler seg på sykehusene (tabell 2), samt prosentvis fordeling av prosedyrer avhengig av sykehusenes funksjonsnivå (figur 1). Resultatene viser lavere anvendelse av prosedyrer på lokalsykehus og sykehus med regionale funksjoner. Studien antyder at avanserte sykehus med nasjonale og flerregionale behandlingstjenester i større grad støtter seg til prosedyrer enn sykehus med lavere funksjonsnivå.
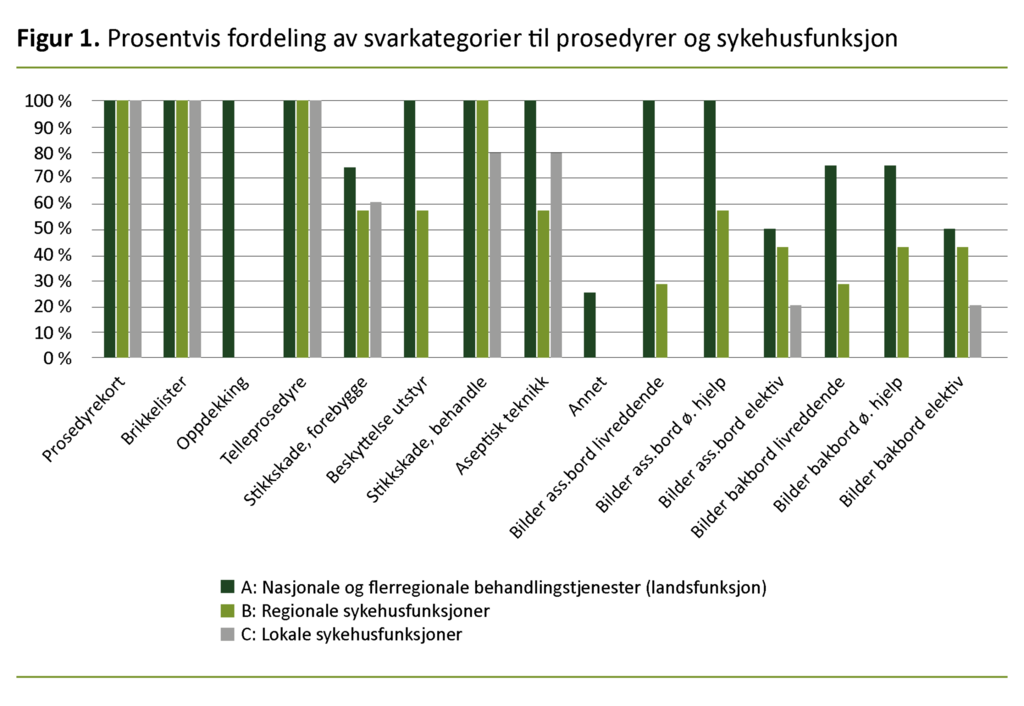
Gjennomsnittlig anvender sykehus med nasjonale og flerregionale behandlingstjenester 75 prosent av prosedyrene i denne studien. Sykehus med regionale funksjoner anvender gjennomsnittlig 58 prosent, og lokalsykehus anvender gjennomsnittlig 40 prosent av prosedyrene – prosentvis beregning med bakgrunn i tabell 2.
Kartleggingen identifiserer også prosedyrer som alle deltakerne i denne studien uavhengig av sykehusfunksjon har svart at de anvender. Alle sykehusene anvender følgende prosedyrer: prosedyrekort, brikkelister, telleprosedyrer og prosedyre for håndtering av stikkskader, med unntak av ett lokalsykehus, se tabell 2 og figur 1.
Resultatene viser at lokalsykehus ikke anvender prosedyre for beskyttelsesutstyr, og at sykehus med regionale funksjoner i minst grad anvender prosedyre for forebygging av stikkskader. Denne prosedyren var også den eneste skriftlige prosedyren som ikke alle sykehus med nasjonale og flerregionale behandlingstjenester hadde svart at de anvendte (tabell 2).
Videre viser resultatene at 100 prosent av sykehusene med nasjonale og flerregionale behandlingstjenester og 80 prosent av lokalsykehusene anvender en prosedyre for aseptisk teknikk. Overraskende viser resultatene at kun 57 prosent av sykehus med regionale funksjoner anvender en prosedyre for aseptisk teknikk (figur 1).
Prosedyrer for oppdekking av instrumentbord
Skriftlige prosedyrer og bilder anvendes for å beskrive hvordan det anbefales å dekke opp instrumentbord til ulike operasjoner. Disse prosedyrene har dårligst skår totalt i denne studien og viste de største forskjellene mellom sykehus med ulikt tjenestetilbud (tabell 3).
Tabell 3 viser at kun sykehus med nasjonale og flerregionale behandlingstjenester anvender skriftlige prosedyrer for hvordan instrumentbord dekkes opp. Også når det gjelder bruk av bilder ved oppdekking av instrumentbord viser tabell 3 at sykehus med nasjonale og flerregionale behandlingstjenester i størst grad anvender det, og at det avtar i samsvar med nivå på tjenestetilbud. Når det gjelder lokalsykehus, er det kun ett sykehus som anvender bilder i denne studien.
Trenden for de to øverste sykehusnivåene viser liten forskjell mellom bilder av assistanse- kontra bakbord, eller når det gjelder kategoriene livreddende hjelp, øyeblikkelig hjelp og elektive operasjoner. Se tabell 3 for detaljer.

Diskusjon
God kvalitet på tjenestene til pasientene er viktig, og oppdatert og god utnyttelse av kunnskap er en forutsetning. Det stilles krav til at undervisning på utdanningsinstitusjonene og praksisveiledning i klinikken baserer seg på en kunnskapsbasert praksis (21).
Veiledning i praksis støtter seg til kunnskapsbaserte prosedyrer og tar utgangspunkt i at alle helseforetak har utarbeidet kvalitetssikrede prosedyrer. Ifølge Helsedirektoratets veileder bidrar kunnskapsbaserte retningslinjer til å hjelpe helsepersonell og pasienter i beslutninger og til å redusere uønsket variasjon og fremme god kvalitet (9).
Det er enighet om at god implementering av sjekklisten Trygg kirurgi bidrar til bedre pasientutfall (3). Et viktig formål med sjekklisten er å kontrollere at nødvendige prosedyrer er gjennomført (2). Det forutsetter at kvalitetssikrede prosedyrer finnes og anvendes korrekt.
Denne studien viste at sykehusene som deltok, har utarbeidet og anvender mange prosedyrer som er viktige i forbindelse med kirurgiske inngrep. Studien viste samtidig at kun fire av de seksten sykehusene som deltok, anvendte skriftlige prosedyrer som kommer med anbefalinger for hvordan instrumentbord til ulike operasjoner bør dekkes opp. Disse fire sykehusene hadde alle nasjonale og flerregionale tjenester (landsfunksjoner).
De samme fire sykehusene anvendte også i størst grad bilder av instrumentbord ved oppdekking til ulike operasjoner. Studien antyder at det er nivåforskjell mellom sykehus med ulike tjenestetilbud for hvordan prosedyrer anvendes ved oppdekking og organisering av instrumentbord.
Dette skjer på tross av at studenter peker på at oppdekkingen av instrumentbordet gjøres ulikt av forskjellige veiledere, og på tross av at de etterspør standarder for hvordan instrumentbordet til ulike operasjoner bør dekkes opp (14).
Sikre at nødvendige og kvalitetssikrede prosedyrer blir utviklet
Våre erfaringer med søk etter retningslinjer og standarder viser at det krever variasjon av søkeord i de ulike databasene, noe som gjør litteratursøk tidkrevende. Utilgjengelige og kostbare fulltekstartikler forverrer dette ytterligere og vanskeliggjør utarbeidelse av kunnskapsbaserte prosedyrer. Operasjonssykepleiere opplever at de mangler kompetanse på litteratursøk og valg av databaser, har vanskeligheter med å lese forskning på engelsk og etterlyser tid til arbeidet (5).
Nettverk for kunnskapsbaserte fagprosedyrer tilbyr en anerkjent metode for å utarbeide prosedyrer og tilbyr bistand i prosessen (11) samt gjør prosedyren tilgjengelig for alle på kunnskapssenterets nettsider (10). Kompetanseutvikling og delekultur kan bidra til at de ulike helseforetakene ikke behøver å lage de samme prosedyrene, og at prosedyrene kvalitetssikres. Krav som stilles for å utvikle kunnskapsbaserte fagprosedyrer, herunder litteratursøk og bruk av metodevurderingen AGREE II (11), forutsetter opplæring, tid og mulighet til kompetanseutvikling.
Gode prosjekter ønskes velkommen. UNN gjennomførte en kursrekke for fagsykepleiere og ledere, der de ble introdusert for kunnskapsbasert praksis og skulle lære å utarbeide fagprosedyrer. Et resultat av disse kursene er at prosedyrer revideres og er kunnskapsbaserte (22). Likeså kan oppstarten av masterutdanninger i operasjonssykepleie bidra til å øke studentenes kompetanse med å jobbe kunnskapsbasert.
Helsebibliotekets nettsider viser at det ikke eksisterer en delekultur når det gjelder fagprosedyrer rettet mot arbeidet i det sterile feltet. Det mangler kunnskapsbasert retningslinje for oppdekking av instrumenter, og kun én kunnskapsbasert fagprosedyre, kirurgisk telling (23), er tilgjengelig. Likevel har det enkelte helseforetak ansvaret for å utvikle nødvendige kunnskapsbaserte prosedyrer.
Resultatene i denne studien viser hvilke prosedyrer som anvendes. Vi peker på mangler og antyder at det eksisterer nivåforskjeller mellom sykehusene når det gjelder anvendelse av prosedyrer. Studien undersøkte ikke prosedyrenes kvalitet. Samtidig er det verdt å merke seg de alarmerende resultatene når det gjelder det store omfanget av prosedyrer som er utarbeidet, samt den mangelfulle kvaliteten og koordineringen av fagprosedyrer i norske helseforetak (12, 13). Det er rimelig å anta at resultatene også er representative for operasjonsavdelingene, noe som understøttes av operasjonssykepleiernes uttrykte behov for kompetanse i KBP (5).
Med bakgrunn i denne studien oppfordrer forfatterne til at det utarbeides kunnskapsbaserte retningslinjer og fagprosedyrer som kan bidra til å kvalitetssikre prosedyrer og redusere variasjon når det gjelder oppdekking og organisering av instrumentbord på operasjonsavdelinger i Norge.
Regionsykehusene med størst tilbud og kompetanse oppfordres å samarbeide med å utvikle kunnskapsbaserte retningslinjer og fagprosedyrer og gjøre dem tilgjengelige for alle sykehusene på Helsebibliotekets nettsider. Likeså utfordrer vi sykehusledere og ledere på operasjonsavdelinger til å kvalitetssikre prosedyrearbeidet ved at operasjonssykepleiere får grundig opplæring og mulighet til å utvikle kompetanse i KBP samt praktisk tilrettelegging og tid til å utarbeide kunnskapsbaserte prosedyrer.
Metodediskusjon
Svarene som er gitt, forutsettes å være representative for sykehusenes kirurgiske virksomhet. Samtidig baserer studien seg på selvrapportering, med de metodiske innsigelsene som knytter seg til det (19).
Studiens pålitelighet kan ha blitt påvirket av ledelsesnivået som deltok. Likeså kan valg av avdeling og kirurgisk spesialitet ha påvirket resultatet. En svakhet i studien er at vi ikke undersøkte hvilke spesialiteter som dekkes av svarene. Fremtidige studier bør undersøke utvalgte kirurgiske spesialiteter, og prosedyrer bør undersøkes for variasjon i omfang og innhold. Likeså anbefaler vi at det utvikles validerte måleverktøy.
Konklusjon
Resultatene i denne studien danner ikke grunnlag for å uttale seg på vegne av alle operasjonsavdelingene på alle sykehusene i Norge. Studiens resultater gir likevel gode holdepunkter for at resultatene bør følges opp med nye studier. Vi anbefaler at fremtidige studier utføres på et større utvalg av sykehus og avdelinger for å kunne studere variasjon på et nasjonalt nivå, og mellom spesialavdelinger relatert til kirurgiske spesialiteter.
Studien avdekket at 12 av 16 operasjonsavdelinger som deltok i studien, ikke anvendte skriftlige prosedyrer for oppdekking av instrumentbord. De fire sykehusene som anvendte prosedyrer, var alle sykehus med nasjonale og flerregionale behandlingstjenester. Studien antyder nivåforskjeller mellom sykehus med ulike tjenestetilbud.
I siste instans handler resultatene i studien om pasientens sikkerhet i en svært sårbar situasjon. Tilgang på kunnskapsbaserte retningslinjer og standardisering av prosedyrer og teknikker bidrar til å forebygge menneskelig feil (24).
Operasjonssykepleiernes beslutningsgrunnlag kan styrkes ved å utvikle kunnskapsbaserte retningslinjer og fagprosedyrer for oppdekking og organisering av instrumentbord. Det kan bidra til å øke pasientsikkerheten når kirurgiske inngrep skal gjennomføres.
Vi retter en stor takk til alle operasjonsavdelingene som bidro i undersøkelsen.
Referanser
1. Weiser TG, Hayes AB, Molina G, Lipsitz SR, Esquivel MM, Uribe-Leitz T, et al. Size and distribution of the global volume of surgery in 2012. Bull World Health Organ. 2016;94(3):201–9.
2. Verdens helseorganisasjon. WHO guidelines for safe surgery 2009: safe surgery saves lives. Genève: Verdens helseorganisasjon; 2009. Tilgjengelig fra: http://apps.who.int/iris/bitstream/10665/44185/1/9789241598552_eng.pdf (nedlastet 11.11.2017).
3. Haugen AS, Wæhle HV, Almeland SK, Harthug S, Sevdalis N, Eide GE, et al. Causal analysis of World Health Organization's Surgical Safety Checklist implementation quality and impact on care processes and patient outcomes: secondary analysis from a large stepped wedge cluster randomized controlled trial in Norway. Ann Surg. 2019;269(2):283–90.
4. Nortvedt MW, Jamtvedt G, Graverholt B, Nordheim LV, Reinar LM. Jobb kunnskapsbasert! En arbeidsbok. 2. utg. Oslo: Akribe; 2012.
5. Hjelen W, Sagbakken M. Operasjonssykepleiere mangler tid og kompetanse til å arbeide kunnskapsbasert. Sykepleien Forskning. 2018;13(69422)(e-69422). DOI: 10.4220/Sykepleienf.2018.69422
6. Association of periOperative Registered Nurses, AORN. About AORN. Tilgjengelig fra: https://www.aorn.org/Aorn-org/about-aorn (nedlastet 08.03.2018).
7. Association of Surgical Technologists, AST. Tilgjengelig fra: https://www.ast.org/AboutUs/About_AST/ (nedlastet 08.03.2018).
8. Clayton JL, Miller KJ. Professional and regulatory infection control guidelines: collaboration to promote patient safety. AORN Journal. 2017;106(3):201–10.
9. Veileder for utvikling av kunnskapsbaserte retningslinjer. IS-1870. Oslo: Helsedirektoratet, 2012. Tilgjengelig fra: https://helsedirektoratet.no/retningslinjer/veileder-for-utvikling-av-kunnskapsbaserte-retningslinjer (nedlastet 08.05.2018).
10. Fagprosedyrer. Oslo: Helsebiblioteket. Tilgjengelig fra: https://www.helsebiblioteket.no/fagprosedyrer (nedlastet 08.05.2018).
11. Metode og minstekrav for utarbeidelse av kunnskapsbaserte fagprosedyrer. Fagprosedyrer. Oslo: Helsebiblioteket; 17.10.2018. Tilgjengelig fra: https://www.helsebiblioteket.no/fagprosedyrer/lage-og-oppdatere-fagprosedyrer/metode (nedlastet 08.05.2018).
12. Eiring Ø, Pedersen MS, Borgen K, Jamtvedt G. Prosedyrearbeid – meningsløst mangfold? Notat fra Kunnskapssenteret. Oslo: Nasjonalt kunnskapssenter for helsetjenesten; 2010.
13. Strand G. Prosedyrearbeid – fortsatt meningsløst mangfold? Om arbeid med fagprosedyrer i helseforetak i Norge. (Masteroppgave.) Oslo: Universitetet i Oslo, Det medisinske fakultet, Institutt for helse og samfunn; 2016. Tilgjengelig fra: https://www.duo.uio.no/handle/10852/54050 (nedlastet 08.05.2018).
14. Igesund U. Studenters deltakelse i kunnskapsbasert fagutvikling: pilotprosjekt i steril-assistanse ved videreutdanning i operasjonssykepleie. Nor tidsskr helseforsk. 2016;12(1):115–28.
15. Regjeringen. Oversikt over landets helseforetak. Oslo; 2016. Tilgjengelig fra: https://www.regjeringen.no/no/tema/helse-og-omsorg/sykehus/innsikt/oversikt-over-landets-helseforetak/id485362/ (nedlastet 08.03.2018).
16. Meld. St. nr. 11 (2015–2016). Nasjonal helse- og sykehusplan (2016–2019). Oslo: Helse- og omsorgsdepartementet; 2015.
17. Nasjonale tjenester i spesialisthelsetjenesten: Veileder. Oslo: Helse- og omsorgsdepartementet; 2017. Tilgjengelig fra: https://www.regjeringen.no/contentassets/3b2da09c60e9471c9975fe566416017d/20170131_veileder_nasjonale_tjenester.pdf (nedlastet 08.03.2018).
18. Nylenna M. Veileder, retningslinje, prosedyre. Tidsskr Nor Legeforen. 2018;138(2):178–9.
19. Polit DF, Beck CT. Nursing research: generating and assessing evidence for nursing practice. 10. utg. Philadelphia: Wolters Kluwer; 2017.
20. Universitetets senter for informasjonsteknologi (USIT) ved Universitetet i Oslo. Hva er Nettskjema? Oslo; 08.06.2010. Tilgjengelig fra: https://www.uio.no/tjenester/it/applikasjoner/nettskjema/mer-om/ (nedlastet 22.01.2018).
21. Meld. St. nr. 16 (2011–2015). Nasjonal helse- og omsorgsplan. Oslo: Helse- og omsorgsdepartementet; 2011.
22. Liland H-I, Moe V, Thomassen S, Lind R. Jobber og underviser kunnskapsbasert. Sykepleien. 2017;105(8):44–7. DOI: 10.4220/Sykepleiens.2017.63441
23. Kirurgisk telling. Fagprosedyrer. Oslo: Helsebiblioteket. Tilgjengelig fra: https://www.helsebiblioteket.no/fagprosedyrer/ferdige/kiriurgisk-telling-anbefalte-rutiner-for-telling-av-utstyr-under-kirurgi (nedlastet 02.11.2018).
24. Wahr JA. Operating room hazards and approaches to improve patient safety. UpToDate; 26.03.2019. Tilgjengelig fra: https://www.uptodate.com / (nedlastet 23.08.2019).
Mest lest
Doktorgrader
Kort- og langsiktige følger etter distal dyp venetrombose og overfladisk venetrombose i underekstremitetene
Fødende kvinner vil ha ekte personlig omsorg
Korleis kan jordmor balansera etiske vurderingar om helsa til fosteret opp mot gravide kvinners autonomi og ønskjer i forhold til fosterovervaking?
Dokumentering av de udokumenterte – bruk av svangerskapsomsorg og perinatale utfall blant udokumenterte migranter i Norge

















0 Kommentarer