Nye oppgaver for ambulansepersonellet

På Røros hjelper ambulansepersonellet til hos legevakt, hjemmesykepleien og sykehjem og følger opp ulike pasienter som bor hjemme. Det har de gjort i snart fire år uten at det koster mer.
En ringelyd skjærer gjennom stillheten på et undersøkelsesrom på legevakta på Røros. Klokka er ti over ti en mandags formiddag i slutten av september.
Sykepleier og ambulansearbeider Per Ivar Lundli har akkurat startet dagens tolvtimersøkt på det de kaller helsevakta. Han er kledd i grønn uniform og har en walkie-talkie-aktig sak montert nedenfor venstre skulder. Det er det norske nødnettet som er koplet opp mot AMK.
Men det er ikke den som ringer. Lundli tar opp en liten taste-mobil og legger mot øret.
– Helsevakta, Per Ivar? Hei, Johanna!

Johanna jobber i hjemmesykepleien og er urolig for en pasient som bor hjemme alene. Han er ikke i form. Så svimmel at han ikke orker stå opp av senga. For ikke lenge siden falt han og havnet på legevakta, så Lundli kjenner ham fra før.
Lundli blir enig med hjemmesykepleieren om å stikke innom og ta en sjekk og en blodprøve. Han går gjennom det medisinske utstyret i en skulderbag og tar med både den, blodtrykksmåler og EKG-apparat inn i den fullastede SUV-en, en signalgul Mercedes de kaller helsevaktbilen.

Økte ikke personal- eller driftskostnadene
Det startet i 2018. Røros hadde to ambulanser med båre, men aktiv tid på oppdrag for dem som bemannet ambulansen lå på bare 15 prosent av arbeidstiden.
Dermed ble det tenkt nytt. St. Olavs hospital og kommunen utvekslet ideer og behov. De døpte prosjektet «Mobil integrert helsetjeneste», og en av rammebetingelsene var at det ikke skulle innebære økte personal- eller driftskostnader. Det har de klart.
Den ene ambulansen ble byttet ut med en helsevaktbil. Den har det samme utstyret som før, unntatt båre. Bilen bemannes med en person fra klokken ti om formiddagen til ti om kvelden, og denne har også egen kontorplass på et av undersøkelsesrommene på legevakten.
Får sove bedre
De er fire som veksler på vaktene, to av dem er sykepleiere med 60-poengs paramedic-utdanning.
– Ute i distriktene går det ikke i ett mens man venter på alarmen. Før gikk ventetiden med til reinhold, kontroll av utstyr og sjekklister og HRL-trening. Nå er det oppgaver mer jevnt og trutt hele dagen, sier Lundli.
– Mer stress?
– Nei, og jeg blir ikke mer sliten. Jeg får også sove bedre nå enn før.
Før 2018 gikk de 24-timers døgnvakter, men nå har Lundli døgnvakter kun når han jobber på den ordinære ambulansen hver åttende helg.

Fine målinger
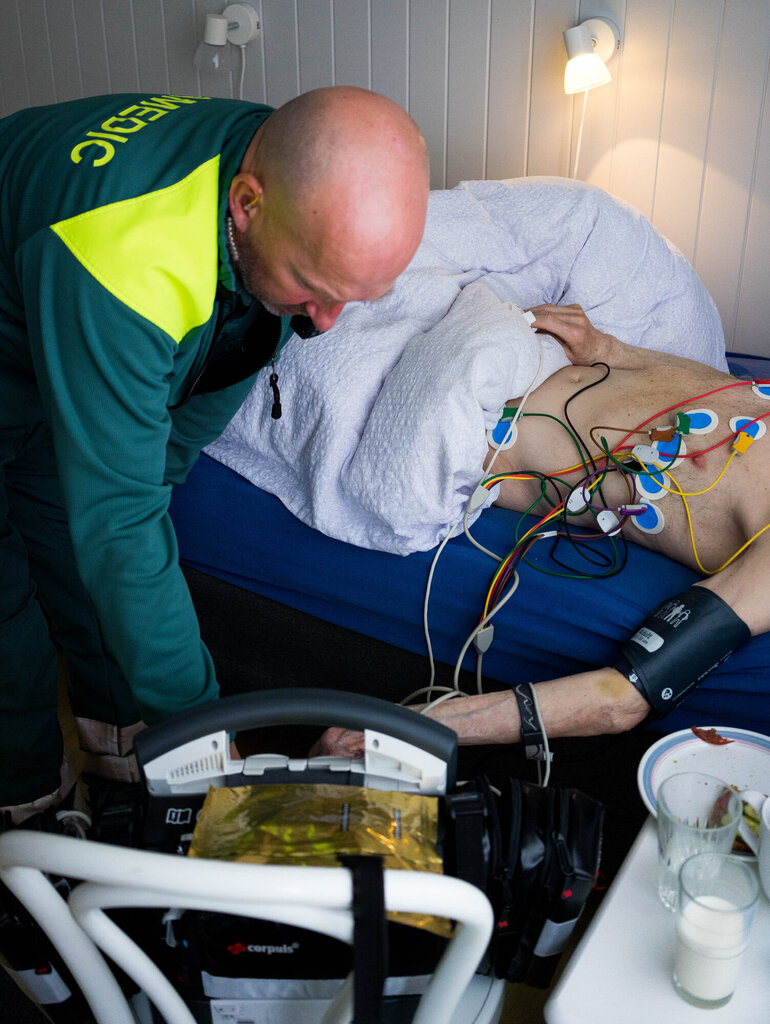
Per Ivar Lundli setter seg bak rattet og kjører til mannen som er svimmel.
En tynn og blek kropp ligger under dyna på et varmt soverom. På nattbordet ved siden av står restene etter en halvspist frokost.
– Er du kvalm når du er svimmel, spør Lundli.
– Vanskelig å si, svarer mannen kvikt.
– Du hoster ikke?
– Nei.
Lundli småsnakker med mannen og tar blodtrykket først, sammen med andre vitale målinger. De er fine.
Han finner ut at han også vil ta et EKG og kopler på elektrodene på mannens overkropp. En lang lapp skrives ut av maskinen.
– Jeg skal ta med dette til doktoren igjen, så får vi se, sier han og pakker sammen alle ledningene.
– Jeg skulle hatt en blodprøve av deg også.
Han tar den mens pasienten ligger i senga.
Tommelomsk
Til slutt spør Lundli om mannen kan prøve å reise seg.
– Jada, svarer han og kommer seg opp og ut av senga.
– Hvordan kjennes det?
– Litt tommelomsk.
Lundli ber ham prøve å gå litt. Mannen går nokså stødig ut av soverommet, gjennom gangen og inn i stua og tilbake i relativt normalt tempo. Han har bare en bleie på den spinkle kroppen. Tilbake på soverommet får han spørsmål om han vil ligge litt eller stå opp.
– Jeg vil ligge litt så jeg får kontroll på systemet, svarer mannen.
Lundli takker for seg og kjører tilbake til legekontoret med alle prøvene som skal sjekkes og tolkes av lege.
– Avverga en ambulansetur
– Da har jeg avverga en ambulansetur. Før ville vi sendt en ambulanse for å hente pasienter som er svimle og tidligere har hatt fall, sier han.
Tilbake på kontoret leverer Lundli blodprøven på laboratoriet. Den vil vise blodprosenten og kunne avdekke en eventuell infeksjon. Så setter han seg foran skjermen og taster ned det viktigste fra besøket i journalsystemet som kan leses av lege og hjemmesykepleiere.
– Jeg forteller hva jeg gjorde og hvordan jeg opplevde pasienten. Og så tar jeg med vitale parametere som respirasjonsfrekvens og hudkvalitet. Vi prøver å unngå å si at «pasienten er litt skral». Turnuslegene synes det er litt tynt.
Røros kommune har som mange andre små kommuner problemer med å skaffe nok leger. Akkurat nå går det rundt i kommunen takket være to unge turnusleger.
Også sykepleiere er vanskelig å få tak i, så senere denne uka skal Per Ivar Lundli vikariere på legekontoret som vanlig sykepleier, når han egentlig har fri fra sin 100-prosentstilling ved helsevakta/ambulansen.

Fire nye oppgaveområder
Hittil har helsevakta hjulpet til innenfor fire områder:
1 Beredskap og øyeblikkelig hjelp der de samarbeider med den interkommunale legevakttjenesten for Røros, Os og Holtålen. Alle involverte mener helsetilbudet til befolkningen er blitt bedre med dette samarbeidet, ifølge en kvalitativ evaluering som ble gjort av NTNU samfunnsforskning i 2020.
2 Samarbeid med hjemmebasert omsorg og sykehjemmene på Røros. En rekke gevinster har kommet ut av dette. Blant annet har det vært en ekstra ressurs for hjemmesykepleien og forhindret unødige innleggelser.
3 Samarbeid med psykiatritjenesten og kreftkoordinatoren på Røros. Dette har ført til større trygghet hos kreftpasientene som kan få oppfølging utenom kreftkoordinatorens arbeidstid. Ved hjemmebesøk hos rus- og psykiatripasienter brukes helsevakta i tilfeller der man frykter utagering. I tillegg bistår de med observasjon og prøvetaking utenfor ordinær arbeidstid.
4 Forebyggende hjemmebesøk hos alle over 75 år som bor hjemme, der de avlaster ergoterapeut og fysioterapeut på Røros.
Startproblemer
De tre første oppgavene har fått gode skussmål i evalueringsrapporten fra NTNU. Men den fjerde oppgaven med forebyggende hjemmebesøk blir ikke videreført.
– Vi gjorde det med tre årskull, men har valgt å takke nei til en videreføring fordi dette ligger et stykke unna fra det vi er utdanna til. Vi er ikke så vant til å jobbe forebyggende og snakke med folk om kosthold og så videre, sier Lundli.
– Evalueringen nevner at prosjektet hadde litt startproblemer. Hva gikk det ut på?
– Det var litt tungt og vanskelig å få på plass samarbeidsformer til å begynne med. Dette var noe nytt, og vi opplevde litt skepsis. Kanskje var hjemmesykepleien redd for at de ikke ville få mer ressurser og kanskje var kommunen redd for økte kostnader.
Lundli legger til:
– Det er fort gjort å trampe noen på tærne når en beveger seg inn på andres arena. Kanskje noen har følt det også. Vi har aldri ment å ta over andres jobb, men at prosjektet heller skal være et supplement i samarbeid med de kommunale funksjonene.
Han synes ting har gått seg til og at de har funnet samarbeidsformer som fungerer.
– Nå har alle parter sagt at vi går for dette.

Daglig koronatesting
Mens Lundli dokumenterer fra besøket, ringer telefonen på nytt. Det er fra sykehjemmet. Tre pasienter har rekvisisjoner for blodprøver. Kan Per Ivar ta dem?
Det haster ikke, men Lundli avtaler å gjøre det etter halv to en gang, etter at han er ferdig med å spise lunsj og hjelpe til på legekontoret med å ta de daglige covid-19-testene. Teste-tjenesten er åpen mellom kl. 13 og 14.
– Rørosingene har vært flinke til å teste seg under pandemien. Vi tar bare rundt 20 tester om dagen nå, eller rundt 500 i måneden. Ved utbrudd tar vi mellom 1200 og 1300 i måneden. I juli i år var siste utbrudd.
På ettermiddagen sørger Lundli for å sende prøvene med rutebussen som går til Trondheim. Sjåførene der gjør den tjenesten gratis og leverer prøvene til en portør fra St Olavs hospital som står klar når bussen kommer til byen.
Helsevakta har også hjulpet til ved vaksinering.
– Vi har ikke vaksinert, men har sittet vakt i tilfelle noen får alvorlige reaksjoner på vaksinen.

«Frequent flyers»
Etter koronatestingen dukker det opp andre oppdrag som Lundli vurderer til å haste mer enn blodprøvene på sykehjemmet. Han skal innom to private hjem og en omsorgsbolig for å ta blodprøver. To av dem faller inn i kategorien «frequent flyers», pasienter som bruker ambulansens tjenester oftere enn andre.
I Midt-Norge har de regnet ut at 0,1 prosent av befolkningen står for 8 prosent av hendelsene i AMK og 2,5 prosent av ambulansevirksomheten i årene fra 2014 til 2016. Hos denne pasientgruppen har helsevakta en spesielt viktig rolle i å holde ambulanseutgiftene nede.
Hos den første pasienten kommer han raskt ut til bilen igjen for å hente EKG-maskinen også. De har tatt noen EKG-er av personen før også.
– I de fleste tilfellene finner vi ikke noe alvorlig, men vedkommende klagde over vondt i brystet. Det må vi ta på alvor, sier han.
Tilbake bak rattet igjen fortsetter han:
– Det er viktig at alle pasienter føler seg godt ivaretatt, uansett hvor medisinsk alvorlig situasjonen er. En undersøkelse med bekreftelse på at det ikke er noe galt og en god prat, er kanskje det som skal til for at personen føler seg tatt på alvor og blir trygget. Det er fint å kunne gjøre dette hjemme hos pasienten.

Åretrøbbel
Dagen nærmer seg stengning for legevakta og klokka tre skal vakthavende lege ta over. Senere møtes vedkommende og Lundli for å legge en slagplan for kvelden.
Foreløpig vet Lundli at han skal hjem til en kreftpasient og henge opp en Kabiven, en pose med intravenøs ernæring som settes via cvk, noe hjemmesykepleien har bedt om bistand til.
Men før det skal skje, rekker han et hjemmebesøk hos Ingrid Hamland. Hun har vanskelig for å komme fra hjemme for å ta blodprøve på legevakta, så da kommer helsevaktbilen til henne.
Det siste kollegene på laboratoriet sa til Lundli før han dro, var at Hamland har årer som kan være vanskelige å treffe. Når han slipper inn i stua hennes, bekrefter hun det selv:
– Jeg bruker å se ut som en tesil når de er ferdige med meg!

Lundli prøver seg frem forsiktig. Klemmer med pekefingeren på begge armene for å se hvor han kan finne den beste kandidaten. Så stikker han i den venstre armen. Det blir bom.
Hamland sier han bare må rote rundt litt for å finne åra. Han forsøker en stund med nålen inni armen, men gir opp og hun får bomullsdott med tape over stikket.
Lundli forsøker et nytt sted på samme arm uten suksess og vurderer årene nærmere håndleddet i stedet. Men de glir liksom unna, så han tar ikke sjansen.
Han gjør et siste forsøk på den venstre armen. Niks. Ikke en dråpe blod kommer i glasset.
De blir enige om at Hamland skal komme til laboratoriet en dag hun har lettere for å komme fra.

– Vi har fått god opplæring i forskjellige prosedyrer, men noen ganger må vi be om bistand fra ekspertene. Det er tross alt de på labben som kan dette best. Så blir vi andre bedre etter hvert, sier Lundli.
En times overtid
Tilbake på legevakta har det blitt tid for Lundlis andre spisepause. Den tar han sammen med legevaktlegen som i dag har med en legestudent. Sykepleien forlater ham der og får en oppdatering på e-post om hva som skjedde resten av vakta:
«Det ble litt travelt mot slutten. Ble faktisk en time overtid. En del laboratoriearbeid, bytting av urinkateter og bistand under suturering av kutt i hodet var det som fylte resten av vakta. Ingen utrykning.»
Vellykket og unikt
Prosjektet med helsevakta på Røros er altså bedømt av NTNU-rapporten til å være stort sett vellykket.
I tillegg er det unikt i form og innhold:
– Jeg vet ikke om andre steder i Norge som har testet ut akkurat denne modellen for mobil integrert helsetjeneste. Interessen og nysgjerrigheten fra andre steder i landet er stor, sier prosjektleder Jostein Dale på telefon fra St Olavs hospital.
Sykepleien har ikke klart å få vite om Røros-prosjektet skal over i ordinær drift.
Dale opplyser at Røros kommune og St Olavs hospital vil invitere til en erfaringskonferanse på Røros den 7. januar. Der vil de endelige resultatene fra prosjektet bli presentert og man får svaret på om dette blir en permanent ordning. Den nye helseministeren vil bli invitert.
– Pasienten vinner
Men Per Ivar Lundli har trua:
– Det er ikke noen prosjektmidler som tar slutt her. Vi oppdaga det etter hvert at vi ikke har det travelt. Driftskostnadene er jo som før, så jeg opplever at dette er i ordinær drift nå, sier han.

Og så legger han til:
– I små distriktskommuner som Røros er det viktig å utnytte de ressursene vi har på tvers av forvaltningsnivåer. Kanskje vi heller ikke skal være så opptatt av profesjoner. Jeg mener Rørosprosjektet har vist at dette går an.
– Den som vinner på dette, er pasienten. Bonusen er at vi helsepersonell lærer noe nytt av hverandre. Det er aldri gærent.


















0 Kommentarer