Manglende kunnskap om somatisk helse svekker forebygging i psykisk helsevern
Viktige risikofaktorer som røyking og inaktivitet blir ofte oversett. Mange kjenner ikke til forebyggingsverktøyet Hjertefrisk.
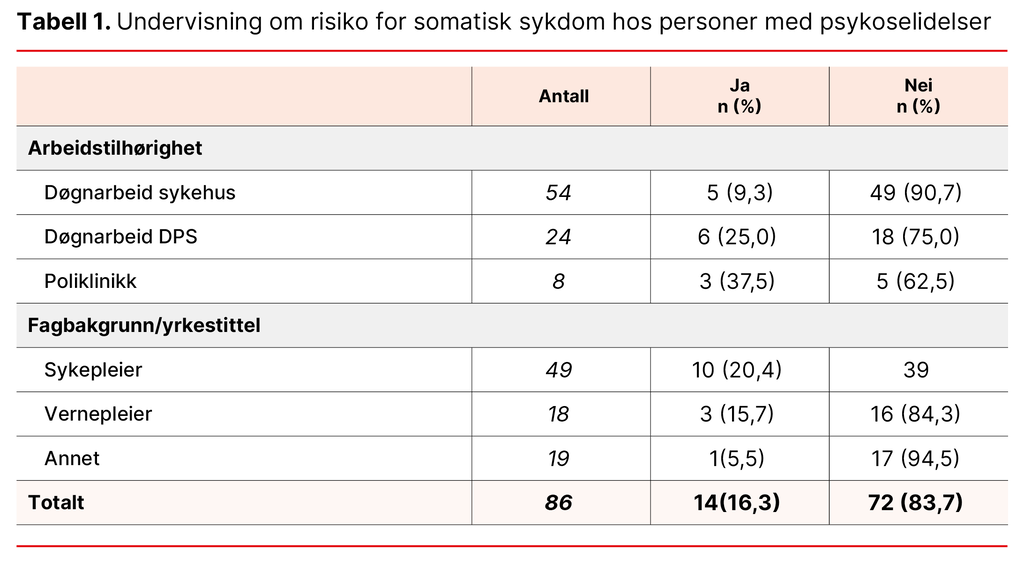
Miljøpersonalet i psykisk helsevern har kun i liten eller noen grad arbeidet med anbefalte, forebyggende ikke-medikamentelle tiltak mot risikofaktorer for hjerte- og karsykdommer hos personer med psykoselidelser. Flere enn åtte av ti i en undersøkelse hadde ikke fått undervisning om slike risikofaktorer.
Denne fagartikkelen beskriver et egenutviklet elektronisk spørreskjema som ble gjennomført som masteroppgave innen psykisk helse- og rusarbeid ved Høgskulen på Vestlandet. Spørreskjemaet ble laget med inspirasjon fra Hjertefrisk, et verktøy fra Nasjonalt pasientforløp for somatisk helse og levevaner (1). Det besto hovedsakelig av faste svaralternativer på en Likert-skala, med noen få muligheter til å skrive fritekstsvar.
Undersøkelsen ble gjennomført i elleve avdelinger som hovedsakelig behandlet pasienter med psykoselidelser innen psykisk helsevern. Disse avdelingene var både døgnavdelinger på sykehus og distriktspsykiatriske sentre (DPS) samt poliklinikker. Totalt ble det samlet inn 86 svar. De kvalitative dataene fra undersøkelsen ble analysert ved hjelp av deskriptive og statistiske metoder i programvaren IBM SPSS versjon 26.0.
Psykoselidelser øker risikoen for tidlig død
Mennesker med psykoselidelser har lavere forventet levealder. Den gjennomsnittlige reduksjonen i levealder er på 13–30 år (2). Personer med slike alvorlige psykiske lidelser har nesten 80 prosent større sannsynlighet for å utvikle hjerte- og karsykdommer og 85 prosent høyere sannsynlighet for å dø av hjerte- og karsykdommer enn resten av befolkningen (3). Hjerte- og karsykdommer er altså den hyppigste dødsårsaken hos mennesker med psykoselidelser (4).
For at miljøpersonalet skal kunne bidra til å redusere den økte dødeligheten knyttet til hjerte- og karsykdommer hos personer med psykoselidelser, må miljøpersonalet ha kompetanse om risikofaktorene for utvikling av hjerte- og karsykdommer og kunnskap om tiltak som kan motvirke disse. Når pasienten allerede har en eller flere risikofaktorer, må miljøpersonalet være i stand til å iverksette tiltak.
Helsedirektoratet har gjennom Nasjonalt pasientforløp for somatisk helse og levevaner ved psykiske lidelser og/eller rusmiddelproblemer bedt helsetjenestene ha økt søkelys på risikofaktorene (5). Disse rådene og anbefalingene retter seg mot nasjonale faglige retningslinjer og nasjonale faglige råd som helsepersonell bør kjenne til.
Dette er risikofaktorene
Risikofaktorer for hjerte- og karsykdommer og diabetes, såkalt kardiometabolsk risiko, handler om røyking, inaktiv livsstil, uheldig kosthold, forhøyet blodtrykk, blodsukker og kolesterol – og overvekt og fedme. I nasjonalt pasientforløp viser Helsedirektoratet til verktøyet Hjertefrisk for å konkretisere risikofaktorer og belyse tiltak som behandler og forebygger (5).
Verktøyet tar for seg medikamentelle tiltak, for eksempel blodtrykksmedisin eller medisiner mot diabetes, og ikke-medikamentelle tiltak som går på livsstilsendringer. Disse tiltakene er blant annet motivasjonsarbeid, fysisk aktivitet, kostholdsintervensjoner og pasientundervisning. Dette er intervensjoner som miljøpersonalet typisk har ansvaret for.
Motivasjonsarbeid eller motivasjonsstøtte er tiltak under risikofaktorene røyking, inaktiv livsstil eller uheldig kosthold. Motiverende intervju (MI) anbefales som metode for helsepersonell for å fremme endring og motivasjon knyttet til for eksempel kostholdsendringer og røykeslutt (6).
Tiltak mot ensomhet er en del av forebyggingen
I tillegg til de nevnte risikofaktorene har flere studier pekt på sammenhengen mellom ensomhet og utvikling av hjerte- og karsykdommer (7). Ensomhet ser ut til å spille en viktig rolle for utvikling av hjerte- og karsykdommer og må derfor også ses på som en kardiometabolsk risikofaktor (8, 9, 10).
Tiltak rettet mot ensomhet kan derfor anses å være en nødvendig del av det ikke-medikamentelle, forebyggende arbeidet mot hjerte- og karsykdommer hos personer med psykoselidelser.
Det finnes imidlertid lite kunnskap om hvordan miljøpersonale arbeider med risikofaktorer for utvikling av hjerte- og karsykdommer hos personer med psykoselidelser. Vår undersøkelse hadde som mål å kartlegge miljøpersonalets arbeid med ikke-medikamentelle tiltak innen psykisk helsevern.
86 personer deltok i undersøkelsen. Blant respondentene var det flest sykepleiere, som også i praksis utgjør den største gruppen av pasientnære stillinger innen behandling av personer med psykoselidelser (se tabell 1).
Manglende undervisning om risikofaktorer er en barriere
Over 80 prosent av deltakerne svarte i undersøkelsen at de ikke hadde fått undervisning om somatisk helse og risikofaktorer for hjerte- og karsykdommer hos personer med psykoselidelser.
Flere ansatte i poliklinikker svarte ja på at de hadde fått undervisning om kardiometabolske risikofaktorer hos personer med psykoselidelser, sammenliknet med de som jobber på døgnenheter i sykehus.
En betydelig andel (78 prosent) av deltakerne sa at de ikke kjente til – eller hadde begrenset kjennskap til – verktøyet Hjertefrisk. Her var det ikke forskjell på sykepleiere eller andre medarbeidere med annen faglig bakgrunn.
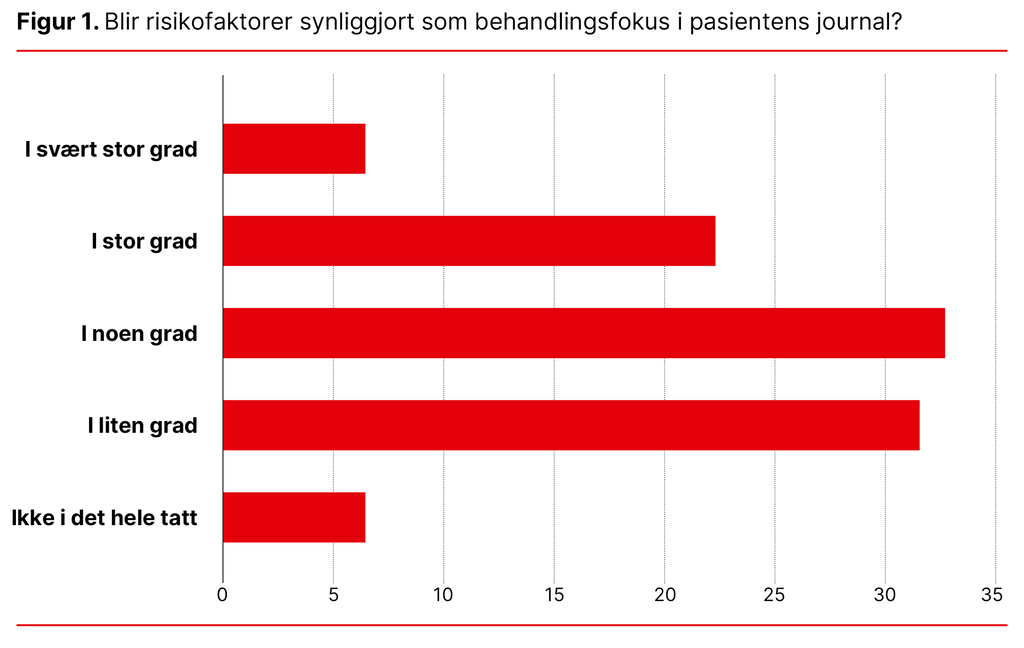
Deltakerne rapporterte at de i liten grad kartla og dokumenterte risikofaktorer for hjerte- og karsykdommer. Selv i behandlingsplanene ble risikofaktorer for utvikling av hjerte-kar-lidelser i liten grad nevnt (se figur 1).
Motiverende teknikker ble lite brukt
Studien viste at motiverende teknikker generelt ble brukt lite. DPS-ansatte rapporterte at de oftere prøvde å bruke slike teknikker i risikoforebyggingen enn ansatte ved døgnavdelinger i sykehus. Pasientundervisning ble også lite brukt, men DPS hadde mer undervisning enn sykehusenes døgnavdelinger.
I undersøkelsens åpne spørsmål skrev noen deltakere at de i liten grad kunne motivere personer med psykoselidelser til røykeslutt i det akutte forløpet. Resultatene viser også at det blir gjennomført få tiltak for å redusere røyking eller bidra til røykeslutt. Flere respondenter svarte på de åpne spørsmålene at de har tilbudt aktiviteter og hjelp til kostholdsplaner for å motvirke inaktiv livsstil og uheldig kosthold.
Vår undersøkelse viser at det sjelden ble dokumentert om pasientene følte seg ensomme. I de åpne spørsmålene svarte flere at de jobbet med å informere pasientene om lavterskeltilbud i kommunene. Videre beskrev respondentene at de hjalp pasientene med nettverksbygging og relasjonsstøtte.
Pårørende ble også nevnt av flere som en viktig samarbeidspartner, men flere beskrev at de opplevde at det kan være vanskelig for mange personer med psykoselidelser å opprettholde en god relasjon til pårørende.
Flere deltakere svarte på de åpne spørsmålene at det var for lite søkelys på fysisk helse i arbeidet med personer med psykose i psykisk helsevern. Åtte deltakere mente fysisk helse ikke ble prioritert nok, og fire sykepleiere sa at de hadde kompetanse på fysisk helse som ikke ble tatt i bruk.
Symptomer risikerer å ikke bli fanget opp
Noe av det viktigste denne studien viser, er at ansatte ikke har fått undervisning om risikofaktorer for hjerte- og karsykdommer hos personer med psykose. Det er bekymringsfullt. Sykepleiere og andre ansatte i psykisk helsevern bør kjenne til de nasjonale rådene, hvor Hjertefrisk er et viktig verktøy med tiltak og grenseverdier (5).
Uten tilstrekkelig kunnskap om disse risikofaktorene og virksomme intervensjoner risikerer man at symptomer på somatiske sykdommer ikke fanges opp, at nødvendig oppfølging ikke blir gitt eller at tiltak for å motvirke utviklingen av somatiske sykdommer ikke blir prioritert i psykisk helsevern. I en evalueringsrapport om pakkeforløpet opplever brukere og pårørende at fysisk helse ikke blir tatt tilstrekkelig på alvor (11).
Selv om noen av deltakerne kjente til verktøyet Hjertefrisk, var det mange som hadde lite eller ingen kjennskap til det. Å sikre nok og riktig kompetanse i psykisk helsevern har betydning for at den somatiske helsen blir ivaretatt.
Et ekspertutvalg har gitt klare anbefalinger om å lage gode rutiner og prosedyrer for å oppdage og forebygge somatisk sykdom som hjerte- og karsykdommer i psykisk helsevern (12). Utvalget peker på at det er viktig å investere i kompetanseutvikling for å gjøre tjenestene effektive og trygge.
Studien viser mangelfull kartlegging
Studien viste også at kartlegging og dokumentasjon av risikofaktorer for hjerte- og karsykdommer var dårlig. Den manglende dokumentasjonen kan tyde på at nasjonale råd om fysisk oppfølging ikke blir godt nok fulgt, og at vi fortsatt har en lang vei å gå for å integrere fysisk helse i psykisk helsevern. Resultatene fra undersøkelsen kan derfor indikere at vi trenger en mer systematisk tilnærming til kartlegging og forebygging av somatisk sykdom i psykisk helsevern.
Det er også behov for å forbedre bruken av ikke-medikamentelle tiltak. Tiltak som motivasjonsarbeid, fysisk aktivitet, kostholdsendringer, hjelp til å slutte å røyke og pasientundervisning, som nevnes i Hjertefrisk, må bli bedre integrert i miljøpersonalets daglige arbeid.
For at vi skal lykkes med å øke levealderen hos personer med psykoselidelser, trengs ikke bare mer kunnskap i psykisk helsevern, men også endringer i praksis med mer søkelys på forebygging. For eksempel vet vi at røyking er den livsstilsfaktoren som bidrar mest til tapte leveår (13), og tiltak mot røykeslutt burde fått mer oppmerksomhet enn det denne undersøkelsen viser at det får.
Vi trenger mer forskning på hvordan ensomhet påvirker helsen og hvordan ensomhet kan forebygges og reduseres. Ansatte som jobber tett på pasienter i psykisk helsevern, har en unik mulighet til å kartlegge ensomhet og finne ut hva pasientene selv ønsker i denne sammenhengen. Ensomhet bør få plass i forskningen på somatisk helse hos pasienter i psykisk helsevern.
Flere respondenter beskrev tiltak for å fremme sosialt fellesskap i de åpne spørsmålene. Mange nevnte bruk av lavterskeltilbud og viktigheten av å hjelpe pasienter med psykoselidelser med å bygge relasjoner.
Dette er styrkene og svakhetene ved studien
Resultatene i denne undersøkelsen gir tydelige signaler på at det ikke gis god nok opplæring om risikofaktorer for hjerte- og karsykdommer hos personer med psykoselidelser, og at den forebyggende innsatsen er mangelfull.
Studiens styrke er at den hadde 86 respondenter fra ulike enheter med variert faglig bakgrunn. Så vidt vi vet, har ingen tidligere undersøkt miljøpersonalets innsats for å forebygge hjerte- og karsykdommer hos pasienter med psykoselidelser.
En svakhet i studien er at de fleste deltakerne var sykepleiere fra døgnenheter i sykehus, noe som gir en skjevhet i utvalget. Mangelen på et validert spørreskjema og bruken av en Likert-skala kan også gjøre resultatene mindre pålitelige.
Konklusjon
Denne studien har undersøkt miljøpersonalets arbeid med ikke-medikamentelle tiltak. Funnene viser at det er behov for en stor satsing på å følge faglige råd og anbefalinger. Miljøpersonalet må få mulighet til å øke sin kunnskap om risikoen for hjerte- og karsykdommer hos personer med alvorlige psykiske lidelser, og ensomhet må også få mer oppmerksomhet.
Ettersom miljøpersonalet jobber tett på pasientene som er i behandling, har de en unik mulighet til å kartlegge risikofaktorer for hjerte- og karsykdommer og sette i gang ikke-medikamentelle tiltak.
Miljøpersonalet består av ulike yrkesgrupper med unik kompetanse og bør derfor ses på som en ressurs i det tverrfaglige arbeidet for å redusere risikoen for hjerte- og karsykdommer hos denne gruppen. Siden ikke-medikamentelle tiltak er en viktig del av deres jobb, bør de også få mer ansvar og frihet til å jobbe forebyggende med fysisk helse.

























0 Kommentarer