Hjernen er ikke alene
Høgskolen i Sør-Trøndelag (Avdeling for sykepleie) har sammen
med NTNU (Institutt for sosialt arbeid og helsevitenskap) og St.
Olavs hospital (Nasjonalt kompetansesenter for sammensatte
lidelser) valgt psykosomatikk som ett av sine satsingsområder for
forskning. Spørsmålet som stilles i denne forbindelsen er hva
psykosomatikk/psykosomatisk forskning har å gjøre med
sykepleie/sykepleieforskning. Målet med denne artikkelen er å
besvare dette spørsmålet.
Psykosomatisk forskning er i dag et stort og meget sammensatt
forskningsfelt som omfatter de fleste disipliner. Psykosomatisk
forskning innebærer forskning på så vel klassiske psykosomatisk
definerte sykdommer, som for eksempel hjerte-karsykdommer, som
helse-problematikk vi ikke tidligere har tenkt på som
psykosomatiske fenomener. Store deler av helse- og
sykdomspanoramaet i dagens Helse-Norge vil etter manges mening
bevege seg langs psykosomatiske linjer. En effektiv tilnærming til
disse problemstillingene vil derfor involvere mange fag og
disipliner i og utenfor helsemiljøet. Slik blir sykepleiepraksis og
-forskning også viktig i dette feltet.
Dagens helsevesen
Akutte sykdommer forårsaket av bakterier og parasitter
dominerte tidligere helsevesens pasientbehandling, og kan derfor
sies å ha vært akuttorientert. Dagens helsevesen derimot tar seg i
mye større grad av kroniske og degenerative sykdommer med
langsiktig eller livslangt forløp. Disse sykdommene kjennetegnes
ved deres komplekse karakter og ved at de påvirker mange aspekt ved
den sykes liv. Når det ikke lenger handler om å lindre eller
helbrede akutte sykdomstilstander, men å redusere sosiale og
personlige handikap, blir grensene mellom helsevesenet og det som
vanligvis ligger utenfor helsevesenet mer flytende. Behandlingen av
kroniske sykdommer krever medvirkning fra mange yrkesgrupper i og
utenfor behandlingsinstitusjonen, og også fra mange andre, som
pasientens familie, venner og arbeidskolleger. Rasjonalisering og
effektivisering av helsevesenet har bidratt til at pleien, og i
stadig større grad behandlingen, blir flyttet fra sykehus til
hjemmet. For å håndtere disse forhold kreves et samspill mellom
behandlingsinstitusjon og pasientens hverdagsliv. Behandlingen
krever derfor innsikt og kunnskap fra helsevesenets side om hele
pasientens liv og ikke bare kunnskap om de bio-medisinske forhold
(1). Kunnskap om psykosomatiske sammenhenger er derfor viktige
bidrag i arbeidet for å kunne gi befolkningen et best mulig
helsetilbud - og gjennom dette en best mulig helsetilstand.
Hva er psykosomatikk?
Psykosomatikk henspeiler på en forståelse av et helhetlig syn
på mennesket som synes å ha forsvunnet på et eller annet tidspunkt
i historien, eller som bare delvis har vært til stede i vårt
vestlige helsevesen. Når dette begrepet på 1970/-80-tallet ble tatt
fram igjen for å beskrive et nytt forskningsområde, var det for å
betjene en virkelighet der en har tatt inn over seg at menneskelig
helse og sykdom bare uhyre sjelden har et en-til-en forhold mellom
årsak og løsning. Omtrent all sykdom har flerfoldige årsaker,
flerfoldige symptom og flerfoldige mulige forløp, og disse
involverer så vel psykiske som somatiske faktorer. Begrepet
oppfordrer til å ta mange ulike aspekt og forklaringer inn i
kunnskapen knyttet til utviklingen av helse og sykdom, og å anvende
teoretiske og metodiske forskningstradisjoner fra ulike disipliner.
I denne teksten har vi lagt følgende begrepsdefinisjon til
grunn:
"Psykosomatisk forskning beskriver forskning på samspillet
mellom fysiske, psykiske, sosiale og åndelige faktorer i utvikling
av helse og sykdom."
Utgangspunktet for psykosomatisk forskningsaktivitet er dermed
at sykdom og helse må forstås og forklares ut fra en større ramme
enn den strengt bio-medisinske, nemlig en helhetlig modell.
Viktig brikke
På slutten av det 19. og begynnelsen av det 20. århundret ble
helse og sykdom stort sett forstått innenfor den bio-medisinske
sykdomsmodellen. Mange mente likevel at ulike sykdommer involverte
både psykiske og sosiale faktorer, i tillegg til de rent
biologiske. William Osler (1849-1919), berømt engelsk/kanadisk lege
og vitenskapsmann, påpekte blant annet sammenhengen mellom psykiske
faktorer og anfall av hjertekrampe (angina pectoris). Osler angrep
den bio-medisinske sykdomsmodellen, både med bakgrunn i egne
erfaringer som lege og kunnskap samlet gjennom egen og andres
forskning.
Forsvaret av den bio-medisinske modellens tilstrekkelighet til
å forklare sykdom og helsesvikt slo kraftige sprekker utover på
1950- og -60 tallet da forekomsten av kroniske sykdommer økte.
Dette førte gradvis til at kunnskapen om individet som en udelelig
helhet, også i forståelsen av helse og sykdomsutvikling, ble tatt
fram igjen og børstet støvet av. Denne erkjennelsen førte til at
helse- og medisinsk forskning siden 1970-tallet i økende grad har
tatt i bruk det som vanligvis kalles den bio-psyko-sosiale
helsemodellen til å forklare helse- og sykdomsutvikling (2).
Denne kunnskapen ble tidlig akseptert og tatt i bruk i
psykologien og er blitt en viktig brikke i helseforståelsen. Akutt
innsettende og kroniske sykdommer har et bredt spekter av årsaker,
og få setter i dag spørsmålstegn ved om psykososiale faktorer også
spiller en rolle. Selv der disse faktorene i liten grad er direkte
medvirkende årsak til sykdom, vil de være tilstede i fullt monn i
både behandling og rehabilitering. Å tilstrebe at folk beholder en
god helse og unngår å bli syke er i de siste årene trukket fram som
stadig viktigere. Det har vært arbeidet betydelig med å skape nye
modeller og rammeverk for å forstå hvordan et mangfold av forhold
må tas med i betraktning så helse kan beholdes og forbedres.
Modellen under er et eksempel på de mange ulike forhold en
betrakter som bestemmende for personers helseutvikling:
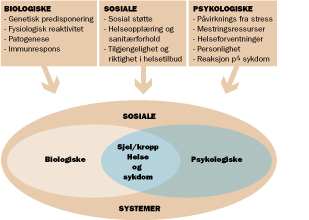
Den bio-psyko-sosiale helsemodellen (3)
Å få gjennomslag for disse forholdenes innvirkning i
helseutvikling har vært en av hovedmålsettingene for psykologiens
involvering i helse (4), noe som igjen har ført til framveksten av
en helt egen gren i psykologien; helsepsykologi. Modellen overfor
har vært kritisert for ikke å trekke fram også de
åndelige/eksistensielle faktorene som vesentlige for menneskets
helse- og sykdomsutvikling. Sykepleieteoretikere kan med sitt
ståsted være viktige bidragsytere for å videreutvikle denne
modellen.
Begrepet og tradisjonen psykosomatisk medisin forfekter det syn
at fysiske sykdommer har emosjonelle og psykologiske komponenter,
og at det er samspillet mellom disse og de biologiske komponentene
som utvikler eller heler sykdom. Legene som aksepterte
psyko-somatiske sykdommer, som William Osler, var også de første i
moderne medisin til å påpeke trekkene ved og erkjenne en
bio-psyko-sosial helsemodell. Oken (5) mente i sin diskusjon av
psykosomatiske sykdommer at all sykdom er psykosomatisk, og
involverer både psykiske og sosiale faktorer. Nyere forskning
belyser at en slik sammenheng faktisk kan påvises.
Kropp og sjel - en integrert helhet
Den psykosomatiske grunninnsikten, at ingen
biologisk/fysiologiske tilstander kan forstås løsrevet fra
mennesket som person, får altså støtte i forskning. Studier viser
at enhver opplevelse og erfaring pasienten gjør, ikke "bare" er
opplevelse eller erfaring, men også biokjemiske forhold i kroppen
(6,7,8). Menneskets følelser er kjemiske realiteter nettopp fordi
de har kjemiske konsekvenser i form av endringer i biologiske
forhold i legemet (9,10,11).
Forskning har vist og viser stadig tydeligere at det er
forbindelser mellom sinnet (våre tanker, følelser, opplevelser) og
kroppen i utviklingen av de aller fleste sykdommer og plager.
Negative emosjoner og langvarig stress utsetter nesten alle
organsystemer i kroppen for stor fare. Våre emosjoner er
bio-kjemiske realiteter i våre kropper; vi føler dem og vi kjenner
dem i kroppen. Følelsen frykt utløser for eksempel mer enn 1400
kjente fysiske og kjemiske stressreaksjoner og aktiverer mer enn 30
forskjellige hormoner og nevrotransmittere. Langvarig emosjonelt
trykk forårsaker vedvarende frigjøring og dermed jevn flyt av
stresshormonene adrenalin og kortisol inn i blodstrømmen. Begge har
en nedbrytende virkning på kroppen som kan sammenlignes med måten
syre bryter ned metall (9,12).
Misnøye i ekteskapet eller på jobben er vanlige stressfaktorer.
Flere undersøkelser viser at den største risikofaktoren for
ryggproblemer ikke er tunge løft eller "gal" sitte- eller
løftestilling, men mistrivsel på jobben eller hjemme. For eksempel
viser en undersøkelse fra Volvo-fabrikken i Sverige at ryggsmerter
oppstår oftere når arbeiderne har høyt nivå av stresshormon i
urinen enn ved tunge løft (12).
Cousin (6) viser at positive holdninger også er biokjemiske
realiteter og ikke bare skiftende sinnsstemninger. Seligman (13)
har presentert forskning som viser at optimisme er viktig og
nødvendig for å vedlikeholde eller forbedre helsen. Man finner også
i flere studier at kognitiv terapi, avslapningsteknikker,
visualiseringsteknikker etc. har spesifikk immunologisk respons ved
at antall såkalte "natural killer-cells" øker (14).
Candace Pert, en internasjonalt anerkjent stressforsker, har
påvist at hjernen "snakker" med immuncellesystemet i hele kroppen
ved hjelp av budbringer-celler. Disse kalles nevropeptider eller
transmitterstoffer. Når hjernen tolker fysiske inntrykk som sinne,
frykt eller depresjon, får alle immuncellene i kroppen vite om
denne tolkningen raskt. Pert beskriver denne prosessen som om
"biter av hjernen flyter rundt i kroppen" (12).
Psykonevroimmunologi (PNI) er en ny tverrvitenskap med
fremvekst på 1990-tallet. Forskere beskjeftiger seg her med
avansert molekylærbiologi og avleser hvordan cellene kommuniserer
med hverandre. En søker å forstå og dokumentere hvilke mekanismer
ved menneskets sinnstilstand som endrer kroppens tilstand gjennom
sentralnervesystemet, hormonene og immunapparatet (7,15,16).
Sinnsro gir et "livsbudskap" til kroppen, mens depresjon, frykt og
uløste konflikter gir et "dødsbudskap" (17).
Denne type kunnskap er viktig å ta på alvor innen både
forebygging, behandling og rehabilitering for å kunne gi et best
mulig tilbud til befolkningen generelt og pasienter og brukere av
dagens helsevesen spesielt.
Sykepleie og psykosomatikk
Utgangspunktet i psykosomatisk virksomhet og forskning er altså
helhetsperspektivet på mennesket og på helse. Dette ståstedet
representerer også sykepleiens fundament. Helt siden Florence
Nightingale først definerte sykepleie har vårt ståsted vært at
mennesket og helse må forstås helhetlig. Ifølge Nightingale må
sykepleieren anerkjenne denne helheten og på den måten hjelpe til
slik at naturen kan virke legende og helsebringende på pasienten.
Helse blir i dette perspektivet et resultat av både fysiske og
psykologiske faktorer i tillegg til faktorer i miljøet. Menneskets
helse er ikke bare det motsatte av sykdom, men inkluderer også vår
evne til å bruke de kreftene og ressursene vi har (18,19). Dette
stemmer godt med andre vel aksepterte definisjoner på helse, for
eksempel "A condition of optimal well-being" (20). "En person har
helse om hun føler seg vel og kan nå sine mål" (21) eller Talcott
Parsons beskrivelse av helse som muligheter til å fylle de oppgaver
og roller vi er sosialisert inn i (22).
Siden Nightingales pionerarbeid har det vært og er fortsatt
stor enighet blant sykepleieteoretikere om at mennesket må
oppfattes helhetlig der helheten forstås som mer enn summen av
delene (23). Mennesket er videre et samfunnsvesen og et medmenneske
med andre "hele" mennesker. Mennesket er med andre ord et
relasjonelt vesen. Sykepleiefagets yrkesetiske retningslinjer og
ICNs kodeks er derfor sterkt rotfestet i tradisjonen at sykepleie
som fag og virksomhet tar utgangspunkt i synet på mennesket som en
helhet, der fysiske, psykiske, sosiale og åndelige behov vil gjøre
seg gjeldende, uansett hvor spesialisert omsorgen er (24).
Rammeplanen for sykepleierutdanning og fagplaner i grunn- og
videreutdanningene i sykepleie er bygget opp rundt dette helhetlige
perspektivet på mennesket og helse. Også de ulike
sykepleie-dokumentasjonsverktøyene ivaretar en tilsvarende helhet
som grunnlag for sykepleieprosessen, der alle menneskets
dimensjoner skal ivaretas. Sykepleierens møte med pasienten må ha
denne totaliteten som basis. Mens moderne medisin inntil nylig
gjennom sin bio-medisinske forståelsesmodell i stor grad har
konsentrert seg om patofysiologi, sykdom og det avvikende, og med
stor tillit til tekniske hjelpemidler, har sykepleieren alltid hatt
tradisjon for å konsentrere seg om helse i vid forstand og om de
faktorer som påvirker bevegelse mot bedret helse og velvære. For
sykepleieren står derfor mennesket med et helseproblem i fokus, mer
enn sykdommen som mennesket lider av, selv om denne også inngår i
den totale situasjonen.
En del viktige grunnfenomen innen sykepleie, som for eksempel
lidelse, omsorg, livskvalitet, innehar det samme helhetlige
perspektiv. De fastslår alle at forholdet mellom det fysiske,
psykiske, sosiale og åndelige må anerkjennes og støttes for å kunne
yte en god og effektiv sykepleie. Som praksis og fag har sykepleie
til alle tider vært rettet mot å lindre lidelse, i tillegg til å
fremme helbredelse og helse samt å forebygge sykdom (25). Lidelse
oppstår når menneskets helhet og integrasjon trues (8,26,27). Det
reduksjonistiske tankegodset som splitter mennesket opp i ulike
deler, fører dermed til en praksis som skaper lidelse i stedet for
å lindre den (26,28,29,30). Møter sykepleieren pasienten kun som et
fysisk vesen, vil mye informasjon gå tapt som kan være av stor
betydning for adekvat behandling og pleie. Ved å løsrive en bit av
den menneskelige eksistens og bare behandle denne, risikerer en
ikke bare å gjøre vold mot pasienten, men også å utføre feilslått
praksis. Først når en har helheten for øye og behandler mennesket
som sådan kan helse fremmes eller vedlikeholdes og lidelse
reduseres.
Sykepleieforskning har det samme helhetlige perspektivet på sin
virksomhet som sykepleie har. Psykosomatisk forskning har også et
tilsvarende helhetlig utgangspunkt. Ved nærmere analyse av
fenomener det forskes på, teoretisk utgangspunkt og
forskningsmetoder innen sykepleieforskning og psykosomatisk
forskning, ser en stor kongruens mellom disse to områdene.
Mye til felles
Mange sykepleiere har erfaring for at de ofte ikke lykkes med
smerte- og symptomlindring før oppmerksomheten rettes mot
pasientens psykososiale forhold. Dette kan være bekymringer for de
der hjemme, eller uløste konflikter på arbeidsplassen osv.
Utfordringen er å få den nye kunnskapen forankret i den kliniske
hverdagen slik at et helhetlig perspektiv anvendes og pasienter
ikke opplever pleielidelse eller feilslått intervensjon.
Slik sykepleiens grunntenkning alltid har vært helhetlig og
multidimensjonal med en bio-psyko-sosial helsemodell som
forståelsesramme, inntar psykosomatikken den samme holdning og det
samme perspektiv.
Siden sykepleie og psykosomatikk har så mange fellestrekk og i
så stor grad beveger seg innenfor det samme paradigmet, synes vi
det er berettiget å bruke begrepet også innen sykepleie. Begrepet
"Psychosomatics" er anerkjent internasjonalt i den akademiske og
kliniske verden, med blant annet egne tidsskrift og
forskningsmiljø, og kan i så henseende være nyttig for vår
virksomhet.
Vi hevder med bakgrunn i forskning som er presentert her at
sykepleie/ sykepleieforskning og psykosomatikk/psykosomatisk
forskning har mye til felles og bør ha store felles områder både
hva angår problemstillinger og fenomen innenfor så vel empirisk som
teoretisk forskning. Vi anser sykepleie som et nødvendig og
fruktbart utgangspunkt for mange problemstillinger innen
psykosomatikk.
Sykepleiere og sykepleieforskning representerer helhetlig
tenkning, tverrfaglig innsikt, problemstillinger, metodisk kunnskap
og redskaper som er nødvendig i arbeidet for å belyse mange
utfordringer i dagens helsevesen og finne svar på uløste gåter
innen helseforskning. Ved å forene oss med andre vitenskapsgrupper
og trekke lasset sammen, kan pasientfenomen belyses på ulike og
nyanserte måter. Det er viktig å understreke at fenomenet som
studeres må definere forskningen og de overordnede
problemstillingene; de ulike disiplinene deltar med sine unike
synspunkter, underordnede problemstillinger og metodiske redskaper.
Litteratur
1. Svensson R. Samfunn, medisin, sykepleie. Oslo: Ad Notam
Gyldendal, 1998.
2. Engel GL. (1977). The need for a new medical model: A
challenge for biomedicine. Science 1977; 196: 129-136.
3. Espnes GA, Smedslund G. Helsepsykologi
Oslo: Gyldendal, 2001.
4. Taylor SE. Health Psychology: The Science and the
field. American Psychologist 1990; 45: 40-50.
5. Oken D. Coping and Psychosomatic illness. In: Baum A,
Singer E, eds. Handbook of Psychology and health. Hillsdale,
NJ: Erlbaum, 1987: 109-136.
6. Cousin N. HEAD FIRST. The Biology of Hope and the
Healing Power of the Human Spirit. New
York-London-Ontario-Victoria-Auckland: Penguin Books Ltd, 1989.
7. Ader R, Cohen N. (1995). Psychoneuroimmunology: interactions between the nervous system and the immune system. Lancet 1995; 1(345): 99-103.
8. Hovdenes GH. (1995). Troen, håpet og kjærligheten - avgjørende ressurser for helse og livskvalitet. Klinisk Sygepleje 1995; 2: 97-101.
9. Kiecolt-Glaser JK, McGuire L, Robles TF, Glaser R. Emotions, Morbidity, and Mortality: New Perspectives from Psychoneuroimmunology. Annu Rev Psychol 2002; 53: 83-107.
10. Messina G, Lissoni P, Bartocelli E, Tancini G, Villa S, Gardani GS, Brivo F. A Psychological study of lymphocyte subpopulations in relation to pleasure-related neurobiochemistry and sexual and spiritual profile to Rorschach's test in early or advanced cancer patients. Journal of Biological Regulators & Homostatic Agents 2003; 17(4): 322-6.
11. Dickerson SS, Kemeny ME, Aziz N, Kim KH, Fahey JL. Immunological effects of induced shame and guilt. Psychosomatic Medicine 2004; 1(66):124-31.
12. Colbert D. Livsfarlige følelser. Skjetten: Hermon Forlag AS, 2003.
13. Seligman MEP. Learned optimism. New York: Knoph, 1991.
14. O'Leary A. (1990). Stress, Emotion, and Human Immune Function. [Review]. Psychological Bulletin 1990; 108(3): 363-82.
15. Glaser R, Kiecolt-Glaser JK. Stress-induced
immune dysfunction: implications for health. Nature Reviews.
Immunology 2005; 5(3): 243-51.
16. Starkweather A, Wiek-Janusek L, Mathews HL. (2005). Applying the psychoneuroimmunology framework to nursing research. [Review] [41 refs]. Journal of Neuroscience Nursing 2005; 37(1): 56-62.
17. Siegel BS. Kjærlighet, medisin og mirakler. En kirurgs erfaringer med kreftpasienter og deres enestående evne til å helbrede seg selv. Oslo: Ex Libris Forlag A/S, 1989.
18. Nightingale F (1859). Notes on nursing: What it is, and what it is not. With an introduction by Barbara Stevens Barnum and commentaries by contemporary nursing leaders. Commemorative edition Philadelphia: J.B. Lippincott Company, 1992.
19. Reed PG, Zurakowski TL. Nightingale Revisited: A Visionary Model for Nursing. In: Fitzpatrick JJ, Whall AL, eds. Conceptual Models of Nursing. Analysis and Application. California: Appleton & Lange, 1989.
20. The American Heritage Dictionaries (2005). http://www.answers.com/topic/health
21. Nordenfelt L. On the Nature of Health. An Action-Theoretic Approach. D. Reidel Publishing Company, 1987.
22. Robertson R, Turner BS. Talcott Parsons; Theorist of Modernity. London: Sage, 1991.
23. Fawcett J. The metaparadigm of nursing: Present status
and future refinements. Image 1984; 16: 84-87.
24. Norsk Sykepleieforbund. ICN SYKEPLEIENS GRUNNPRINSIPPER. Utarbeidet av Virginia Henderson, NSF Fagserie 2/93.
25. Kirkevold M Sykepleieteorier - analyse og evaluering. Oslo: Gyldendal Akademisk, 2001.
26. Eriksson K. Det lidende menneske. Oslo: Tano Forlag, 1995.
27. Cassel E. Lidandets natur och medicinens mål. Lund: Studentlitteratur,1996.
28. Martinsen K. Fra Marx til Løgstrup. Om etikk og sanselighet i sykepleien. Oslo: Tano, 1993.
29. Hovdenes GH. Det åndelige er det relasjonelle. Tidsskr
Sykepl 1999; 11: 56-59.
30. Hovdenes GH. Lidelse - et sentralt fenomen i
omsorgen for kronisk sykdom. I: Gjengedal E, Rokne Hanestad B, red.
Å leve med kronisk sykdom. En varig kursendring. Oslo: Cappelen
Akademiske, 2001.





















0 Kommentarer