Tilrettelegger for en verdig død
Ullevål universitetssykehus har innført nye rutiner for at eldre sykehjemsbeboere skal få en mest mulig verdig avslutning på livet.
I 2002 ble det lagt inn et økende antall sykehjemspasienter på
Ullevål universitetssykehus. Flere av personalet på sykehuset
opplevde måten enkelte innleggelser foregikk på som uetiske, og som
en uverdig behandling av gamle, syke mennesker. Pasientene ble ofte
lagt inn på kveld og natt, og det forekom dødsfall i ambulansen på
vei til sykehuset, eller kort tid etter innleggelse.
I februar 2003 startet et samarbeidsprosjektet mellom Ullevål
universitetssykehus og fire sykehjem i Oslo.
Vellykket prosjekt
Prosjektet har iverksatt en rekke tiltak som går på
kompetanseoverføring og samhandling mellom sykehuset og
sykehjemmene. Nå er prosjektet evaluert, og vurdert som svært
vellykket.
Resultatene av prosjektet er blant annet:
* Redusert antall innleggelser i sykehus
* Kortere liggetid på sykehus
* Bedret faglig samarbeid mellom sykehus og sykehjem.
Dette har ført til at pasientforløpene har blitt mer skånsomme
for sykehjemsbeboerne, som i flere tilfeller har fått behandling på
sykehjemmet.
Prosjektet har ført til en forbedring av tjenesten, og
sykepleierne har bidratt til at flere pasienter har fått en verdig
død.
Prosjektet ble avsluttet ved årsskiftet 2005/2006, og er nå i
permanent drift ved observasjonsposten, Akuttmedisinsk avdeling.
Prosjektet mottok "Brukerrådets pris" ved Ullevål
universitetssykehus for 2004, og "Det nytter-prisen" for 2005.
Årsaker til innleggelse
Det ble foretatt en kartlegging som viste to hovedårsaker til
innleggelse av sykehjemspasienter:
* Akutt sykdom eller akutt endring av kronisk sykdom, med behov
for rask diagnostikk og behandling
* Akutt sykdom hos sykehjemsbeboere i livets sluttfase
Uverdig avslutning
Et samlet helsepersonell opplevde flere av innleggelsene som
uverdige for pasientene, ofte fordi pasienter var så dårlige at de
døde i ambulansen på vei til sykehuset. Andre pasienter døde etter
kort tid på sykehuset. Det er en belastning for gamle syke
mennesker å bli transportert ut av sengen sin og inn på et fremmed
sykehus, kanskje midt på natten. Pårørende som fulgte ble nødt til
å forholde seg til nytt og ukjent personale når deres nærmeste
døde. Gamle demente pasienter ble mentalt betydelig forverret under
innleggelsen, særlig hvis de ble flyttet flere ganger.
Personalet på sykehuset mente at behandlingen av pasientene
kunne gjøres bedre hvis de fikk være på sykehjemmet, med kjente
mennesker rundt seg i vante omgivelser. Dersom de kunne få den
hjelpen og tryggheten de trengte der, ville belastningen bli
mindre.
I NSFs yrkesetiske retningslinjer for sykepleiere, står det at
sykepleieren skal være oppmerksom på sitt profesjonelle og etiske
ansvar overfor pasienter, arbeidssted og samfunnet, både nasjonalt
og globalt (1). Dette tilsier at sykepleierne rettmessig reagerer
på forhold som oppleves som uetisk og uverdig for
sykehjemspasientene, og at det er viktig med tiltak som kan bedre
dette.
Unødvendige innleggelser
For å bedre situasjonen måtte vi bedre samarbeidet mellom
sykehjemmene og sykehuset, både i forhold til legetjenesten og
sykepleietjenesten. Tiltak som kunne øke sykehjemspersonalets
faglige trygghet i forhold til å håndtere akutt syke
sykehjemsbeboere, og å gjøre kommunikasjonen mellom sykehjem og
sykehus enklere og bedre, var aktuelle.
Det var et viktig aspekt at ingen pasienter skulle nektes
nødvendig spesialistbehandling, men i de tilfeller der det var til
beste for pasienten å få være i ro på sykehjemmet og få adekvat
kurativ eller lindrende behandling der, ønsket vi å få dette til.
For å belyse de ulike sidene ved prosjektet refereres
sykehjemsprosjektet i korthet.
Før start ble innleggelsesmønsteret fra sykehjem i Oslo til
Ullevål universitetssykehus kartlagt. Denne viste at mange
sykehjemspasienter ble innlagt på kveld og natt, oftest via Oslo
Kommunale Legevakt (OKL). Tilsynslegen som kjenner pasientene er
ikke tilgjengelig på kveld, natt og helg, derfor blir OKL tilkalt.
Fordi legevaktslegen ikke kjenner pasientene, velges i mange
tilfeller en innleggelse på sykehus. Vi tror at tilsynslegen ville
valgt en annen løsning, og kanskje beholdt pasienten på sykehjemmet
med lindrende behandling. På den måten ville pasienten blitt spart
for en unødvendig innleggelse, og kunne forbli i kjente omgivelser.
Sykehjemsprosjektet hadde følgende formål og mål:
Formål: Effektive og kvalitative behandlingsforløp til beste
for sykehjemsbeboere, hvor nødvendige tiltak ytes til riktig tid og
på riktig sted.
Mål: Utvikling av modell for økt samarbeid og
kompetanseoverføring mellom 1. og 2. linjetjenesten.
Prosjektgruppen var sammensatt av en lege og en sykepleier fra
hvert av sykehjemmene, samt leger og sykepleiere fra Ullevål
universitetssykehus og prosjektleder. Sammensetningen sikret en
gjensidig forståelse av behov og tiltak som ble utarbeidet i
gruppen. Det var også viktig å få med aktører som prosjektet ville
få praktiske konsekvenser for. Prosjektgruppen har i fellesskap
utarbeidet en rekke tiltak som er gjennomført på ulike nivå:
Ambulerende team
En ny stilling på obsposten skulle være en sykepleiefaglig
ressurs for sykehjemmene i prosjektet. Sykepleieren hadde vakt fra
kl. 12.00 til 20.00 på hverdager, og kunne konsulteres per telefon
eller rykke ut til sykehjemmene.
Ved tilsyn vurderte sykepleieren sammen med sykehjemmets
sykepleier hvilke tiltak som var nødvendig. Fordelen med denne
felles vurderingen på sykehjemmet var blant annet at den
sykehjemsansatte kjente beboerens normale funksjonsnivå, og kunne
gjøre en vurdering av endring i forhold til dette.
Observasjonspostens sykepleier var mer vant til akuttmedisin, og
kjente Ullevål universitetssykehus` rutiner og muligheter godt. Hun
skulle ikke ta over ansvaret for pasienten, men være en støtte for
sykehjemspersonalet. Dette samarbeidet har flere ganger avverget
innleggelse, ved for eksempel innleggelse av ny veneflon eller
blærekateter. I andre tilfeller har samtale med pårørende bidratt
til å øke tryggheten, slik at de har ønsket å beholde pasienten på
sykehjemmet.
Hospitering
Et annet tiltak er tilbud om hospitering på obsposten og
akuttmottaket for sykehjemspersonalet. Hovedhensikten med
hospiteringen var å gi innsikt i pasientforløpet sykehjem - sykehus
- sykehjem, samt å bidra til personlig relasjon og nettverk mellom
personalet ved sykehuset og sykehjemmet.
Økt trygghet
For å utføre poliklinisk diagnostikk og behandling av
sykehjemspasientene ble det øremerket to plasser ved medisinsk
dagpost hvor pasientene også kunne få spesialisttilsyn ved behov.
Det er blant annet gitt blodtransfusjoner og gjort vurderinger fra
kompetansesenteret for lindrende behandling på dagposten.
Innleggelse på dagposten skjedde planlagt, og transport ble bestilt
i god tid både for levering og henting etter utført behandling.
Personalet på sykehjemmet kunne planlegge at en pleier som
kjente pasienten kunne følge med, noe som økte tryggheten.
Kompetanseoverføring
En viktig del av kompetanseoverføringen var kurs og seminar. Vi
vektla økning av kompetansen på flere nivå, både blant
hjelpepleiere, leger og sykepleiere.
Obsposten arrangerte kurs på sykehjemmene for både
hjelpepleiere og sykepleiere. Kursene omhandlet observasjoner og
vurderinger ved akutte sykdomstilstander, intravenøs
medikamenthåndtering, væskebehandling og innleggelse av veneflon.
Dette var nyttige kurs for å få en felles forståelse av pasientens
tilstand ved samarbeid i pasientsituasjoner. I tillegg holdt
kompetansesenteret for lindrende behandling ved Ullevål
universitetssykehus kurs om smertelindring og avklaring av
behandlingsnivå. Dette økte tryggheten hos personalet i forhold til
å beholde pasienter som er i livets sluttfase.
Felles prosedyrer og dokumentasjon
Prosjektgruppen har laget flere standardprosedyrer, som har
fokus på pasientforløpene ved både innleggelse i sykehus, og retur
til sykehjemmet. Prosedyrene beskriver hvilke vurderinger som bør
gjøres, og hvilken dokumentasjon som bør følge pasienten.
Prosedyrene ivaretar en helhetlig tankegang rundt pasientforløpene.
På denne måten sikres riktig behandling på rett sted.
Det er også utarbeidet et skjema for avklaring av
behandlingsnivå. Dette skjemaet skal tilsynslegen fylle ut i
samarbeid med pasient og pårørende. Det skal senere oppbevares slik
at det er tilgjengelig ved en akutt oppstått endring i pasientens
tilstand. Skjemaet er et hjelpemiddel for den legen som skal ta en
avgjørelse om videre behandlingsnivå når dette er aktuelt. Dermed
kan man unngå unødige og uønskede innleggelser i sykehus. Enkelte
pasienter og pårørende har klare tanker om dette, og det bør
respekteres dersom det er nedfelt, og diskutert på forhånd.
Metode
Det ble gjort kontinuerlig registrering av data i hele
prosjektperioden. Det ble utarbeidet et registreringsskjema for
bruk i akuttmottaket, hvor alle innleggelser fra alle sykehjem i
Oslo ble registrert. Her ble det notert når på døgnet pasienten ble
innlagt, diagnose og hvem som var innleggende instans. Et
tilsvarende skjema ble benyttet på obsposten, hvor det i tillegg
ble registrert om sykehjemmet hadde vært i kontakt med obsposten
før innleggelsen. Her ble det også notert hvilke tiltak som ble
satt i verk, og hvor lenge innleggelsen varte. All kommunikasjon
mellom obsposten og prosjektsykehjemmene ble loggført, alle tilsyn
og oppfølginger ble beskrevet. Alle data ble sammenstilt
elektronisk for bearbeiding.
Det er dessverre ikke gjort tilstrekkelig datasamling av
kontrollgrupper for å kvalitetssikre resultatene.
Resultater
Antall innleggelser
Det var 394 registrerte innleggelser i sykehus fra
prosjektsykehjemmene som viser en nedgang med 10,8 % i løpet av
prosjektperioden (figur )1
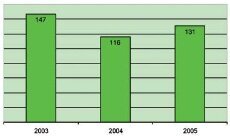
Figur 1
Flere faktorer kan ha bidratt til at antall innleggelser fra
sykehjemmene er redusert. Gjennom prosjektet har personalet på
sykehjemmene fått økt sin kompetanse gjennom kurs og seminarer,
samt at de har benyttet den ambulerende sykepleieren fra obsposten.
Loggføringer viser at det har vært 1404 konfereringer mellom
sykehjem og obsposten i løpet av perioden. Det er gjort 365
oppfølgingsnotater, som viser at sykepleieren fra obsposten har
vært i kontakt med sykehjemmene for å høre hvordan tilstanden har
utviklet seg. Dette kan ha bidratt til at flere sykehjemsbeboere
har blitt behandlet på sykehjemmet, istedenfor å bli innlagt på
sykehus.
Utdanningen av sykepleiere på alle prosjektsykehjemmene har
medført at flere sykehjemsbeboere får intravenøs væskebehandling på
sykehjemmet, der dette var nødvendig og ønskelig. Dette har
eksempelvis vært gjort ved gastroenteritter eller infeksjoner.
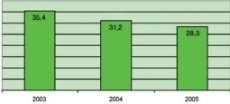
Andel deltagere i prosjektet
Deltagere i sykehjemsprosjektet er i denne sammenheng definert
som de pasienter fra prosjektsykehjemmene som kun blir liggende i
akuttmottaket eller på obsposten før de returnerer til sykehjemmet.
På denne måten har vi kunnet følge antall timer i sykehus, samt
hvilken oppfølging som blir gitt etter utskriving.
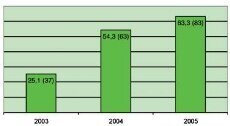
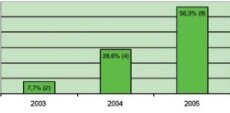
I prosjektperioden har 394 pasienter fra prosjektsykehjemmene
blitt innlagt. Antallet av disse som har blitt behandlet kun på
obsposten har økt fra 25,1 prosent (37) til 63,3 prosent (83) i
løpet av prosjektperioden (Figur 2).





















0 Kommentarer