Bedre pleie etter kommunikasjonskurs

Studenter og sykepleiere ved postoperativ avdeling ble mer bevisste på egen kommunikasjon.
Artikkelen beskriver et samarbeidsprosjekt mellom Postoperativ seksjon ved Oslo universitetssykehus (OUS), Ullevål og videreutdanningen i intensivsykepleie ved Høgskolen i Oslo og Akershus (HiOA). Avdelingen har til enhver tid fem studenter fra videreutdanningen og er en viktig samarbeidspartner for utdanningens kliniske studier. Det er 62 ansatte i avdelingen, fordelt på 50 intensivsykepleiere og tolv sykepleiere.
Beskrivelse
Prosjektet omfattet implementering av Eide og Eides (1) modell for bekreftende kommunikasjon, både i avdelingen og i videreutdanningen. Et kommunikasjonskurs med simulering var en av metodene som ble brukt for å implementere kommunikasjonsmodellen. 21 studenter og 49 sykepleiere deltok på kurset. Målet med prosjektet var å styrke studentenes praksisveiledning og styrke tjenesteutøvelsen i avdelingen. For å evaluere prosjektet ble det gjennomført tre fokusgruppeintervjuer av studentene, mens sykepleierne deltok i en spørreundersøkelse. Den umiddelbare evalueringen viser at studenter og sykepleiere opplevde kurset og kommunikasjonsmodellen som bevisstgjørende for egen kommunikasjon.
Styrket
Praksisveiledningen for studentene har blitt styrket ved å vektlegge bruk av bekreftende kommunikasjon i den kliniske veiledningen. Det er også grunn til å anta at tjenesteutøvelsen har blitt styrket. Etter å ha deltatt på kommunikasjonskurset og brukt modellen, ble sykepleierne mer bevisste på egen kommunikasjon med pasientene. Prosjektet pågikk i perioden januar 2013 til mars 2014. Arbeidsprosessen fulgte Demings sirkel, en metode for kontinuerlig forbedring og fagutvikling. Metoden er videreutviklet av Kunnskapssenteret og består av fem faser: 1. forberedelse, 2. planlegging, 3. utføring, 4. kontroll og evaluering og 5. standardisering og videreføring av forbedret praksis (2,3).
Bakgrunn
Pasienter med akutt og kritisk sykdom innlagt i somatiske akuttavdelinger kan oppleve at deres psykososiale behov ikke alltid blir ivaretatt. De kan oppleve ikke å bli sett, hørt og forstått som den de er (4,5). Pasienten kan også oppleve at sykepleierne overser eller behandler ham som en gjenstand eller et biologisk kasus. Dette kan skje dersom sykepleierne: 1) viser liten interesse for å spørre hvordan pasienten egentlig har det, 2) tar lite hensyn til hans psykososiale behov, 3) uttaler seg på vegne av pasienten eller 4) kommuniserer med hverandre som om pasienten ikke er til stede (6–8). Almerud et al. poengterer også at det tekniske miljøet kan kreve sykepleierens oppmerksomhet på bekostning av pasienten (6). I en postoperativ avdeling møter sykepleieren pasienten i en begrenset tidsperiode, og har ofte liten tid til å sette seg inn i pasientens spesielle behov.
Bekreftende
Pasienten kan føle seg sett når sykepleieren snakker med pasienten og ikke bare til ham eller henne (9,10). Ifølge Eide og Eide (1) er det viktig å bekrefte pasientens kommunikasjon ved å vise ham eller henne interesse og anerkjennelse. Dette kaller de bekreftende ferdigheter eller bekreftende kommunikasjon. Kommunikasjonsmodellen skal formidle at sykepleieren har sett og forstått det sentrale i det pasienten formidler. Det å bli sett og forstått er en bekreftelse i seg selv (1). Målet er å redusere pasientens sårbarhet i behandlingssituasjonen ved å umiddelbart bekrefte og anerkjenne det pasienten uttrykker. Å bekrefte pasientens kommunikasjon er en del av det som beskrives som pasientsentrert sykepleie (11,12).
Forberedelse
I denne fasen av prosjektet er det viktig at man erkjenner behovet for forbedring, klargjør kunnskapsgrunnlaget og forankrer og organiserer forbedringsarbeidet (3). Med utgangspunkt i førsteforfatters erfaring med Eide og Eides (1) kommunikasjonsmodell, ønsket avdelingen å bedre kommunikasjonen med pasientene, både i tjenesteutøvelsen og i studentveiledningen. Verken avdelingen eller utdanningen hadde tilsvarende tilbud i kommunikasjonsopplæring. Avdelingen tok kontakt med HiOA og et samarbeidsprosjekt ble startet. Prosjektet ble finansiert av samarbeidsmidler. For å kvalitetssikre prosjektet, ble det innhentet godkjenning fra Personvernombudet i OUS.
Planlegging
I planleggingsfasen skal man finne endringstiltak som kan
iverksettes for å skape forbedring (3). Eide og Eides (1) modell
for bekreftende kommunikasjon ble valgt som intervensjon for å øke
sykepleiernes og studentenes kommunikasjonsferdigheter. Modellen
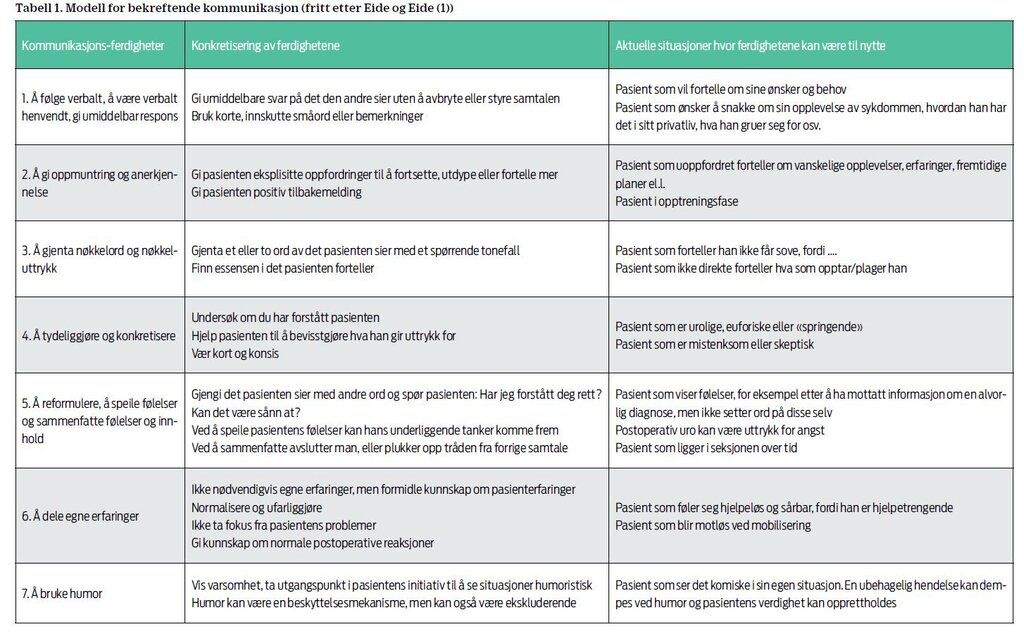
beskriver sju verbale ferdigheter og ble tilpasset
pasientkategorien ved en postoperativ avdeling (se tabell 1).
Vi utviklet et kommunikasjonskurs for å implementere modellen
i avdelingen og i utdanningen. Kurset besto av en teoridel og en
simuleringsdel. I samarbeid med Utdanningssenteret ved OUS planla
vi et simuleringsprogram med ulike pasientscenarioer. Scenarioene
tok utgangspunkt i realistiske anonymiserte pasientsituasjoner. For
å synliggjøre den nonverbale kommunikasjonen og skape realistiske
interaksjoner mellom sykepleier og «pasient», valgte vi
å bruke personer framfor simuleringsdukker. Ifølge Davis et al.
(13) kan det å bruke dukker forsterke deltakernes oppfatning av
situasjonen som kunstig.
Kurset
I utføringsfasen skal man teste ut et løsningsforslag i praksis og det anbefales å prøve ut ny praksis i liten skala (2,3). Vi gjennomførte en pilottest av kommunikasjonskurset før implementeringen i avdelingen og utdanningen. Kurset omfattet en times teoretisk undervisning om kommunikasjonsmodellen, deretter fire til fem simuleringsscenarioer med videofilming og debrifing. Studenter og ansatte hadde på forhånd fått utdelt kommunikasjonsmodellen i papirutgave og henvisning til litteratur om emnet. Simuleringen ble gjennomført ved utdanningssenterets simuleringssenter. Sykepleierne byttet på å spille pasient og sykepleier. Studentene spilte bare sykepleier, og eksterne aktører var innleid som pasient. Oppbyggingen av scenarioene besto av brifing, simulering og debrifing. Scenariobeskrivelsen inneholdt:
- Del 1: Resymé av pasientsituasjonen, læringsutbytte og utstyr
- Del 2: Vaktrapport til sykepleier
- Del 3: Pasientens sykehistorie og atferd
For å gjøre det lettere for deltakerne å leve seg inn i sine roller, var scenarioene gjenkjennbare fra den postoperative konteksten. For å fremme deltakernes bruk av kommunikasjonsmodellen var «pasientens» atferd i scenarioene nøye beskrevet. Ifølge Zigmont et al. (14) kan læringsmiljøet enten støtte eller undergrave evnen til å ta i bruk den nye kunnskapen i den daglige praksisen. Studentene fikk derfor kommunikasjonsveiledning i kliniske pasientsituasjoner i løpet av de seks til åtte ukene de var i avdelingen, i tillegg til kommunikasjonskurset.
Evaluering
I kontrollfasen skal man evaluere om endringene fører til forbedring (2,3). Spørsmålet var om prosjektet styrket studentenes praksisveiledning og tjenesteutøvelsen i avdelingen. På slutten av hver kursdag fikk deltakerne utdelt et evalueringsskjema. Kommunikasjonskurset var nytt for studenter og sykepleiere. Kursevalueringen viste at 100 prosent (n=21) av studentene og 69 prosent (n=49) av sykepleierne hadde positive forventninger før kursstart. På forhånd uttrykte flere sykepleiere at de gruet seg til simuleringstreningen. Noen mente kurset hørte til på grunnutdanningen. 90 prosent (n=21) av studentene og 72 prosent (n= 49) av sykepleierne var svært fornøyde med utbyttet de hadde av kurset.
God respons
På spørsmål om hva studentene mente hadde vært spesielt bra med kurset, ble det blant annet sagt: «Å kunne ha fokus og trene på kommunikasjon uten å bli forstyrret av daglige rutiner. Få tilbakemelding på hvordan jeg kommuniserer. Se hvordan andre kommuniserer både positivt og negativt». På det samme spørsmålet svarte sykepleierne blant annet: «At casene var troverdige. Reflektere rundt egen kommunikasjon. Gi og få tilbakemeldinger i debrifingen». Simulering kan fremme klinisk forståelse og bidra til endring av praksis, som kan føre til forbedret pasientresultater (14, 15). Praksisveiledningen kan ha blitt styrket da kursevalueringen tyder på at studentene opplevde kurset som en god veiledningsmetode i kommunikasjon.
Nyttig
På spørsmål om hva studentene hadde lært som kunne være nyttig i
kliniske situasjoner, ble det blant annet sagt: «At jeg blir
mer oppmerksom på hvordan jeg kommuniserer, å bruke hjelpemidler
aktivt og være mer bevisst på det. Prøve å finne nøkkelord og
speile pasientens følelser». Sykepleierne svarte blant annet
dette på samme spørsmål: «Bevisstgjøring i hvordan man bruker
bekreftende kommunikasjon. Bli bevisst på egen
kommunikasjon».
Evalueringen viser en økt bevisstgjøring hos samtlige
deltakere. Dersom evalueringen samsvarer med sykepleiernes og
studentenes kommunikasjonsferdigheter, er det grunn til å tro at
prosjektet har styrket tjenesteutøvelsen i avdelingen. Prosjektet
har ikke utført pasientmålinger før og etter kommunikasjonskurset.
Vi kan derfor ikke si noe om pasienttilfredshet som dokumentasjon
for at tjenesteutøvelsen er styrket, men en studie av Nørgaard et
al. (16) viser betydelig bedring i pasienttilfredshet etter at
helsepersonell hadde deltatt på kommunikasjonskurs.
Videreføring
I standardiserings- og oppfølgingsfasen føres forbedringsarbeidet videre (3). Evalueringen av prosjektet viser positive tilbakemeldinger, spesielt fra studentene. Avdelingen ønsker derfor å videreføre fokuset på pasientkommunikasjon, både i tjenesteutøvelsen og i praksisveiledningen til studentene. Videreføringen omfatter blant annet:
- Kommunikasjonskurs for studentene
- Klinisk veiledning til studentene i bruk av kommunikasjonsmodellen
- Opplæring og veiledning av nyansatte og sykepleiere i klinisk spesialistprogram
- Ressursgruppe med fokus på pasientkommunikasjon
- Avgjørende momenter for vellykket prosjektarbeid har vært finansiering, tydelig ledelse, engasjerte prosjektdeltakere, tilrettelegging og engasjement i avdelingen og på høyskolen.
Referanser:
1. Eide H, Eide T. Kommunikasjon i relasjoner:
samhandling, konfliktløsning, etikk. Oslo: Gyldendal Akademisk,
2007.
2. St.meld. nr. 10, (2012). Helse- og
omsorgsdepartementet. God kvalitet – trygge tjenester.
Kvalitet og pasientsikkerhet i helse- og omsorgstjenesten.
3. Kunnskapssenteret. En beskrivelse av
utviklingen av modell for kvalitetsforbedring, og hvordan den kan
brukes i praktisk forbedringsarbeid. Oslo: Nasjonalt
kunnskapssenter for helsetjenesten, 2013.
4. Eriksson U, Svedlund M. Struggling for
confirmation – patients` experiences of dissatisfaction with
hospital care. Journal of Clinical Nursing 2005;16:438–46.
5. Tay LH, Desley H, Ang E. Factors
affecting effective communication between registered nurses and
adult cancer patients in an inpatient setting: a systematic review.
International Journal of Evidence-Based Healthcare
2011;9:151–64.
6. Almerud S, Alapack RJ, Fridlund B,
Ekebergh M. Of vigilance and invisibility – being patient in
technologically intense environment. Nursing in Critical Care
2007;12(3): 151–7.
7. Arman M, Rehnsfeldt A, Lindholm L,
Hamrin E, Eriksson K. Suffering related to care: a study of breast
cancer patients` experiences. Int J Nurs Pract
2004;10:248–256.
8. Feder-Alford E. Only a piece of meat.
One patients` reflections on her eight-day hospital experience.
Qualitative Inquiry 2006;12:596–620.
9. Kvåle K. Den omsorgsfulle sykepleier
– slik pasienter ser det. Vård i Norden 2006;79(1):
15–19.
10. Thornquist E. Kommunikasjon: teoretiske
perspektiver på praksis i helsetjenesten. Oslo: Gyldendal
Akademisk, 2009.
11. Hobbs JL. A dimensional analysis of
patient-centered care. Nursing Research 2009;58:52–62.
12. Kitson A, Marshall A, Basset K, Zeitz
K. What are the core elements of patient-centered care? A narrative
review and synthesis of the literature from health policy, medicine
and nursing. Journal of Advanced Nursing 2013;69:4–15.
13. Davis S, Josephsen J, Macy R.
Implementation of mental health simulations: Challenges and lessons
learned. Clinical Simulation in Nursing [elektronisk artikkel].
2012 e1-e6. Doi:10.1016/j.ecns.2011.11.011. (Nedlastet 03.01.2014).
14. Zigmont JJ, Kappus LJ, Sudikoff SN.
Theoretical foundations of learning through simulation. Seminars in
Perinatology. Elsevier 2011;35:47–51.
15. Lehr ST, Kaplan BA. mental health
simulation experience for baccalaureate student nurses. Clinical
Simulation in Nursing 2013; e1-e7.
16. Nørgaard B, Kofoed PE, Kyvik KO,
Ammentorp J. Communication skills training for health care
professionals improves the adult orthopaedic patient´s
experience of quality of care. Scandinavian Journal of Caring
Sciences 2012;26:698–704.





















0 Kommentarer