Tryggere med mobil intensivsykepleier
Muligheten til å tilkalle mobil intensivsykepleier ved vurdering av pasienter ga sykepleiere på post økt trygghet.
Kan mobil intensivsykepleier og bruk av Modified Early Warning Score (MEWS) bidra til at pasienter med truende svikt i vitale funksjoner på sengepost får iverksatt tiltak raskere? Sykepleierne vi spurte svarte ja! Med et tett samarbeid mellom intensivavdelingen og sengepostens sykepleiere, kan vi sammen observere vitale funksjoner på en systematisk måte og starte intervensjoner som kan forhindre forverring av pasienters tilstand.
Høsten 2011 inngikk Oslo universitetssykehus Rikshospitalet og Lovisenberg diakonale høgskole et samarbeid for å ta i bruk Modified Early Warning Score (MEWS) og mobil intensivsykepleier. Vi valgte MEWS for å identifisere pasienter med risiko for å utvikle svikt i vitale funksjoner, og for å kontakte mobil intensivsykepleier. Mobil intensivsykepleier er en ordning med en erfaren intensivsykepleier som kan tilkalles og som møter opp på sengepost for en felles vurdering av pasienten. Dette gir sykepleierne mulighet for å få hjelp og veiledning 24 timer i døgnet.
Mål
Hensikten med prosjektet var å undersøke sykepleiernes erfaringer med MEWS-verktøyet og muligheten for sengepostene til å tilkalle intensivsykepleier. For å evaluere sykepleiernes erfaringer med prosjektet valgte vi å gjennomføre fokusgruppeintervju med sykepleiere og innhente informasjon fra dem ved hjelp av spørreskjema. I tillegg loggførte intensivsykepleieren tilkallinger og registrerte antall akutte overføringer til intensivavdelingene fra sengeposter som var med i prosjektet. I denne artikkelen presenterer vi resultater fra spørreundersøkelsen og loggboken, samt tall på overføringer fra sengepost til intensivavdeling før, under og etter prosjektperioden.
Bakgrunn
I dag har vi forskjellige systemer i sykehusene for tilkalling av hjelp i kritiske situasjoner, som for eksempel hjertestansteam. Hensikten med teamet er å redde liv når en pasient har akutt svikt i vitale funksjoner. Men hvilke systemer finnes, når det ikke er hjertestans eller akutte forverringer? Ved sykehus i Australia, Canada, England og Sverige har de team for utrykning. Teamene har navn som Outreach team (1), Critical Care Outreach Services (CCOS) (2), Medical Emergency Team (MET) (3), Acute Life-threatening Events, Recognition and Treatment (ALERT) (4) og Mobil Intensivvårds Grupp (MIG) (5). Medlemmene i teamene kan bestå av leger og sykepleiere med spesialkompetanse.
Barriere
Den høye kompetansen i disse teamene er i utgangspunktet bra for behandlingen av pasientene, men den kan også heve terskelen for å ta kontakt hos personell med lavere kompetanse. Forhøyet terskel for å søke hjelp kan for eksempel medføre at sykepleiere på post unnlater å tilkalle hjelp (6,7). Vårt prosjekt baserte seg på erfaringene fra Mobil intensivgruppe, MIG-prosjekte ved Sykehuset i Østfold i Moss 2007–2008 og fra Aker universitetssykehus i 2009.
Sykdomsbilde
På sykehus i dag er pasientene eldre og har et mer komplekst sykdomsbilde enn tidligere. Vi vet at gjennomsnittsalderen på pasienter innlagt på norske intensivavdelinger er cirka 60 år (8). Eldre pasienter kan ha flere diagnoser, noe som krever høy kompetanse fra sykepleieres side. Studier har vist at anslagsvis 60–70 prosent av pasientene som får uventet hjertestans på post, har kliniske tegn til forverring allerede sekst til åtte timer forut for hendelsen (9,10).
Hektisk
Sykepleiere på post kan ha vanskeligheter med å gjenkjenne og identifisere disse pasientene av ulike grunner. Hverdagen på post er ofte svært hektisk. Sykepleierne har ansvar for flere pasienter som skal observeres, vurderes og behandles. Flere pasienter opereres på kortere tid, noe som bidrar til flere pasienter med behov for postoperativ overvåkning. Overvåknings- og intensivavdelingene kan dermed få et kapasitetsproblem, noe som kan føre til at pasientene overføres til sengepost tidligere enn før. Dermed øker risikoen for at pasientene kan utvikle svikt i vitale funksjoner og sykepleierne på sengepost kan oppleve økt stress og utrygghet i sitt arbeid.
Lavterskel
Mobil intensivsykepleier har spesialutdanning i
intensivsykepleie og arbeider med komplekse problemstillinger til
daglig. Intensjonen med mobil intensivsykepleier-ordningen er at
det skal være et lavterskeltilbud til sykepleierne ved
sengepostene. Sykepleiere skal kunne ta kontakt med mobil
intensivsykepleier for å få veiledning når pasienten har MEWS over
en angitt sumskår, og/eller når de er bekymret for pasientens
tilstand og ønsker råd.
Ansvaret for pasienten ligger hele tiden hos sykepleierne ved
sengeposten og pasientansvarlig lege. Postens lokale rutiner for
medisinering, oksygenterapi og væskebehandling skal være førende
for eventuelle tiltak. Ved å tilkalle mobil intensivsykepleier, får
sykepleiere en erfaren kollega til å vurdere pasienten sammen med
seg.
Kartlegging
Hvilke skåringssystem finnes for å identifisere svikt hos dårlige pasienter? Det er utviklet mer enn 30 forskjellige varianter av Early Warning Score (11). Vi valgte MEWS i vårt prosjekt, som er et validert skåringssystem (9,10) som består av seks vitalparametere: Respirasjonsfrekvens, puls, systolisk blodtrykk, temperatur, CNS-status og urinproduksjon.
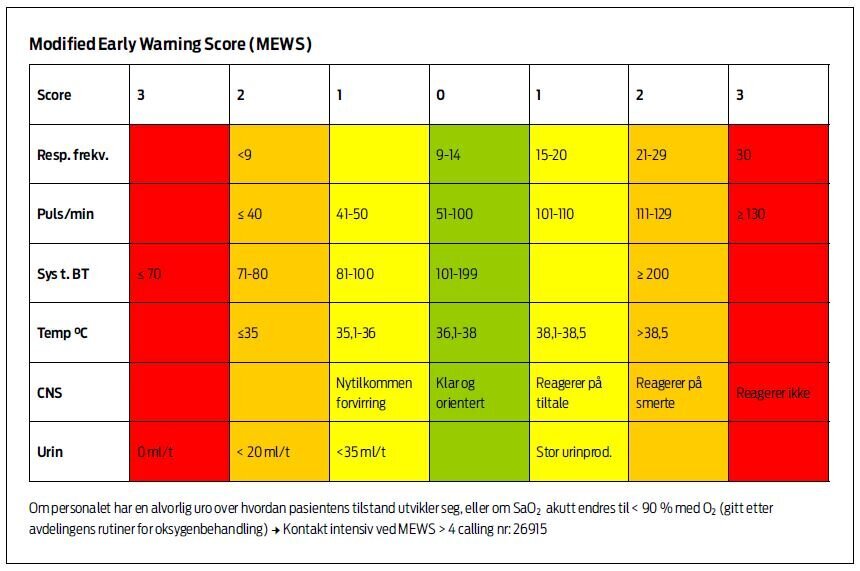
Sykepleiere på sengeposten gjør en ABCDE-vurdering av pasienten
samtidig som de skårer pasienten på de seks vitale funksjonene ved
hjelp av MEWS på en skala fra 0 til 3. Skåringene av funksjonene
summeres til en totalskår.

Tilkalling
Dersom pasienten får en total MEWS-skår på 4 eller høyere, kan det være grunnlag for å kontakte mobil intensivsykepleier. Hvis postsykepleier tar kontakt med intensivsykepleier, konfererer de først per telefon. Etter behov kan intensivsykepleier komme til posten for å vurdere pasienten sammen med postsykepleier og veilede på tiltak. Da utveksles kunnskap og erfaring, noe som bidrar til læring hos begge parter. Sykepleierne kan også kontakte MIS om de kun har en bekymring for pasientens tilstand, eksempelvis utilfredsstillende smertelindring. Smerteregistrering ved hjelp av numerisk skala (Smerte NRS) inngår ikke i MEWS, men i vårt prosjekt ble smerteintensiteten registrert på en skala fra 0 til 10 og dokumentert ved hver skåring. Vi erfarte at pasienter med smerter ofte får økt MEWS-skår.
Gjennomføring
Sengepostene ved Seksjon for blodsykdommer og ved
Gastrokirurgisk-urologisk seksjon på Rikshospitalet ved Oslo
universitetssykehus (OUS) ble med i prosjektet. Vi startet
prosjektet med å utdanne intensivsykepleiere til instruktører i
mobil intensivsykepleier for å kunne veilede sykepleiere på
sengepost. Godkjenninger ble innhentet fra Personvernombudet ved
OUS med informert samtykke fra sykepleiere. Alle sykepleiere (og
studenter) som var involvert i pasientbehandling på sengepostene,
fikk fire timer undervisning. De lærte å bruke MEWS for å
gjenkjenne svikt i vitale funksjoner og iverksette adekvate
behandlingstiltak.
I løpet av en seks måneders periode i 2011–2012 ble pasientene
vurdert ved MEWS, det vil si puls, pustefrekvens, blodtrykk,
temperatur, våkenhet og urinproduksjon, samt NRS. Antall
overføringer fra sengepostene til intensivavdelingen ble registrert
før, under og etter prosjektet.
Datasamling
Data ble innhentet ved bruk av en norsk versjon av et kanadisk
validert spørreskjema (3) som ble oversatt etter en standardisert
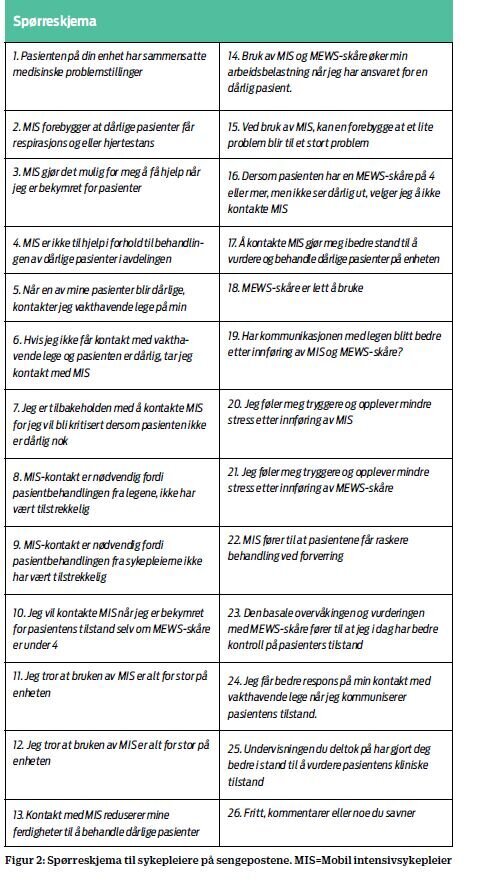
prosedyre (12). Spørreskjemaet inneholder 17 ulike påstander om
sykepleiernes holdninger og atferd relatert til MEWS-verktøyet. De
resterende ni (spørsmål 18 til 26) ble lagt til for å få et mer
utfyllende bilde. De første 25 spørsmålene hadde svaralternativene
helt uenig, uenig, usikker, enig eller helt enig (det vil si
femgradert Likert-skala). Spørsmål 26 kunne besvares i
fritekst.
Det ble også samlet inn data om sykepleierens alder, kjønn,
videreutdanning, arbeidserfaring generelt og i den aktuelle
avdelingen, samt type avdeling (antall år). Av de 48 som besvarte
spørsmål på kjønn var det 5 menn av 48. Sykepleierne har i
gjennomsnitt arbeidet ca. 10 år i seksjonen og har erfaring som
sykepleier på 12-17 år.
Deltakere
Alle sykepleiere som hadde fått undervisning og opplæring i
bruk av MEWS og mobil intensivsykepleier-ordningen ved de aktuelle
avdelingene på Rikshospitalet, ble invitert til å delta i studien.
Seksjonslederne sendte ut informasjon via e-post om
spørreskjemaundersøkelsen, oppfordring om å besvare spørsmålene, at
deltakelse var frivillig og en elektronisk lenke til
spørreskjemaet til alle ansatte sykepleiere. Det ble sendt ut to
purringer. Totalt 80 spørreskjemaer ble distribuert via e-post.
På intensivavdelingen ble henvendelser på mobil
intensivsykepleier-callingen registrert i en loggbok. Kartlegging
av akuttoverførte pasienter fra sengepost til intensivavdelingene
ble gjort på grunnlag av tall i avdelingenes interne database.
Resultater
I prosjektperioden registrerte intensivsykepleierne 37 telefonoppringninger basert på MEWS-skåringer fra sengepostene. I 32 tilfeller gikk intensivsykepleieren til sengeposten for å vurdere pasienten sammen med sykepleieren. De fleste av disse pasientene hadde respirasjonssvikt eller kombinasjon av respirasjon- og sirkulasjonssvikt. Ved 70 prosent av henvendelsene hadde de en MEWS-skåre på 6 eller mer. Av de utdelte spørreskjemaene svarte 48 sykepleiere. Det ga en svarprosent på 60 prosent.
Nyttig
Sammenfattet viste resultatene at hele 92 prosent av sykepleierne var enig/helt enig i at «Mobil intensivsykepleier gjør det mulig for meg å få hjelp når jeg er bekymret for pasienter». Åttiåtte prosent var uenig eller helt uenig i at «Jeg nøler med å kontakte mobil intensivsykepleier fordi jeg blir kritisert for ikke å ha fulgt opp pasienten min godt nok». Det var 83 prosent som var enig eller helt enig i at «Den basale overvåkningen og vurderingen av MEWS-skåre fører til at jeg i dag har bedre kontroll på pasienters tilstand». I påstanden «Undervisningen du deltok på har gjort deg bedre i stand til å vurdere pasientenes kliniske tilstand» var 81 prosent enig eller helt enige, og 66 prosent var uenig eller helt uenig i at «Jeg er tilbakeholden med å kontakte MIS fordi jeg vil bli kritisert dersom pasienten ikke er dårlig nok».
Resultater
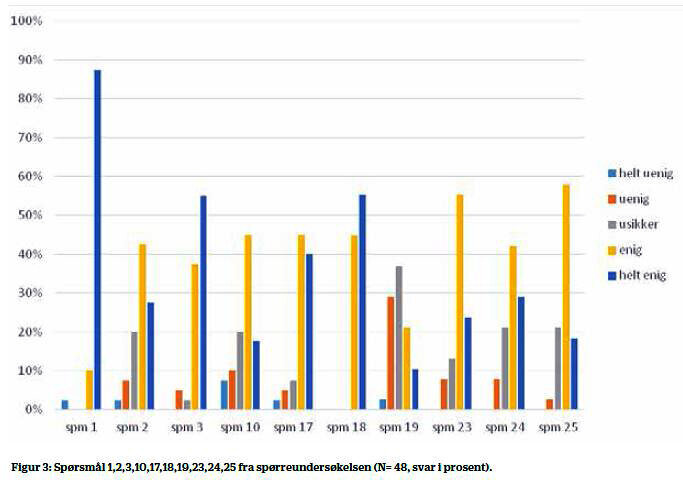
I figuren nedenfor viser vi de viktigste resultatene fra spørreundersøkelsen. Flertallet anga samstemmig at de følte seg tryggere og opplevde mindre stress i sitt daglige arbeid etter innføring av mobil intensivsykepleier og MEWS-skåre. Sykepleierne opplevde at MEWS-skåre var enkelt å bruke og at skåringen ikke økte arbeidsbelastningen. Kollegaveiledning og det å få hjelp når sykepleierne var bekymret for sin pasient, opplevdes positivt.
Kommentarer
I spørreskjemaet hvor sykepleierne kunne skrive egne kommentarer skrev de: «Dette er et veldig bra prosjekt som gjør at avstanden mellom intensivsykepleiere med mye kompetanse på respirasjon/sirkulasjonsområdet, og sykepleiere på sengepost blir mindre. Det er et viktig prosjekt med tanke på å få ny kunnskap om dårlige pasienter, og sykepleiere på post føler seg tryggere i ansvaret for en kritisk dårlig pasient.»
God rutine
En annen respondent skrev: «Jeg synes MEWS-skåre er positivt og bidrar til å se tegn til forverring tidlig. God rutine. Imidlertid er våre pasienter ofte så komplekse at vi er vant til høy MEWS-skåre, og høy skåre i seg selv innebærer ikke nødvendigvis usikkerhet rundt tiltak. Har aldri hatt behov for å kontakte mobil intensivsykepleier på grunn av at man selv identifiserer problemet. For eksempel skjønner man at det dreier seg om blødning og iverksetter tiltak i forhold til dette, oppleves det ikke som noen vits å kontakte mobil intensivsykepleier fremfor kirurg. Ville snarere kontaktet mobil intensivsykepleier ved mer diffuse pasienttilfeller. Tror MEWS kan være nyttig på ø-hjelpspasienter og virke forebyggende på akuttsituasjoner. Føler tilgjengeligheten som betryggende.»
Overføringer
Antall overføringer fra sengepostene til intensivavdelingen viste en nedgang i perioden da MEWS ble tatt i bruk. I tiden etter prosjektperioden observerte vi at antall overføringer fra seksjon blodsykdommer økte. Midt i prosjektperioden ble Seksjon for blodsykdommer slått sammen med avdelingen fra Ullevål, som økte pasientbelegget med tolv pasienter/senger (fra 16 til 28). Samtidig fikk Gastrokirurgisk-urologisk seksjon en ny pasientgruppe grunnet sammenslåingen. Seks måneder etter prosjektet var tallet på overføringer fra sengepostene til intensivavdelingen uendret, på tross av at den nye pasientgruppen erfaringsmessig kan gi flere innleggelser på intensivavdelingen.
Forebyggende
Hovedfunnene fra spørreskjemaet i vårt prosjekt var at sykepleierne var klart positive til det nye hjelpemiddelet med mulighet for veiledning. Dette samsvarer med et studieresultat fra Canada, der over 90 prosent av de spurte mente at det å kunne tilkalle et team tillot dem å søke hjelp til pasienter de var bekymret for (3). Videre viste Bagshaws studie at sykepleierne mente at Medical Emergency Team (MET) var med på å forebygge forverring av en tidlig tendens til svikt i vitale funksjoner.
Trygghet
Vi fant at sykepleierne opplevde trygghet ved å kunne kontakte en erfaren intensivsykepleier i en tidlig fase ved mulig forverring hos pasienten. Vi har nylig publisert en artikkel med beskrivelse av sykepleiernes erfaringer med innføring av MEWS og mobil intensivsykepleier (13). En oversiktsartikkel ved Odell et al. (7) viser at sykepleiere ikke kontaktet lege når de burde, fordi de var redde for ikke å ha gjort korrekte vurderinger samtidig som de var ubekvemme med å tilkalle lege. Dette førte til at lege ikke ble kontaktet på et tidlig tidspunkt, og tiden det tok før pasienten fikk tilsyn ble unødig forlenget. Studien viste også at erfarne sykepleiere som brukte MEWS kunne kommunisere sine bekymringer om pasienten med et bedre og mer presist medisinsk språk enn uerfarne sykepleiere som ofte brukte et mer upresist og folkelig språk (7). Kyriacos et al. (6) viser til studier der sykepleiere vegret seg for å kontakte leger når de så avvikende vitale tegn hos pasienter, fordi de var redde for å ikke bli tatt på alvor om de ikke brukte korrekte medisinske termer (6).
Lavterskel
Mobil intensivsykepleier-systemet i vårt prosjekt er ment å være et lavterskeltilbud, hvor intensjonen er at sykepleiere på sengeposter lett kan konferere med en erfaren kollega for å vurdere pasienter. Ordningen tar sikte på å veilede sykepleiere i ABCDE-undersøkelse og bruk av MEWS slik at de får økt kompetanse og kan utøve et tydeligere språk om pasientens vitale funksjoner. Odell et al. (7) beskrev språket og kommunikasjonen mellom sykepleier og lege som en stor utfordring, og viste til at trening i kommunikasjon og et tydeligere språk vil kunne bedre forholdet (7). Muligens kan tryggheten de opplevde i vårt prosjekt ha sammenheng med at de ikke tilkaller et helt team og at lavterskelintensjonen virker.
Styrker og svakheter
En av styrkene med vårt prosjekt var at vi brukte et validert
skåringsverktøy og spørreskjema. Sengepostene deltok frivillig og
ønsket undervisningen, dette var essensielt for å gjennomføre og
følge opp prosjektet på avdelingene. En svakhet med studien var at
vi brukte elektronisk spørreskjema, noe som ofte gir lavere
svarprosent enn papirskjema (14). Vi kunne ha ønsket flere
respondenter. En annen svakhet med studien var at den manuelle
registreringen i loggboken og dataene om overføringer av
pasienter mellom post og intensivavdelingene muligens ikke var
komplett. Det var for eksempel flere intensivsykepleiere som
ivaretok mobil intensivsykepleierfunksjonen og føring av loggboken.
I et eventuelt senere prosjekt vil vi anbefale å utarbeide en
tydeligere instruks for føringen av logg over mobil intensiv-
sykepleier-utkallinger.
Konklusjon
Vi fant at sykepleierne erfarte at MEWS hevet kvaliteten på observasjoner og vurderinger, og var et godt veiledende verktøy for sykepleiere til å identifisere truende svikt hos pasienter på sengepost. Sykepleiernes kommunikasjon om pasientens tilstand ble kommunisert til mobil intensivsykepleier via telefon, og intensivsykepleierne møtte sykepleierne på sengepostene for veiledning. Prøveordningen med mobil intensivsykepleier er videreført og implementert ved begge sengepostene som inngikk i prosjektet. Etter prosjektet er det også etablert intermediærplasser på en av sengepostene.
Utvidet tilbud
Vi har delt, og deler gjerne vår erfaring med andre sykehus da MEWS og mobil intensivsykepleier kan føre til bedre pasientvurderinger, og veiledning av sykepleiekollegaer som står i situasjoner med utfordrende observasjoner av kompliserte pasientforløp. Vi arbeider nå med å utvide tilbudet til flere sengeposter i OUS. I dag er enda en medisinsk avdeling ved Rikshospitalet og Medisinsk klinikk ved Ullevål i gang med å innføre MEWS og mobil intensivsykepleier. Flere enheter ved OUS har bestemt seg for å innføre bruk av National Early Warning Score (NEWS) (11,15) som en del av Pasientsikkerhetskampanjen.
I kommunehelsetjenesten?
NEWS har vist seg å være bedre egnet enn MEWS til å vurdere risikopasienter (16). Lovisenberg Diakonale Sykehus innfører MEWS og Lovisenberg diakonale høgskole anvender systematisk MEWS i ferdighetssenteret i tverrfaglig kommunikasjon for studenter i bachelor, og NEWS på videreutdanning og master. Kanskje kunne verktøy som MEWS eller NEWS være aktuelt også i kommunehelsetjenesten, for tidlig å gjenkjenne forandringer i vitale parametere hos pasienter.























0 Kommentarer