Følges fastsatt prosedyre for stimulering av rier i fødselen? En spørreundersøkelse blant jordmødre
Bakgrunn: Langvarig fødsel er forbundet med økt risiko for uheldig utfall hos mor og barn. I veilederen for fødselshjelp anbefaler Norsk gynekologisk forening ristimulerende tiltak for å forebygge og behandle langsom fremgang. Anbefalingene er fulgt opp i egne prosedyrer ved helseforetakene.
Hensikt: Å kartlegge i hvilken grad jordmødre ved Oslo universitetssykehus etterlever prosedyre for ristimulering. En oversikt over dagens praksis kunne gi grunnlag for å identifisere utfordringer eller forbedringspunkter.
Metode: Et selvadministrerende spørreskjema ble distribuert til jordmødre ved fødeavdelingen i perioden mai–juni 2018 (n = 160).
Resultat: 99 jordmødre besvarte spørreskjemaet (99/160; 62 prosent). 85 prosent oppga at de i stor grad utfører hinnerivning ved manglende fødselsfremgang. Samtlige rapporterte at de anvender ikke-medikamentelle metoder for å forebygge langsom fremgang og avventer aktiv trykking ved fullåpen mormunn dersom hodet ikke er sluttrotert og på bekkenbunnen. Fosterovervåking ved oksytocinstimulering var i henhold til prosedyren, men ikke alle jordmødrene klassifiserte kardiotokografi (CTG)-registreringen ved endring i oksytocindose. Få jordmødre (14 prosent) startet oksytocinstimulering en time etter hinnerivning. Oksytocinsjekkliste ved ristimulering ble lite benyttet.
Konklusjon: Jordmødrene rapporterte at prosedyren for ristimulering etterleves på flere områder, men det er utfordringer knyttet til tidspunktet for oppstart av oksytocinstimulering, klassifiseringen av CTG-registrering ved endring av oksytocindose og bruken av sjekkliste.
Referer til artikkelen
Elisenberg M, Staubo M, Bøhn K, Øgaard M, Gaudernack L, Blix E, Pay A. Følges fastsatt prosedyre for stimulering av rier i fødselen? En spørreundersøkelse blant jordmødre. Sykepleien Forskning. 2019; 14(78828):e-78828. DOI: 10.4220/Sykepleienf.2019.78828
Langsom fremgang foreligger når mormunnen ikke åpner seg tilstrekkelig raskt, vanligvis mindre enn 1 cm per time. Årsaker til langsom fremgang i fødsel kan være fosterets leie, anatomiske forhold i fødselskanalen eller svake og/eller korte rier (1, 2). Engstelse hos den fødende og epiduralanestesi er også forbundet med langsom fremgang (3).
Omkring halvparten av alle førstegangsfødende og en tidel av alle flergangsfødende i Norge blir stimulert med oksytocin for at fødselen skal gå raskere (4). Langsom fremgang kan medføre fare for mor og barn, særlig der det foreligger mekaniske misforhold, eller der livmoren har en svakhet (5). De fleste norske kvinneklinikker og fødeavdelinger har derfor prosedyre som beskriver tidsgrenser for når det foreligger protrahert forløp.
Ristimulering som tiltak
Stimulering av rier med oksytocin er ett mulig tiltak som skal gjøres på bakgrunn av risvekkelse der annen årsak til manglende progresjon kan utelukkes (6). Oksytocin som ristimulerende medikament blir blandet i saltvannsoppløsning og gitt som kontinuerlig intravenøs infusjon.
Ristimulering med oksytocin er forbundet med risiko. Det foreligger risiko for ruptur av livmoren spesielt hos flergangsfødende som tidligere er operert i livmorveggen (7). Stimulering med oksytocin over lengre tid øker denne risikoen betydelig. Oksytocin brukt på fødende er forbundet med særlig økt risiko for asfyksi hos fosteret (8).
Norske fødeavdelinger
Oslo universitetssykehus (OUS) har Skandinavias største fødeavdeling, med om lag 10 000 fødsler per år. Fødeavdelingen har virksomhet ved Rikshospitalet (RH) og Ullevål. I 2017 ble 60 prosent av de førstegangsfødende ved RH ristimulert med oksytocin under fødselen. Ved Ullevål var andelen 48 prosent.
Tilsvarende tall for flergangsfødende var 20 prosent ved RH og 8 prosent ved Ullevål (9). Variasjonen mellom fødeinstitusjoner kan generelt ha flere forklaringer. Det kan handle om tilfeldigheter, risikosentralisering av fødende, variasjoner i registreringspraksis og/eller forskjeller i kvaliteten på fødeinstitusjonene. Det er ofte en kombinasjon av flere av disse faktorene.
Hensikten med studien
Ved OUS har man prosedyre for når ristimulering skal benyttes, som er anbefalt av Norsk gynekologisk forening i «Veileder for fødselshjelp (2014)» (6). Studier viser imidlertid at oksytocin ofte ikke gis etter de prosedyrene fødeavdelingene har – det gis ofte for tidlig eller for sent i forløpet (10, 11).
Klinisk praksis er kompleks og sammensatt, og på bakgrunn av etiske, økonomiske og praktiske hensyn må det kontinuerlig evalueres hvilke områder som skal prioriteres for kvalitetsforbedring.
Hensikten med denne studien var å skaffe et grunnlag for å vurdere om tiltak bør prioriteres for å bedre etterlevelsen av prosedyren for ristimulering ved fødeavdelingen ved OUS.
Metode
Design
Vi benyttet selvadministrerende spørreskjema med bruk av faste svarkategorier og seksdelt Likert-skala (vurderingsskala).
Utvalg
Populasjonen besto av jordmødre ved Fødeavdelingen OUS (n = 160). Fødeavdelingen består av tre fødeenheter fordelt på to ulike lokalisasjoner. Den ene lokalisasjonen har i tillegg en jordmorstyrt enhet. Pasienter med behov for medikamentell stimulering av rier blir ikke behandlet ved den jordmorstyrte enheten, og derfor inkluderte vi ikke enheten i studien.
Utvalgsprosedyre og datainnsamlingsprosess
Avdelingslederen, fagutviklings- eller undervisningsjordmoren distribuerte invitasjonen til å delta i studien, inkludert informasjon om undersøkelsen og spørreskjemaet, i perioden juni–juli 2018. Det var satt svarfrist på to uker. De som besvarte skjemaet, la dette i en oppsamlingskasse på fødeavdelingen.
Spørreskjemaet
Vi utviklet skjemaet på bakgrunn av avdelingens prosedyre for stimulering av rier (12) og innspill fra fagpersoner. Spørsmålene ble inndelt i fem: del 1: Generell karakteristika, del 2: Åpningsfasen, del 3: Utdrivningsfasen, del 4: Fosterovervåking ved oksytocinstimulering, og del 5: Samarbeid og rapportering. Totalt inngikk det 20 spørsmål i spørreundersøkelsen.
Avdelingens prosedyre for stimulering av rier
I åpningsfasen
Hvis det er manglende fødselsfremgang etter to timer, eller aksjonslinjen krysses, bør tiltak igangsettes (hinnerivning). I partogrammet i det elektroniske fødejournalsystemet er det en varsellinje og en aksjonslinje. Varsellinjen markerer 1 cm per time, og aksjonslinjen er fire timer forskjøvet til høyre for denne.
Etter hinnerivning skal det avventes minst én time før oksytocinstimulering. Hvis det er fremgang i fødselen, avventes stimulering. For å forebygge langsom fremgang anbefales det i avdelingens prosedyre fødselsfremmende tiltak som en-til-en-omsorg fra en jordmor, stillingsendringer, vannlating og energiinntak (12).
I utdrivningsfasen
Aktiv trykking kan avvente i opptil to timer etter fullåpen mormunn dersom hodet ikke er sluttrotert og på bekkenbunn. I denne tiden bør det settes i gang tiltak som hinnerivning, stillingsendring, vannlating og ernæringsinntak. Bryststimulering kan også forsøkes ved risvekkelse. Etter en til to timer med full mormunnsåpning uten at hodet er på bekkenbunnen og uten trykketrang, bør oksytocinstimulering vurderes (12).
Stimulering med oksytocin skal dokumenteres ved oppstart av medikamentet og ved endring i medikamentdose. Videre skal jordmoren dokumentere indikasjon for stimulering, hyppighet av rier og klassifisering av kontinuerlig fødselsovervåking (kardiotokografi (CTG) eller ST-analyse (STAN).
Oksytocinsjekkliste skal følges, og teamlederen (jordmor med teamlederfunksjon) skal konfereres før oksytocindrypp startes. Fosteret skal overvåkes kontinuerlig med CTG/STAN når den fødende blir stimulert med oksytocin (12).
Etiske betraktninger
Studien er gjennomført etter gjeldende forskningsetiske retningslinjer. Den er godkjent av Norsk senter for forskningsdata (NSD) og Personvernombudet ved OUS samt ledelsen ved Fødeavdelingen OUS. Alle som deltok i studien, fikk skriftlig informasjon om studiens hensikt og kontaktinformasjon ved eventuelle spørsmål. Vi understreket at det var frivillig å delta, og svar på skjemaene ble likestilt med samtykke. Alle dataene ble behandlet konfidensielt.
Dataanalyse
Deskriptive analyser er presentert med frekvens og prosentandel. Fordeling av skår er visualisert med histogram.
Resultater
Det var totalt 99 jordmødre som besvarte skjemaet (99/160; 62 prosent). Studiepopulasjonen er presentert i tabell 1.
Hinnerivning og oksytocinstimulering ved langsom fremgang
82 av 97 jordmødre (85 prosent; to ikke svart) oppga at de i stor grad, meget stor grad eller svært stor grad / alltid (skår 4, 5 eller 6 på Likert-skalaen) utfører hinnerivning ved manglende fødselsfremgang.
På spørsmål om hvor lenge jordmødrene venter med å starte oksytocinstimulering etter hinnerivning og manglende fødselsfremgang, svarte 14 av 98 jordmødre (14 prosent; én ikke svart) at de starter oksytocinstimulering en time etter hinnerivning ved fortsatt manglende fødselsfremgang. 79 jordmødre (81 prosent) rapporterte at de avventer i en til tre timer, mens 5 (5 prosent) rapporterte å avvente under en time.
Ikke-medikamentelle tiltak og bryststimulering
Alle jordmødrene i studien besvarte spørsmål om i hvilken grad jordmoren iverksetter fødselsfremmende tiltak som stillingsendringer, vannlating og energiinntak for å forebygge langsom fremgang. Samtlige svarte at de i stor grad, meget stor grad eller svært stor grad / alltid (skår 4, 5 eller 6 på Likert-skalaen) anvender ikke-medikamentelle metoder for å forebygge langsom fremgang.
Seksti prosent av jordmødrene oppga at de i svært liten grad / sjelden, meget liten grad eller liten grad (skår 1, 2 eller 3 på Likert-skalaen) benytter bryststimulering i utdrivningsfasen.
Aktiv trykking i utdrivningsfasen
Alle jordmødrene besvarte spørsmålet om hvor lenge de avventer aktiv trykking dersom mormunnen er åpen for 10 cm, men hodet ikke er sluttrotert og på bekkenbunnen. Åttisju jordmødre (88 prosent) svarte at de avventer aktiv trykking i to timer. Fire jordmødre (4 prosent) oppga at de venter i én time, og sju jordmødre (7 prosent) avventet i tre timer. Én jordmor (1 prosent) rapporterte å avvente i fire timer.
Fosterovervåking og klassifisering av CTG
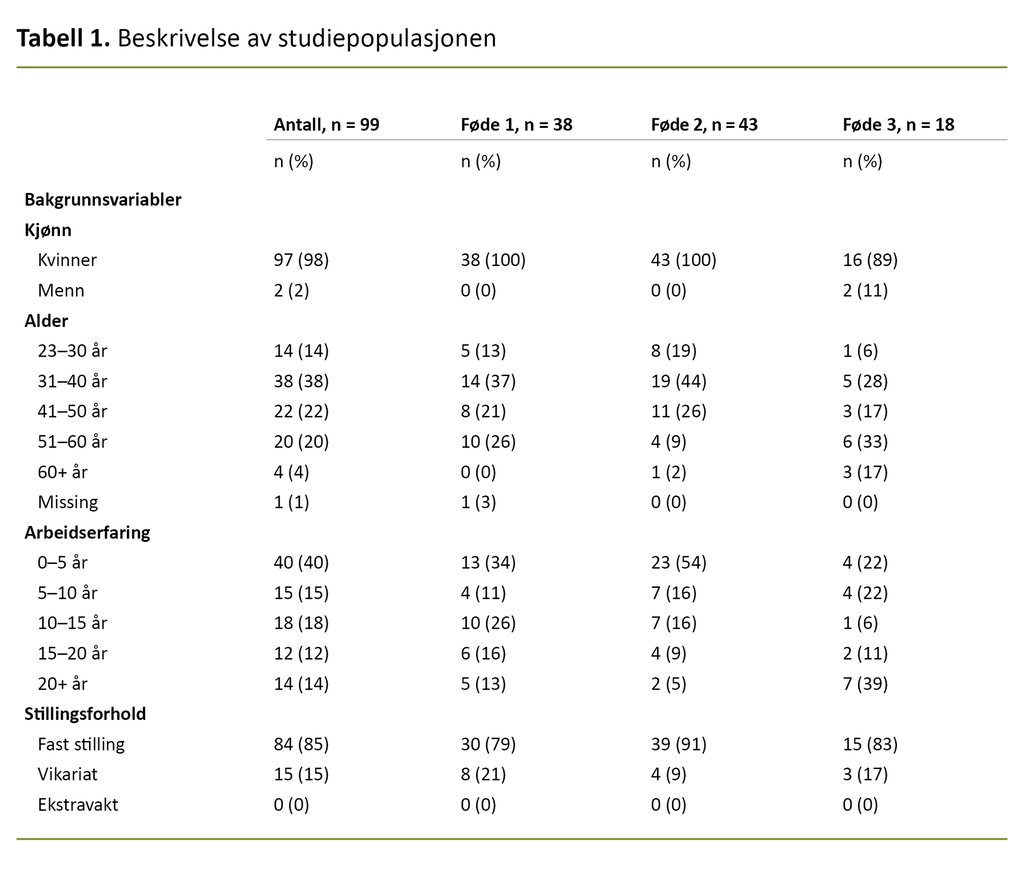
Nittisju jordmødre (2 ikke svart) rapporterte at de i meget stor grad eller svært stor grad / alltid (skår 5 eller 6 på Likert-skalaen) benytter kontinuerlig fosterovervåking når kvinnen stimuleres med oksytocin. Majoriteten (69 prosent) oppga at de i svært stor grad / alltid (skår 6 på Likert-skalaen) klassifiserte CTG før endring av oksytocindose (figur 1).
Oksytocinsjekkliste og samhandling med kolleger
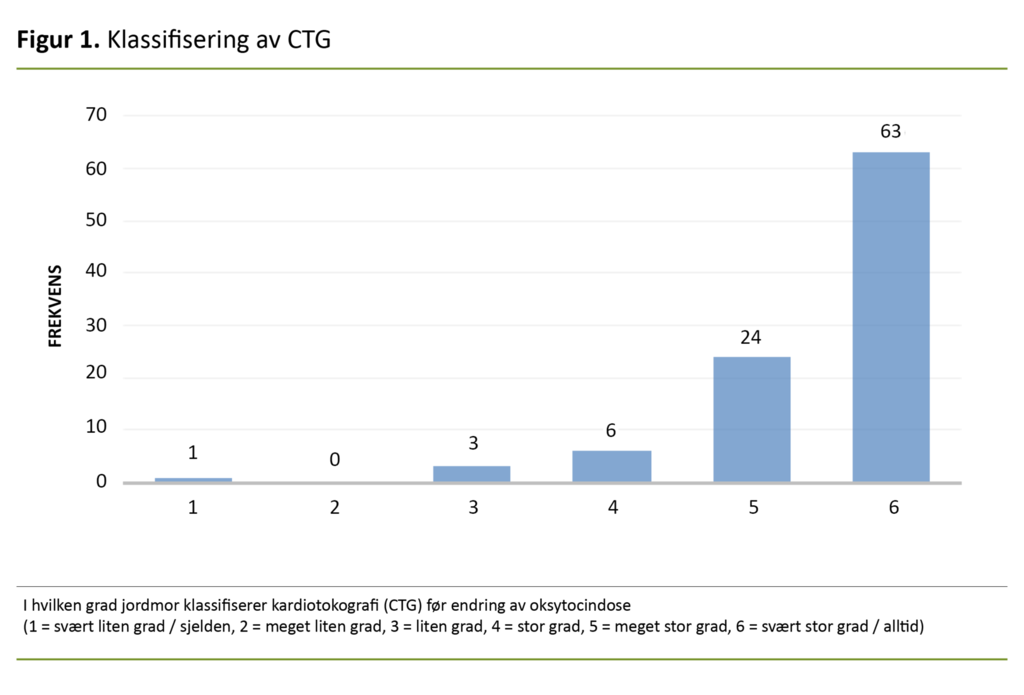
Om lag en tredel av jordmødrene (34 prosent; 9 ikke svart) rapporterte at de i svært liten grad / sjelden, meget liten grad eller liten grad (skår 1, 2 eller 3 på Likert-skalaen) benytter sjekkliste ved oksytocinstimulering (figur 2). Spørsmålet om i hvilken grad jordmoren konfererer med en jordmor med teamlederfunksjon eller lege før oppstart av oksytocindrypp, ble besvart av 92 jordmødre (7 ikke svart).
De fleste jordmødrene (90 prosent) oppga at de i stor grad, meget stor grad eller svært stor grad / alltid (skår 4, 5 eller 6 på Likert-skalaen) konfererer med en jordmor med teamlederfunksjon eller lege før oppstart av oksytocinstimulering.
Diskusjon
Studien viser at jordmødre rapporterer å etterleve avdelingens prosedyre for ristimulering på flere områder, men at det er utfordringer knyttet til tidspunktet for oppstart av oksytocinstimulering, klassifiseringen av CTG ved endring av oksytocindose og bruken av sjekkliste ved oksytocinstimulering.
Bruk av ikke-medikamentelle tiltak og hinnerivning
Studien viste at samtlige jordmødre i stor grad oppga at de benytter ikke-medikamentelle tiltak som stillingsendringer, vannlating og energiinntak for å forebygge langsom fremgang i åpningsfasen, mens kun 40 prosent benytter i samme grad bryststimulering som ristimulerende tiltak i utdrivningsfasen. Resultatene kan antyde at jordmødrene velger å benytte medikamentell ristimulering i utdrivningsfasen fremfor bryststimulering.
Å benytte medikamentell ristimulering fremfor ikke-medikamentelle intervensjoner i fødsel kan skyldes ulikheter i kultur, holdninger og vaner blant helsepersonellet (13). Det bør utvises forsiktighet med å overføre overvåking og intervensjoner til fødsler som i utgangspunktet ikke anses som kompliserte (14).
Majoriteten av jordmødrene (85 prosent) rapporterte at de utfører hinnerivning ved manglende fødselsfremgang etter to timer, eller dersom aksjonslinjen krysses. En mindre andel (15 prosent) oppga at de ikke utfører hinnerivning i henhold til avdelingens prosedyre for ristimulering. Det kan bety at jordmødrene er uenig i anbefalingen eller har manglende kjennskap til prosedyren.
Manglende etterlevelse av prosedyrer gir økt risiko for uønskede hendelser. I perioden fra 1. juli 2012 til utgangen av 2013 mottok Meldeordningen i Helsedirektoratet 692 meldinger om hendelser som hadde oppstått i forbindelse med svangerskap, fødsel og barseltid i spesialisthelsetjenesten. Majoriteten av hendelsene (226 hendelser) var knyttet til manglende etterlevelse av retningslinjer, prosedyrer eller veiledere. (15).
Oksytocinstimulering og fosterovervåking
Fosterovervåking ved oksytocinstimulering ble rapportert å være i henhold til prosedyren for stimulering av rier. Helsedirektoratets veileder «Et trygt fødetilbud» angir kvalitetskrav til fødselsomsorgen i Norge (14).
Ifølge kravene skal alle fødeenheter som tar imot kvinner med risiko, ha avansert utstyr for fosterovervåking som inkluderer fosterovervåking i form av CTG med skalpblodprøve eller med ST-analyse. Det er viktig at jordmoren sørger for at både den fødende og barnet overvåkes på en forsvarlig måte under fødselen (16).
De fleste jordmødrene rapporterte at de klassifiserer CTG ved endring av oksytocindose. Likevel er det noen få som ikke gjør det. Å klassifisere CTG er viktig dokumentasjon og en del av pasientjournalen. Pasientjournalen skal fungere som et arbeidsverktøy for helsepersonellet og skal i tillegg gi pasienter og tilsynsmyndigheten anledning til å få innsyn i den helsehjelpen som er gitt.
Journalen er også sentral når andre behandlere trenger kunnskap om hvilken helsehjelp pasienten har fått. Journalføringen bør derfor gi et dekkende bilde av den helsehjelpen som er gitt, og vise hvilke vurderinger som ligger til grunn for behandlingen.
Oksytocinsjekkliste og samhandling
En av tre jordmødre rapporterte at de benyttet sjekkliste ved oksytocinstimulering i sjelden til liten grad. Sjekklister brukes til å strukturere helsepersonellets tilnærming til pasienten gjennom et sett standardspørsmål, og skal sikre at prosedyren etterleves. Avdelingens sjekkliste for oksytocinstimulering fremkommer i dag som et vedlegg til prosedyren i e-håndbok på helseforetakets intranettside (12).
I meldingen til Stortinget «Én innbygger – én journal» (17) fremkommer det at beslutningsstøtte til helsepersonellet, som for eksempel sjekklister, bør inngå i pasientjournalsystemet for å hjelpe helsepersonellet til å ta riktige beslutninger.
Forskning i USA viser at bruk av slike systemer bedrer pasientsikkerheten (18). Å utvikle brukerstøttefunksjoner i fødejournalsystemet vil kunne bidra til at prosedyren etterleves bedre, og danne tallgrunnlaget for å styre ytterligere tiltak.
Majoriteten av jordmødrene rapporterte at de konfererer med en jordmor med teamlederfunksjon eller lege før oppstart av oksytocinstimulering. Helsepersonell skal innrette seg etter sine kvalifikasjoner og samarbeide med annet helsepersonell når det er nødvendig (16). Ifølge nasjonale retningslinjer anbefales det at omsorg til kvinner med normale fødsler bør gis av jordmoren (19).
Jordmoren kan selvstendig overvåke og lede fødselen hvis den forløper uten komplikasjoner. Dersom dette ikke er tilfellet, skal jordmoren samhandle med legen, enten ved å informere eller be vakthavende lege komme til fødestuen for å vurdere pasienten. Det er god praksis at jordmoren samarbeider med fødselslegen i de fødslene som blir stimulert, eller der det foreligger andre risikofaktorer.
Studiens svakheter
Vi benyttet selvadministrerende spørreskjemaer til å hente inn dataene. Spørreundersøkelsen inneholdt spørsmål om atferd som kan virke truende ved at respondenten føler seg kontrollert for om de følger prosedyren eller ikke. Svarene kan derfor påvirkes i den retningen prosedyren tilsier, noe som eventuelt kan medføre en overrapportering (20).
I tillegg ser vi at respondentene har manglet noen svaralternativer og muligheter for å utdype svarene. Det er videre mulig at enkelte av begrepene som er benyttet i spørreskjemaene, ikke er klart nok definert til å kunne fungere som presise svaralternativer. Dette er metodiske svakheter som sannsynligvis har påvirket resultatene.
I spørreundersøkelsen var det et frafall på 38 prosent. Det var store forskjeller på jordmødrenes interesse for undersøkelsen og temaet. Noen viste betydelig interesse, mens andre viste liten eller ingen interesse.
Det er ikke urimelig å anta at denne variasjonen i interesse også er gjenspeilet i utvalget, og dermed også i resultatene. Vi mener likevel at undersøkelsen gir et grunnlag for å vurdere tiltak for å bedre etterlevelsen av prosedyren om ristimulering ved fødeavdelingen ved OUS.
Konklusjon
Kartleggingen har vist at jordmødrene rapporterer at de følger avdelingens prosedyre for ristimulering på flere områder, men at de har utfordringer med tidspunktet for oppstart av oksytocinstimulering etter hinnerivning, klassifiseringen av CTG ved endring av medikamentdose og bruken av sjekkliste ved oksytocinstimulering.
Resultatene er imidlertid selvrapporterte, og den rapporterte etterlevelsen av fødeavdelingens prosedyre for ristimulering kan være overestimert. Vi mener likevel at resultatene er viktige som grunnlag for å prioritere områder for videre arbeid knyttet til etterlevelse av prosedyren.
Mari Elisenberg og Marthe Regine Staubo har delt førsteforfatterskap.
Referanser
1. Cheng YW, Hopkins LM, Caughey AB. How long is too long: Does a prolonged second stage of labor in nulliparous women affect maternal and neonatal outcomes? Am J Obstet Gynecol. 2004;191(3):933–8.
2. Rossen J, Okland I, Nilsen OB, Eggebo TM. Is there an increase of postpartum hemorrhage, and is severe hemorrhage associated with more frequent use of obstetric interventions? Acta Obstet Gynecol Scand. 2010;89(10):1248–55.
3. Anim-Somuah M, Smyth RM, Cyna AM, Cuthbert A. Epidural versus non-epidural or no analgesia for pain management in labour. The Cochrane Database of Systematic Reviews. 2018;5:Cd000331.
4. Folkehelseinstituttet. Statistikkbanken for Medisinsk fødselsregister (MFR). Oslo; 2019. Tilgjengelig fra: http://statistikkbank.fhi.no/mfr/ (nedlastet 12.11.2018).
5. Bugg GJ, Siddiqui F, Thornton JG. Oxytocin versus no treatment or delayed treatment for slow progress in the first stage of spontaneous labour. The Cochrane Database of Systematic Reviews. 2013(6):Cd007123.
6. Eggebø TM, Rossen J, Ellingsen L, Heide HC, Muneer S, Westad S. Stimulering av rier. I: Norsk gynekologisk forening, red. Veileder i fødselshjelp. Oslo; 2014. Tilgjengelig fra: https://legeforeningen.no/Fagmed/Norsk-gynekologisk-forening/Veiledere/Veileder-i-fodselshjelp-2014/Stimulering-av-rier/ (nedlastet 30.09.2019).
7. Vilchez G, Nazeer S, Kumar K, Warren M, Dai J, Sokol RJ. Contemporary epidemiology and novel predictors of uterine rupture: a nationwide population-based study. Arch Gynecol Obstet. 2017;296(5):869–75.
8. Berglund S, Pettersson H, Cnattingius S, Grunewald C. How often is a low Apgar score the result of substandard care during labour? BJOG. 2010;117(8):968–78.
9. Helsedirektoratet. Kvalitetsindikatorer. Ristimulering under fødsel. Oslo; 2017. Tilgjengelig fra: https://helsenorge.no/Kvalitetsindikatorer/graviditet-og-fodsel/ristimulering-under-fodsel (nedlastet 11.11.2018).
10. Bernitz S, Oian P, Rolland R, Sandvik L, Blix E. Oxytocin and dystocia as risk factors for adverse birth outcomes: a cohort of low-risk nulliparous women. Midwifery. 2014;30(3):364–70.
11. Gaudernack LC, Froslie KF, Michelsen TM, Voldner N, Lukasse M. De-medicalization of birth by reducing the use of oksytocinoxytocin for augmentation among first-time mothers – a prospective intervention study. BMC Pregnancy Childbirth. 2018;18(1):76.
12. Oslo universitetssykehus. Stimulering av rier. Oslo; 2015. Tilgjengelig fra: https://ehandboken.ous-hf.no/document/59148/fields/23 (nedlastet 11.11.2018).
13. Hollowell J, Li Y, Malouf R, Buchanan J. Women's birth place preferences in the United Kingdom: a systematic review and narrative synthesis of the quantitative literature. BMC Pregnancy Childbirth. 2016;16(1):213.
14. Helsedirektoratet. Et trygt fødetilbud – kvalitetskrav til fødselsomsorgen. Oslo; 2010. IS-1877. Tilgjengelig fra: https://www.helsedirektoratet.no/produkter?letter=DEF&tema=nasjonal_veileder (nedlastet 11.11.2018).
15. Saastad E, Kirschner R, Flesland, Ø. Uønskede hendelser under svangerskap, fødsel og barseltid Oslo: Folkehelseinstituttet, Nasjonalt kunnskapssenter for helsetjenesten; 2014. Læringsnotat fra Meldeordningen. Tilgjengelig fra: https://www.helsedirektoratet.no/laeringsnotat/uonskede-hendelser-under-svangerskap-fodsel-og-barseltid/U%C3%B8nskede%20hendelser%20under%20svangerskap,%20f%C3%B8dsel%20og%20barseltid.pdf/_/attachment/inline/e03e838b-592c-486c-bf62-fc6db8dd61d3:00b812223562e34e786c6522cae7649a68c41b34/U%C3%B8nskede%20hendelser%20under%20svangerskap,%20f%C3%B8dsel%20og%20barseltid.pdf (nedlastet 30.09.2019).
16. Lov 2. juli 1990 nr. 64 om helsepersonell m.v. (helsepersonelloven). Tilgjengelig fra: https://lovdata.no/dokument/NL/lov/1999-07-02-64 (nedlastet 11.11.2018).
17. Meld. St. 9 (2012–2013). Én innbygger – én journal. Oslo: Helse- og omsorgsdepartementet; 2013.
18. Wolfstadt JI, Gurwitz JH, Field TS, Lee M, Kalkar S, Wu W, et al. The effect of computerized physician order entry with clinical decision support on the rates of adverse drug events: a systematic review. J Gen Intern Med. 2008;23(4):451–8.
19. Helsedirektoratet. Utviklingsstrategi for jordmortjenesten. Tjenestekvalitet og kapasitet. Oslo; 2010. IS-1815. Tilgjengelig fra: https://www.helsedirektoratet.no/om-oss/om-nettstedet/innholdet-er-arkivert (nedlastet 11.11.2018).
20. Ringdal K. Enhet og mangfold: samfunnsvitenskapelig forskning og kvantitativ metode. 4. utg. Bergen: Fagbokforlaget; 2018.
Mest lest
Doktorgrader
Kort- og langsiktige følger etter distal dyp venetrombose og overfladisk venetrombose i underekstremitetene
Fødende kvinner vil ha ekte personlig omsorg
Korleis kan jordmor balansera etiske vurderingar om helsa til fosteret opp mot gravide kvinners autonomi og ønskjer i forhold til fosterovervaking?
Dokumentering av de udokumenterte – bruk av svangerskapsomsorg og perinatale utfall blant udokumenterte migranter i Norge


















0 Kommentarer