Foreldres erfaringer med å miste sitt nyfødte barn under intensivbehandling
Bakgrunn: Foreldres sorg når et nyfødt barn dør, kan innebære sinne, skyld, redsel og tomhet, ensomhet og depresjon. Når barnet er innlagt på en intensivavdeling i nyfødtperioden, er det en ekstra følelsesmessig påkjenning for foreldrene siden mange typiske foreldreoppgaver kan være vanskelige å gjennomføre på grunn av barnets medisinske tilstand. Foreldrenes tilknytning til det nyfødte barnet vil påvirkes. Familiesentrert omsorg (FCC) skal gjøre foreldrene delaktige i behandlingen. Det innebærer et godt samarbeid med barnets helsepersonell, men utfordringer med romforhold, ulik kompetanse hos personalet samt at barnet stadig må utsettes for prosedyrer, kan hindre gjennomføring av FCC hos kritisk syke nyfødte. Det er begrenset med tidligere forskning på foreldres erfaringer med et nyfødt barns uventede død under innleggelse på en intensivavdeling.
Hensikt: Å utforske foreldreerfaringer etter at deres nyfødte barn uventet døde under innleggelse på en intensivavdeling.
Metode: Studien hadde et kvalitativt utforskende og beskrivende design. Vi benyttet individuelle semistrukturerte intervjuer med temabasert intervjuguide for å samle dataene. Analysen er gjennomført ved å bruke tematisk analyse inspirert av Braun og Clarke.
Resultat: Utvalget besto av elleve foreldre, der fem fedre og seks mødre representerte sju barn. Analysen identifiserte tre hovedtemaer, som på ulike måter beskriver hva som kjennetegner foreldrenes erfaringer etter barnets uventede død: 1) «En følelsesmessig berg-og-dal-bane», 2) «Betydningen av relasjonen mellom barn, foreldre og sykepleiere» og 3) «Foreldres deltakelse i avslutningen».
Konklusjon: Foreldre som mister sitt nyfødte barn, går gjennom mange ulike følelser. De går fra glede over barnets fødsel til engstelse og bekymring i en kaotisk intensivhverdag, hvor livet oppleves uvirkelig, og hvor alvoret i situasjonen er vanskelig å forstå. De har behov for støtte og forståelse fra sykepleierne, de trenger mulighet til å være til stede for barnet og oppnå tilknytning til barnet, være foreldre og skape minner. Funnene tyder på at det er viktig med individuelle tilpasninger og å være lydhør overfor foreldrenes behov, særlig i vanskelige beslutningsprosesser. Studien underbygger betydningen av å iverksette familiesentrert omsorg i intensivavdelinger som behandler kritisk syke nyfødte barn.
Referer til artikkelen
Magnussen T, Tømt C, Larsen M, Sørensen K. Foreldres erfaringer med å miste sitt nyfødte barn under intensivbehandling. Sykepleien Forskning. 2024; 19(94677):e-94677. DOI: 10.4220/Sykepleienf.2024.94677
Introduksjon
Årlig behandles gjennomsnittlig 6000 nyfødte barn på nyfødtavdelinger i Norge (1, 2). Den medisinske utviklingen medfører at mange premature og nyfødte barn med medfødte tilstander og sykdommer tilbys intensivbehandling (1). Det innebærer at sykere barn enn tidligere behandles i spesialisthelsetjenesten, noe som stiller økte krav til helsepersonellets kompetanse (2). Til tross for høyspesialisert behandling kan nyfødte barn dø under intensivbehandling (1).
Det å miste et barn beskrives som noe av det mest smertefulle og traumatiske et menneske kan oppleve (3). Når nyfødte barn dør under intensivbehandling, kan det skje etter en gradvis forverring av barnets tilstand, mens andre ganger kan akutte situasjoner medføre et uventet dødsfall. Foreldrenes sorg kan da innebære sinne, skyld, ensomhetsfølelse, redsel og tomhet (3). Tidligere forskning indikerer at foreldre med nyfødte barn på intensivavdeling kjenner på ensomhet, stress og depresjon samt følelsesmessig distansering i den siste tiden barnet lever (4).
En intensivavdeling med mye personale og et hektisk miljø med avansert teknologi kan virke fremmed og lite innbydende for foreldrene (5). Hjelpeløshet ved ikke å være i stand til å beskytte spedbarnet samt tap av kontroll knyttet til den passive foreldrerollen kan gi foreldrene en følelse av manglende nærhet og tilhørighet til barnet (6). Hvordan foreldre opplever å delta i beslutninger knyttet til avsluttende behandling, ser ut til å påvirke deres sorgprosess og psykologiske velvære i lang tid etter barnets bortgang (7).
I dagens sykepleiepraksis beskrives familiesentrert omsorg (FCC, family-centered care) som en hjørnestein i sykepleie til barn (8, 9). Rammeverket bygger på ti prinsipper som ble utviklet under en konferanse i 1992. Dette initiativet involverte leger og foreldre som hadde hatt sine kritisk syke barn på nyfødtintensivavdelingen. Diskusjonene inkluderte også andre yrkesgrupper, som sykepleiere (10). Kjerneverdier i rammeverket er respekt, verdighet, deltakelse og informasjonsdeling i møte med barn og deres pårørende (9).
Omsorgen for et nyfødt barn på nyfødtavdelingen handler derfor ikke bare om den medisinske behandlingen, men også om støtten og omsorgen for familien som helhet. Hovedelementet i FCC er samarbeidet mellom helsepersonellet og familien. Foreldre og andre familiemedlemmer oppmuntres til å være aktive deltakere i beslutningsprosessen og omsorgen for barnet. For helsepersonell inkluderer FCC dermed å gi informasjon til foreldrene, forklare behandlingsalternativer og respektere deres ønsker og bekymringer (11).
Imidlertid kan foreldreoppgaver som mating, stell og hudkontakt via kenguruomsorg (12) være vanskelig å gjennomføre i nyfødtperioden på grunn av barnets medisinske tilstand. En norsk studie viste at en betydelig kilde til foreldrestress i nyfødtperioden var at foreldrene ikke fikk tilbringe tid alene med barnet (13).
Det innledende litteratursøket vårt tydet på at foreldres erfaringer med å miste sitt nyfødte barn uventet mens det er innlagt på en intensivavdeling, fortsatt er lite studert. Tidligere forskning på feltet omhandlet foreldreerfaringer i forbindelse med dødfødsler, palliativ behandling i nyfødtperioden samt tap av større barn (3, 15–18). Hvis sykepleiere som tar hånd om kritisk syke nyfødte og deres foreldre, får bedre kunnskap og kompetanse, kan det bidra til at fremtidige familier får bedre tilpasset støtte og veiledning.
Hensikten med studien
Hensikten med denne studien var derfor å utforske foreldreerfaringer etter at deres nyfødte barn uventet døde mens de var innlagt på en intensivavdeling. Vi ønsket å besvare følgende forskningsspørsmål:
- Hvilke behov har foreldre som mister sitt nyfødte barn på en intensivavdeling, og hvordan blir disse behovene ivaretatt?
- Hvordan opplever foreldrene relasjonen til sykepleierne i en slik situasjon?
Metode
Design
Denne kvalitative studien hadde et utforskende og beskrivende design. I henhold til Malteruds anbefalinger (18) benyttet vi individuelle intervjuer for å innhente data om sensitive temaer. Studierapporteringen følger sjekklisten «Consolidated criteria for reporting qualiative research» (COREQ) (19) (vedlegg 1).
Rekruttering og utvalg
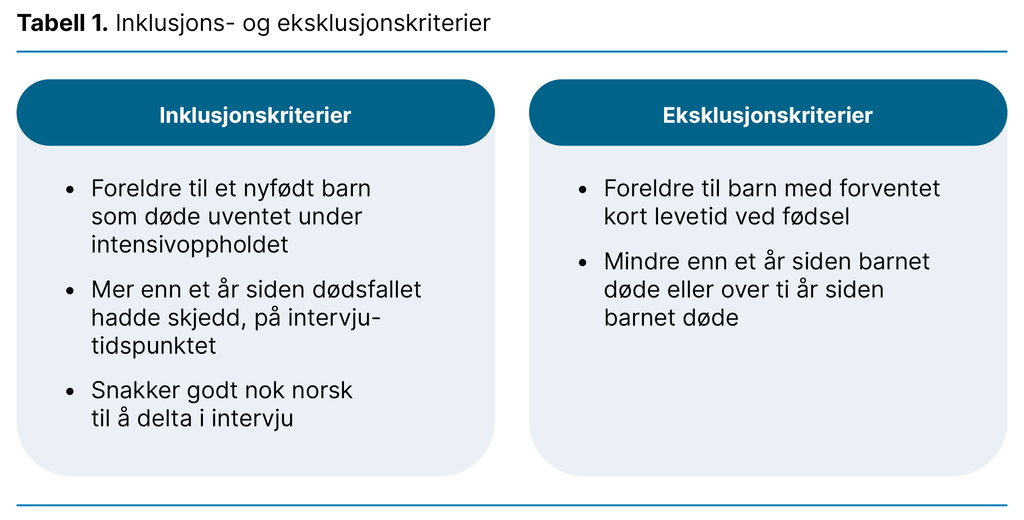
Deltakerne ble rekruttert via Landsforeningen for uventet barnedød (LUB) og Foreningen for hjertesyke barn. Foreningene delte informasjon til medlemmer via sine internettkanaler og i informasjonsskriv (vedlegg 2). De som ønsket å delta, tok kontakt med førsteforfatterne (18). Ingen av forfatterne kjente noen av deltakerne fra da deres barn var innlagt på intensivavdelingen. Tabell 1 viser inklusjons- og eksklusjonskriteriene.
Datasamling
Intervjuene ble gjennomført fra desember 2021 til februar 2022 av førsteforfatterne, som da var masterstudenter. Begge er kvinner og erfarne sykepleiere fra nyfødtintensivavdeling. En stilte spørsmål og var aktiv i samtalen, mens den andre noterte inntrykk og nonverbal kommunikasjon. Intervjuguiden var formulert med utgangspunkt i studiens hensikt, teori og egne erfaringer (vedlegg 3).
Intervjuguiden ble utviklet av førsteforfatterne og testet ut i et pilotintervju som ikke er inkludert i studien. Vi gjorde ikke endringer i intervjuguiden etter dette. Foreldrene fikk stort sett snakke fritt om sine opplevelser, men intervjuguiden sikret at samtalen inkluderte de aktuelle temaene.
Vi forsøkte å etablere en trygg atmosfære ved at deltakerne fikk velge hvor intervjuet skulle finne sted. Fire intervjuer ble gjennomført digitalt via Zoom, to intervjuer i forbindelse med et seminar i regi av LUB, og de resterende fem ble gjennomført hjemme hos deltakerne. Intervjuene varte fra 45 til 150 minutter og ble tatt opp på lydbånd.
Analyse
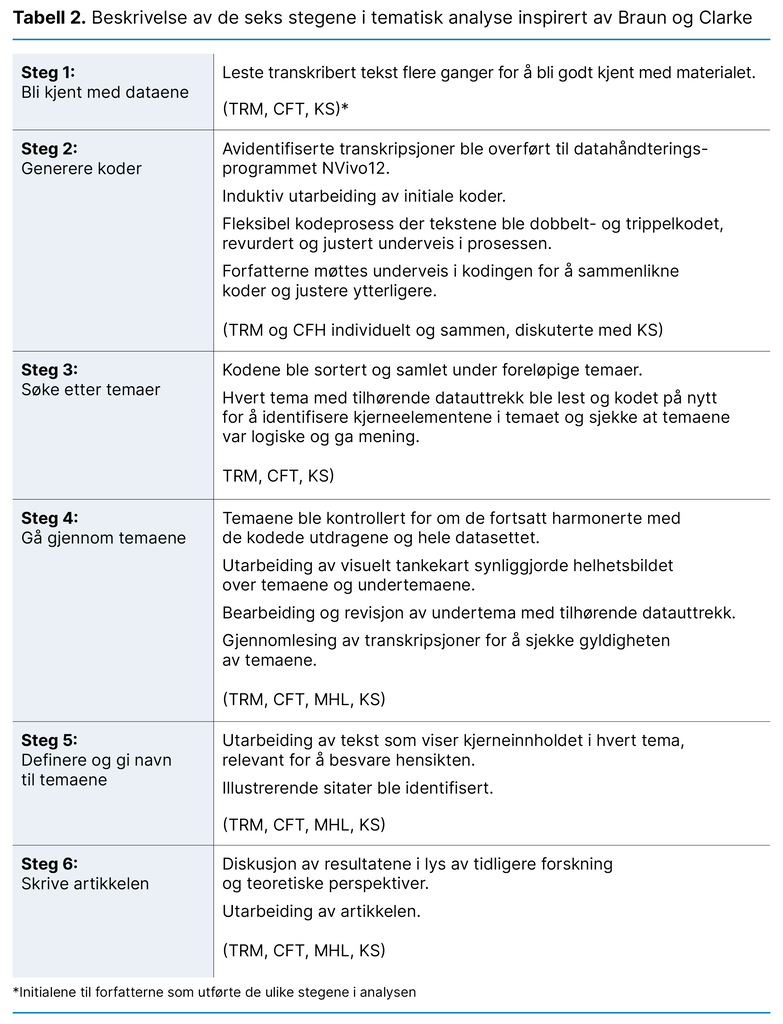
Førsteforfatterne transkriberte intervjuene, noe som utgjorde 73 sider tekst. Den transkriberte teksten ble kodet induktivt og videre analysert ved hjelp av tematisk analyse inspirert av Braun og Clarke (20). Vi analyserte delene av teksten som vi anså som relevant for å besvare hensikten. Vi benyttet databehandlingsprogrammet NVivo 12 som hjelp til å organisere og analysere datamaterialet. Tabell 2 viser analyseprosessen og forfatternes bidrag.
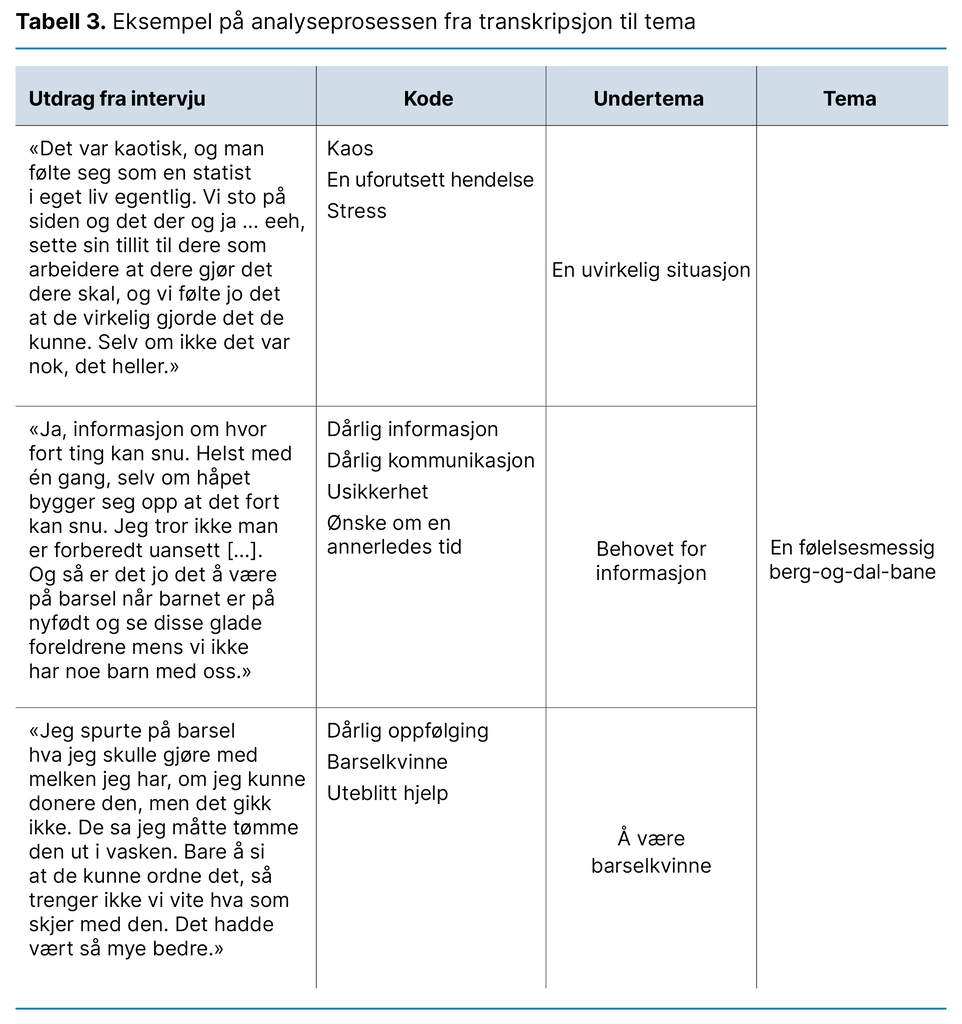
Tabell 3 viser eksempel på analyseprosessen med koding av tekst, definering av undertemaer og endelig tema.
Etiske overveielser
Studien er godkjent av Norsk senter for forskningsdata (NSD), referansenummer 353568, og gjennomført etter forskningsetiske retningslinjer for spesielt sårbare grupper (21). Mulige deltakere fikk muntlig og skriftlig informasjon om studien og ble orientert om at det var frivillig å delta. Alle foreldrene som tok kontakt, ønsket å delta i studien, og ingen trakk seg på noe tidspunkt. Alle deltakerne ga skriftlig samtykke før intervjuet og ble informert på nytt om at de kunne trekke seg både under og etter intervjuet.
Vi valgte individuelle intervjuer siden det ofte er vanskelig å snakke om opplevelsen av å miste sitt nyfødte barn. Foreldrene ble spurt om å fortelle om tiden rundt barnets død, noe som kunne vekke vonde minner og utgjøre en psykisk belastning. Siden deltakerne var rekruttert via Landsforeningen for uventet barnedød og Foreningen for hjertesyke barn, kunne de få tilbud om videre oppfølging via disse foreningene.
Deltakerne uttrykte et sterkt ønske om å dele sine opplevelser, og opplevde intervjusituasjonen som god. Alt datamaterialet ble avidentifisert og behandlet konfidensielt i henhold til rutiner ved Lovisenberg diakonale høgskole, som var dataansvarlig institusjon.
Resultater
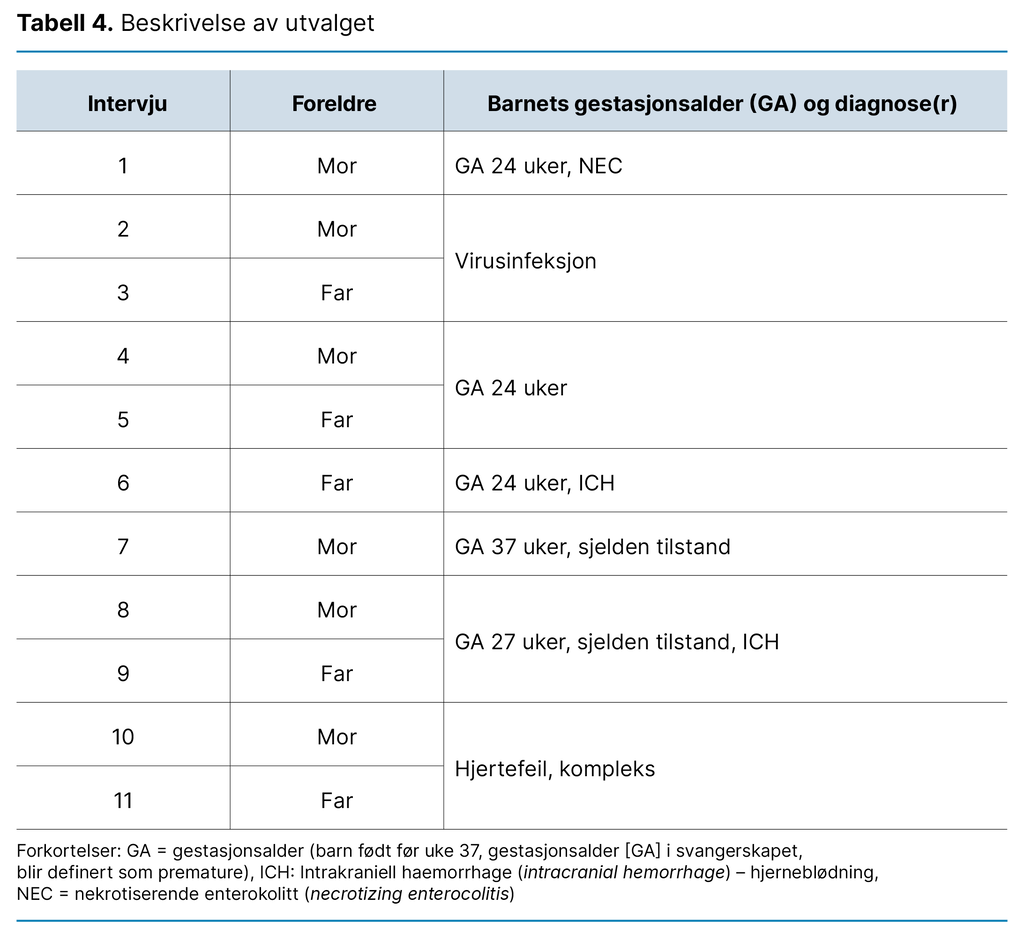
Utvalget besto av elleve foreldre som representerte sju barn. Foreldrene var i alderen 24–40 år. På intervjutidspunktet var det ett til fem år siden de hadde mistet barnet sitt. Barna var innlagt på intensivavdeling fra to dager til sju uker. Tre familier var innlagt på sykehuset under koronapandemien. I tre av intervjuene ble mor og far intervjuet sammen. For ytterligere karakteristikk av utvalget se tabell 4.
Vi identifiserte tre hovedtemaer som oppsummerer foreldrenes erfaringer fra intensivavdelingen da deres nyfødte barn døde: «En følelsesmessig berg-og-dal-bane», «Betydningen av relasjonen mellom barn, foreldre og sykepleiere» og «Foreldres deltakelse i avslutningen».
Resultatene belyses ved hjelp av sitater fra intervjuene.
En følelsesmessig berg-og-dal-bane
Foreldrene fortalte hvordan de opplevde hele situasjonen som uvirkelig, og at det var vanskelig å forstå alvoret. Fra å være gravide og glede seg til å bli foreldre ble de kastet ut i en ukjent verden preget av kaos og fortvilelse:
«Det ble trykket på en alarmknapp, og plutselig var ti stykker inne på rommet, som skulle sette lungemodning, magnesium og riehemmende. Samtidig som helikopter ble bestilt, og jeg var der helt alene for jeg skulle jo bare på en sjekk» (mor 4).
Noen beskrev hvordan håpet svingte i takt med positiv informasjon i det ene øyeblikket og en plutselig kritisk utvikling i barnets tilstand i det neste. En hjerneblødning hos det premature barnet eller komplikasjoner under kirurgi var eksempler på hendelser som brått kunne snu håpet om en lykkelig fremtid til fortvilelse.
Andre fortalte at de savnet konkrete samtaler om hvor kritisk det faktisk var for barnet, slik at de kunne forberede seg på hvor fort tilstanden kunne endres for et alvorlig sykt barn:
«Skulle ønske vi hadde fått mer informasjon om hva vi kunne vente oss. Og heller kanskje litt mer pessimisme eller realisme om hvor fort ting kan snu» (far 6).
Denne faren uttrykte at helsepersonell hadde en «dette ordner seg-holdning», og at informasjonen var for positiv. Andre mente at det var viktig med positiv informasjon som ga håp:
«Jeg fikk en heads up av en barnelege [om] hvor omfattende dette ville bli, for det var kritisk, men også̊ en optimisme i det hele. Det å vite at de hadde trua selv om det var kritisk, var fint» (mor 1).
Foreldrene poengterte betydningen av konkret informasjon som ga forutsigbarhet, også når innholdet i informasjonen var negativt.
Flere mødre hadde savnet å bli sett som barselkvinne. De fortalte om en kropp som bar preg av å ha båret frem og født et barn, selv om de ikke hadde et barn å holde i armene:
«Jeg var en barselkvinne uten barnet mitt, og kroppen hadde vært gjennom noe vanvittig. Jeg forsvant liksom som en barselkvinne fordi jeg hadde mistet barnet mitt» (mor 2).
Mødrene hadde ønsket mer informasjon om hvor og hvordan de kunne pumpe seg for melk mens barnet levde, og om hvordan de kunne stoppe melkeproduksjonen da barnet døde. Noen fortalte om utfordringer etter keisersnitt og beskrev mangelfull informasjon om hvordan de skulle observere såret. De beskrev en følelse av å være tilsidesatt som barselkvinne og glemt av helsepersonellet, spesielt etter barnets død.
Betydningen av relasjonen mellom barn, foreldre og sykepleiere
Foreldrene beskrev hvordan sykepleierne bidro til å skape en tilknytning til barnet ved at foreldrene ble inkludert i stell og bleieskift, eller vist hvordan de kunne berøre barnets hode og hender. De små tingene var viktige og bidro til at de opplevde å være foreldre blant ledninger og maskiner:
«Et av de fineste minnene er takket være en sykepleier. Hun la til rette for at vi kunne være foreldre, og hentet litt morsmelk som han kunne få smake – etter [at] det var bestemt at han skulle dø. Det digget han» (mor 1).
Flere beskrev at de hadde savnet mer kroppskontakt med barnet. I ettertid var opplevelsen av å ha holdt barnet svært viktig, selv når det ble styr med ledninger og barnet ble ustabilt. Foreldrene beskrev blikkontakt og berøring som svært betydningsfullt for tilknytningen til barnet.
Kontinuitet blant sykepleierne gjorde at foreldrene kunne kjenne på trygghetsfølelsen når kjente sykepleiere passet barnet. De uttrykte også at kjente sykepleiere oppfattet endringer hos barnet tidligere og forsto bedre hvilke behov barnet hadde. Dette var viktig for at foreldrene skulle tørre å overlate barnet til sykepleierne. Flere foreldre uttrykte takknemlighet. En sa følgende: «Sykepleierne har et spesielt sted i hjertene våre. De gjorde oppholdet så godt som mulig» (mor 8).
Noen foreldre fortalte hvor fint det hadde vært at andre i familien, som besteforeldre, tanter og onkler, også hadde sett det syke barnet. Til tross for koronapandemi fikk noen familier tilbud om å samles, for eksempel under dåp:
«Ja, vi hadde nøddåp dagen før han døde, og da fikk vi lov å ha besøk av far sin mamma og pappa og min mamma og far sin søster. Så alle var med under den dåpen og hadde munnbind. Så heldigvis fikk vi liksom hatt en liten sånn seremoni» (mor 2).
Andre familier hadde blitt møtt med strengere restriksjoner, slik som en far som ikke fikk være sammen med barnet i det hele tatt. Moren til det samme barnet beskrev en stor sorg over at de ikke hadde fått vært sammen som familie.
Enkelte foreldre hadde ikke blitt møtt og ivaretatt slik de trengte under oppholdet:
«Da vi kom til sykehuset, ble vi ikke møtt. De sa i telefonen at de hadde en sykepleier klar til oss, men det hadde de ikke» (mor 1).
De følte seg overlatt til seg selv og sjokket over å ha fått et kritisk sykt barn. De beskrev også episoder der sykepleiere hadde kaffepause og snakket om sitt privatliv rett ved siden av det kritisk syke barnet. Dette skapte støy som hindret foreldrene i å få ro med barnet og gjorde dem usikre på om de kunne stole på sykepleierne.
Mange foreldre fortalte om hvor viktig det var med minner. Det kunne være konkrete handlinger og/eller ulike typer fysiske gjenstander de fikk med seg hjem:
«De ga oss minnebøker og gipsavstøpninger. Det trengte vi. Jeg tror man trenger fysiske ting» (mor 2).
Foreldrene fortalte også om betydningen av at sykepleierne feiret alle milepæler i livet til den nyfødte babyen, og at de fikk diplomer for hver begivenhet. Foreldre som manglet fysiske minner, beskrev dette som ekstra sårt:
«Toppen av kransekaka var at de lagde jo sånne minnebøker. Jeg vet ikke om de rota bort vår eller om vi aldri fikk en, men ingen fant den. Den hadde vært fin å ha nå» (mor 10).
Foreldres deltakelse i avslutningen
Foreldrene fortalte om betydningen av å ha sett med egne øyne hvordan barnet ble dårligere. Det ga en viss tid til å forberede seg på og akseptere barnets død. Foreldrene beskrev at det var viktig med støtte og tilrettelegging fra sykepleierne i denne perioden:
«Han døde mellom oss, og selv om vi bare lå på den sovesofaen og ventet på at hjertet skulle slutte å slå, så var det fint òg. Det skulle være oss tre! Det var sånn det startet, og det føltes rett at det var sånn det skulle ende. Det var fint at vi fikk ta alt i vårt tempo» (far 6).
Andre foreldre fikk ikke forberedt seg på barnets død. Et barn døde uventet under operasjon, mens enkelte beskrev at det tok svært kort tid fra beslutningen ble tatt, til behandlingen ble avsluttet:
«Fra det ble bestemt at nå var det over og vi skulle kople fra respiratoren, var det litt stram timeplan, så vi rakk liksom ikke henge helt med» (mor 7).
Foreldre som ikke var til stede da barnet døde, sa at de hadde ønsket å få konkret informasjon med én gang, og ikke først etter seks måneder under gjennomgangen av obduksjonsrapporten:
«Jeg skulle ønske de hadde sagt hvor lenge de holdt på med livreddende behandling, og at de holdt på med hjertekompresjoner i et kvarter. At de faktisk ga ham en sjanse» (mor 1).
Beslutningsprosessen rundt avslutning av behandling ble oppfattet ulikt. Noen fedre fortalte at det var viktig å bli involvert i beslutningen om å avslutte behandlingen, men at bekreftelse fra helsepersonell var essensielt i denne prosessen:
«Vi var veldig delaktige i beslutningen om å avslutte. Det var vårt valg. Men det som var så fint, var at han som tok oss imot, kom og sa han mente vi gjorde det rette, og det er betryggende for da har vi ikke gjort noe feil» (far 6).
Andre foreldre hadde ikke blitt involvert i noen beslutninger, men måtte bare forholde seg til det som var bestemt. Det føltes derfor som at deres mening ikke hadde betydning. En mor mente at dette hadde hatt en negativ innvirkning på hennes sorgprosess. I kontrast følte enkelte foreldre seg for delaktige i avgjørelsen om å avslutte behandlingen. De fikk valg de ikke var i stand til å ta, som for eksempel å bestemme tidspunktet for selve avslutningen. De mente helsepersonellet burde legge rammene for avslutningen:
«Vi var altfor deltakende. Det var liksom sånn: ‘Når passer det i kalenderen at dattera di skal dø?’» (mor 7).
Foreldrene beskrev ulike erfaringer fra selve avslutningen. Enkelte foreldrepar hadde forskjellige behov, der den ene hadde ønsket å se barnet mer, mens den andre ikke hadde dette behovet. Flere foreldre fikk tilbud om å være med på å stelle og ta bilder. Noen fikk et eget rom under avslutningen. Her kunne også søsken og besteforeldre komme og gå som de ønsket, og få mest mulig tid sammen, både før og etter barnets død:
«Vi holdt ham når han døde. Før han døde, så fikk far holde litt – og så døde han i mine armer, og da tok de liksom av den – maskinen. Det, ja da kjente jeg litt på den der – jeg har aldri sett et dødt menneske på ordentlig før, bare på film» (mor 8).
Diskusjon
Hovedfunnene i studien viser hvordan følelsene til foreldrene svingte mellom håp og fortvilelse mens det nyfødte barnet var under intensivbehandling. De mange små tingene som bidro til at de følte seg som foreldre, som å delta i stell, oppleve kropps- og blikkontakt eller gi noen dråper morsmelk, fikk stor betydning i ettertid. Totalopplevelsen ble imidlertid preget av både positive og negative hendelser under forløpet. Informasjonsflyt og deltakelse i beslutningen om å avslutte behandlingen ser ut til å være to viktige områder for totalopplevelsen.
Konkret informasjon kan bidra til en følelse av kontroll i en kaotisk situasjon
Våre funn samsvarer med funn i andre studier og viser at foreldre til premature og uventet kritisk syke barn har et stort behov for informasjon, støtte og omsorg, men ulik opplevelse av hvordan dette blir ivaretatt (8).
Studien vår viste at fortløpende og konkret informasjon om barnets tilstand kunne bidra til en opplevelse av kontroll i en kaotisk situasjon. Daglige oppdateringer med mulighet for å stille spørsmål samt det å kunne forholde seg til et lite, pasientansvarlig team som kjente barnet godt, bidro til økt trygghet og en positiv opplevelse av å være deltakende i barnets behandling. Dette funnet er i tråd med prinsippene i familieintegrert omsorg (FICare, family integrated care), som er en forlenget modell av familiesentrert omsorg (FCC), spesielt rettet mot nyfødtintensiv (22).
Sykepleiere skal gi støtte og veiledning til foreldre om hvordan de kan ivareta barnet på best mulig måte, slik at de blir trygge omsorgspersoner. Målet er å forbedre og øke foreldrenes deltakelse og partnerskap i barnets daglige pleierutiner. Tidligere studier har vist at foreldre vurderer sykepleiere som gjentar informasjon og gir mulighet til å stille spørsmål uten å bruke avansert fagterminologi, som gode sykepleiere (17, 23).
Imidlertid fant vi også at enkelte foreldre opplevde at de fikk motstridende eller utydelig informasjon om hvor sykt barnet var, og at de derfor ikke var forberedt på at barnet kunne dø. Det kunne gjøre dem usikre på både tidligere informasjon og selve behandlingen av barnet. Tidligere studier har også vist at ærlig og tydelig informasjon er en viktig faktor for at foreldre skal forstå totalsituasjonen og barnets tilstand (14, 16).
Kommunikasjonen påvirker opplevd deltagelse i omsorg og beslutninger
Innen FCC regnes informasjonsdeling og foreldrenes delaktighet i barnets behandling som en sentral del av omsorgen overfor foreldrene med kritisk syke nyfødte (3, 8, 9). Forskning på pårørende til voksne intensivpasienter i Norge viser at de har liknende erfaringer som foreldrene i vår studie. Disse pårørende ønsket å bidra til at pasientene ble tryggere under intensivoppholdet, og de opplevde at innsatsen deres var en viktig ressurs. En rolig atmosfære, tillit til helsepersonellet og skjermet nærvær med pasientene ga mulighet for en aktiv rolle for de pårørende, der de kunne støtte og gi omsorg til sine kjære (24).
Funnene våre tyder på at sykepleiere har en viktig funksjon i å skape en god relasjon mellom foreldre og det kritisk syke nyfødte barnet. Foreldre som følte seg involvert i behandlingen og omsorgen av barnet, opplevde en positiv foreldre–barn-tilknytning, noe som er viktig kunnskap for sykepleiere som vil jobbe i tråd med FCC. Tidligere forskning har vist at det blir høyt verdsatt å få tid sammen med det nyfødte barnet, og nærhet og støtte fra helsepersonellet styrker foreldrerollen (3, 14).
Tilknytning beskrives som viktig i tiden etter barnets død og vil påvirke helsen og sorgreaksjonen til foreldrene (16). Imidlertid viste også våre funn at enkelte foreldre ikke følte seg like godt ivaretatt av sykepleiere og leger. De beskrev hvordan én dårlig hendelse eller mangelfull kommunikasjon kunne prege hele opplevelsen av intensivoppholdet negativt. Dette funnet har paralleller til funnene fra en norsk doktorgradsstudie som kartla erfaringene til voksne intensivpasienters pårørende (25, 26).
Resultatet viste at selv om de pårørende var tilfreds med respekten og omtanken leger og sykepleiere viste overfor pasientene, var de ikke fornøyd med kommunikasjonen mellom dem selv og spesielt legene. Legene ga informasjon, men de snakket ofte for vanskelig, og pårørende etterlyste mer tilbakemelding om pasientens tilstand samt enklere språkføring. En nederlandsk studie fant at når foreldre opplevde kommunikasjonsproblemer om døden og konflikter med helsepersonell, var det særlig negativt for totalopplevelsen (23).
Relasjonen mellom foreldre og helsepersonell kan ofte endre seg gjennom intensivoppholdet. I starten er helsepersonell gjerne den dominerende parten, før de sammen blir et team. I den siste fasen der barnet dør, trekker helsepersonellet seg gradvis ut av relasjonen (23). I vår studie beskriver foreldrene møter med helsepersonell i ulike faser av intensivoppholdet. I tilfellene der barnet brått ble kritisk sykt og døde, var det kanskje i en for tidlig fase til at relasjonen hadde utviklet seg til at foreldrene og helsepersonellet var blitt et godt team.
Å sikre minner og forberede foreldre på avslutning er viktige sykepleieroppgaver
I likhet med andre studier (6, 14) viser studien vår at materielle minner som bilder, fotavtrykk eller annet kan være med på å skape et bånd mellom foreldrene og barnet, og som senere blir et verdifullt minne. Foreldrene i vår studie som ikke hadde fått materielle minner og eller nok tid med barnet sitt, understreket hvor viktig det er at sykepleierne sikrer at foreldene får med seg slike minner og møter foreldrenes behov. De opplevde en ekstra sorg, hjelpeløshet, psykiske belastninger og bitterhet overfor helsepersonellet i etterkant.
Disse funnene er i tråd med en mixed methods-studie (27), som viser at foreldre som ikke fikk tatt farvel med barnet sitt, opplevde langvarig sorg og depresjon. Det påvirket arbeidsevnen og funksjonsevnen i dagliglivet negativt. Slike negative foreldrereaksjoner samsvarer også med funn i en kanadisk studie, hvor fedre som ikke fikk se barnet sitt i løpet av intensivoppholdet, følte på hjelpeløshet, sinne og utestengelse (28). Disse fedrene følte seg fratatt verdifull tid og minner som de aldri ville få tilbake.
Funnene viste hvordan det påvirket foreldrene å ha tid til å forberede seg på at barnet skulle dø. Foreldrene til barna som gjennomgikk en gradvis forverring, fikk bedre tid til å forberede seg på et dårlig utfall. De virket bedre rustet til å delta i beslutninger om å avslutte behandlingen. Foreldre til barn med mer akutte forløp hadde dårligere erfaringer med deltakelse og sørget også over dette etter barnets bortgang. Våre funn er i tråd med hva litteraturen sier om viktigheten av foreldreinvolvering, også i slike vanskelige og tøffe beslutninger (29).
Beslutninger om å avslutte behandling for barn på en nyfødtavdeling er uansett svært komplekse og følelsesmessig utfordrende (30), noe foreldrene i våre intervjuer understreket. Å oppmuntre foreldrene til å involveres i beslutningsprosessen kan ha betydning for sorgprosessen også på lengre sikt (7, 17, 31).
Samtidig viser våre funn at det er svært individuelt hvor mye foreldrene vil involveres, og hvilke beslutninger de synes det er for tøft å ta. Ved at den behandlingsansvarlige legen tydelig tar den endelige avgjørelsen, kan foreldrene fokusere på å være sammen med barnet sitt i de avgjørende øyeblikkene og starte sorgprosessen (32). Det kan ha negativ innvirkning på foreldrenes mentale helse dersom de føler seg ansvarlig for å ta avgjørelser om å avslutte behandlingen (33).
Styrker og begrensninger
Det er en styrke ved studien at både mødre og fedre deltok, da liknende studier ofte kun har inkludert mødre. Spredningen i deltakernes demografi, alder og tid siden barnets bortgang bidro til rike variasjoner og distinksjoner i foreldrenes erfaringer. Det er også en styrke at foreldrenes erfaringer representerer mange nyfødtavdelinger fra ulike deler av Norge.
Det kan også være en styrke at alle forfatterne har erfaring som sykepleiere til barn på intensivavdeling, og at de to førsteforfatterne gjennomførte intervjuene sammen. Det kan argumenteres for at utvalgsstørrelsen vår er noe begrenset. Samtidig hadde vi en smal hensikt, det vil si at vi ønsket å oppnå en dypere forståelse av et svært spesifikt fenomen. En smal hensikt betyr ifølge Malterud og medarbeidere at man ikke trenger så mange deltakere som ved en bredere tilnærming til et fenomen (18, 34).
Malterud understreker i tillegg at hvis deltakerne har kompetanse på feltet og rike erfaringer de ønsker å dele, vil også en begrenset utvalgsstørrelse bety god informasjonsstyrke, noe som var svært relevant for vår studie.
Studiens begrensninger kan være at inkluderingsmetoden ved å benytte interesseorganisasjoner kan ha ført til et utvalg av deltakere som har kommet lenger i sin sorgprosess enn foreldre som ikke har tilknytning til en interesseorganisasjon. Det kan også tolkes som en styrke ved studien at vi benyttet et strategisk utvalg. Det kan ha bidratt til å generere rikere og mer detaljerte data, noe som er viktig i kvalitativ forskning der dybde og forståelse er et mål (18).
Det kan likevel ha vært erfaringer og nyanser vi ikke klarte å identifisere. Forforståelsen kan ha farget resultatene. Imidlertid sikrer det studiens troverdighet at vi har beskrevet metode og utvalg nøye samt inkludert rike beskrivelser av kontekst og resultater med deltakersitater (15).
Konklusjon
Foreldre som mister sitt nyfødte barn under intensivbehandling, gjennomgår et spekter av følelser, fra glede over barnets fødsel til engstelse og bekymring i en kaotisk intensivhverdag. Livet oppleves som uvirkelig, og alvoret i situasjonen er vanskelig å forstå. Foreldrene har behov for støtte og forståelse fra sykepleierne. For å få tilknytning til barnet må de ha utstrakt mulighet for å kunne være til stede – å være foreldre og skape minner.
Funnene tyder på at det er viktig med individuelle tilpasninger til og lydhørhet overfor foreldrenes behov, særlig i vanskelige beslutningsprosesser. Studien underbygger betydningen av å ta i bruk familiesentrert omsorg på alle intensivavdelinger som behandler nyfødte barn.
Det ser ut til å være nødvendig med ytterligere forskning på foreldres rolle i beslutningsprosessen ved mulig avslutning av medisinsk behandling hos kritisk syke nyfødte. Det samme gjelder for oppfølging av foreldre i etterkant av et slikt dødsfall.
Therese Rohde Magnussen og Christina Fiala Tømt har delt førsteforfatterskap. Forfatterne oppgir ingen interessekonflikter.
Åpen tilgang CC BY 4.0
Hva studien tilfører av ny kunnskap
























0 Kommentarer