– Det er stort behov for kompetanse innen palliasjon
– Videreutdanning innen palliativ omsorg vies lite oppmerksomhet. Kan det gjenspeile den generelle utfordringen innen fagfeltet i Norge hvor oppmerksomheten rundt kreft har hatt en dominerende plass? spør universitetslektoren.
Jeg står på medisinrommet og trekker opp morfin til en pasient med kols som sliter med å få nok luft. Det kommer en kreftsykepleier inn og sier hun må få dobbeltsignatur i all hast. Hennes pasient, som har lungekreft, har store problemer med å puste. Jeg sier at jeg holder på med det samme og at også jeg trenger å få legemiddelet signert. Hun ser på meg og sier: «Men min pasient har kreft!». Jeg hjelper henne slik at hun får gitt sin pasient det han trenger mens min pasient må vente på sin lindring.
Så å si alle pasienter med kols, lungekreft og hjerte- og karsykdommer har pustebesvær i livets sluttfase. Men kolspasienten måtte vike. Så jeg spør jeg meg selv – hvorfor ble det slik? Jeg har ansvar for videreutdanninger på Nord universitet hvor palliasjon dekker både kreftpasienter og pasienter med andre progredierende sykdommer som blant annet ALS, MS, hjertesvikt, demens, kols og barn. Jeg har mange års erfaring og kunnskap om palliasjon, likevel trer jeg til side.
Videreutdanning i palliativ omsorg er fraværende
I høst kom stortingsmelding 24 (2019–2020): «Lindrende behandling og omsorg – Vi skal alle dø en dag. Men alle andre dager skal vi leve». Når jeg leser stortingsmeldingen undres jeg på hvorfor bare kreftsykepleie som faggruppe løftes frem og der videreutdanning i palliativ omsorg er bortimot fraværende.
Kan det virkelig være slik at de som har ansvaret for å utforme stortingsmeldingen ikke kjenner til de ulike videreutdanningene som finnes? Eller er det slik at våre utdanninger ikke betraktes som gode nok? Eller kan dette manglende interessen våre videreutdanninger innen palliativ omsorg får, speile noe av den generelle utfordringen innen fagfeltet i Norge hvor oppmerksomheten rundt kreft har hatt en dominerende plass.
Dette gjenspeiler seg i alt fra Nasjonalt handlingsprogram for palliasjon i kreftomsorgen til NOU 2017:16 «På liv og død – Palliasjon til alvorlig syke og døende». Er dette føringer som gjør at jeg opplever at min pasient med kols må vike? Ville jeg gjort det samme om også min pasient slet med å puste på grunn av kreft?
Kontakter kreftsykepleiere for hjelp
På videreutdanningen i palliasjon, som drives av Nord universitet brukes, fortellinger fra virkeligheten, hvor fortellingene tilhører studentene. Det som har forundret meg er at når fortellingene handler om kreft, så kommer det ofte frem at de kontaktet kreftsykepleier for hjelp. Mens når de står å «bagger» et lite døende barn på intensiv avdeling med inkurabel lungesykdom, i håp om å holde barnet i livet til begge foreldrene er til stede, da står de stødige som fjell.
Er det de samme føringene som gjør seg gjeldende her? Studenten som skrev om denne historien var aldri inne på tanken at hun trengte en kreftsykepleier. Hennes kunnskap om å lindre hadde hun fra videreutdanning i palliasjon og lang erfaring.
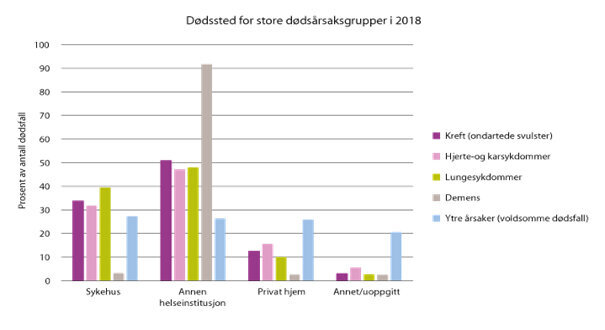
Demens er en den sykdommen med høyest dødelighet (fig. 1). Hjertesykdom, lungesykdom og kreft er ganske så likestilt. Hvorfor er det da mindre viktig å satse på videreutdanning i palliativ omsorg og lindring?
Ikke nok med kreftsykepleierens kunnskap
Palliasjon til inkurabel kreftsykdom er ofte lettere å identifisere. Det er kriterier med hensyn til blant annet ECOG status som kan fortelle oss om når nedoverbakken begynner, og man kan da planlegge en samtale om videre plan med både pasient og pårørende. Dette kan handle om at det, i det norske fagmiljøet, så langt, har mye av tyngden vært lagt på kreft.
Et eksempel på det er jo «Nasjonalt handlingsprogram for palliasjon i kreftomsorgen». Slik er det ikke med andre inkurable sykdommer som ALS, MS, barn, demens, psykisk utviklingshemming, lungesykdom og hjertesvikt. Her kommer det mer snikende, og det kan være vanskelig å vite når man skal begynne å snakke om palliasjon. Det eneste som er nokså sikkert, er at det er behov for sykepleieren som har videreutdanning i palliativ omsorg. Det er ikke nok å «kun» ha kreftsykepleierens kunnskapsgrunnlag her.
Behov for kompetanse
Behovet for kompetanse innen palliasjon er stort, noe stortingsmeldingen er tydelig på. Her mener jeg vi trenger mer og annen kompetanse enn den som er knyttet opp mot kreft.
Flere kommuner har palliative team og ulike profesjoner som arbeider for å gjøre hverdagen til den palliative pasienten med kreft så bra som mulig. Et slik tilbud får ikke en pasient med kols, hjertesvikt, Parkinson, MS eller demens. Det betyr ikke at de ikke får hjelp, men hjelpen de mottar når sykdommen er kommet i palliativ fase kan være av ulik karakter.
Som grafen ovenfor viser, dør pasienter med demens sjelden hjemme. Det er det nok naturlige forklaringer på. Men hvordan er den palliative omsorgen i avdelingen de bor på? Som tidligere leder på en demensavdeling ga vi lindring til den palliative pasienten både i form av medikamenter, nærvær og berøring. Men vi brukte ikke kreftsykepleier, eller rettere sagt, vårt behov var en sykepleier med bred bakgrunn fra palliasjon. Det er flere som dør av andre sykdommer enn kreft.
Et annet behov enn kreftkompetanse
Det var ingen kreftsykepleier til stede da min mor døde etter langt sykeleie. Hun hadde Parkinson, og hun visste hun kom til å dø av sykdommen. Det tok henne 12 år. Det var ingen kreftsykepleier til stede under det 12 år lange sykeleie. Derimot var det flere gode erfarne sykepleier som hadde lang erfaring med å ivareta fysiske, sosiale, psykologiske og åndelige behov som er dimensjoner som er livsnødvendige i den palliative omsorgen. De tilrettela for sosial omgang. De støttet hennes samboer, og de anerkjente hennes tanker og håp om fremtiden så lenge hun klarte å formidle den. De oppnådde god relasjon til henne slik at de kunne hjelpe henne når hun ikke lenger kunne redegjøre for sine behov.
Det var et annet behov enn behovet for kreftkompetanse da et barn i nær familie døde halvannet år gammel. Han ble født med trisomifeil. Sykepleierne som fulgte ham opp, ble så involvert i ham og familien at de reiste nesten 80 mil for å være til stede i begravelsen. Det er dedikerte, omsorgsfulle sykepleiere som forstår viktigheten av god palliativ omsorg og lindring til pasient og pårørende.
Hensikten min er å løfte frem og framsnakke dem med en videreutdanning innen palliativ omsorg og ikke å snakke ned en annen kollegagruppe som absolutt har sin berettigelse. Sykepleiere med videreutdanning i palliativ omsorg er ikke istedenfor, men i tillegg til. Sammen kan vi utrette så uendelig mye mer. Skal vi lykkes med å nå de helsepolitiske målene som stilles og kunne yte en tjeneste som trengs for pasienter uavhengig av diagnose, må vi løfte frem og verdsette hverandres kompetanse.


























0 Kommentarer