Tåler å være fysisk aktive
Sykepleiere kan hjelpe pasienter med revmatisk sykdom til økt fysisk aktivitet.
«Jeg kan jo spille bowling med barnebarna mine!» Utsagnet stammer fra en eldre kvinne med vonde knær, rygg og armer. Hun oppdaget at når hun holdt bowlingkula med begge hender og huket seg litt ned med rak rygg så kunne hun også få kula av gårde!
Ved å ha en mulighetsorientert holdning og vilje til dialog med pasienten om muligheter og hindringer kan sykepleiere bidra til økt fysisk aktivitet hos pasienter. En slik holdning er viktig uansett hvilken pasientgruppe man jobber med.
Vi er en tverrfaglig gruppe som består av en sykepleier, fysioterapeut og en ergoterapeut, ved enheten for revmatologisk rehabilitering, Diakonhjemmet sykehus. Fra vinteren 2006 og frem til og desember 2007 prøvde vi ut ulike aktiviteter sammen med pasientene, for eksempel orientering, turgåing, salsa, linedans, padling, bowling, natursti og bordtennis. Erfaringer fra prosjektet har gitt pasienter gode mestringsopplevelser. Det har oppstått en arena for utprøving, lek, vennskapelig konkurranse og latter. Det har bidratt til ideer og inspirasjon. Noen av pasientene har fått sjansen til å gjøre ting de ikke trodde var mulig. Sykepleierne på enheten har gjennom dette prosjektet blitt inspirert til å fokusere ytterligere på fysisk aktivitet og til å tenke muligheter sammen med pasientene. Erfaringene fra aktivitetene har vært et godt utgangspunkt for samtaler om å bruke kroppen; om muligheter og begrensninger.
Bakgrunn
Fagutviklingsprosjektet hadde sitt utspring på revmatologisk rehabiliteringsenhet, Diakonhjemmet sykehus. Enheten ble åpnet i 2000 og er en del av Nasjonalt revmatologisk rehabiliterings- og kompetansesenter, NRRK. Enheten har landsdekkende funksjon og mottar pasienter med ulike inflammatoriske revmatiske sykdommer og sammensatte problemstillinger til tverrfaglig rehabilitering. I løpet av de fem første årene erfarte vi at mange av pasientene hadde få og dårlige erfaringer med fysisk aktivitet. Vi ønsket å arbeide målrettet mot å fokusere mer på fysisk aktivitet ved vår enhet. Dette er også i tråd med politiske føringer (1,2). Vi bestemte oss for å teste ut et spekter av ulike aktiviteter og tilegne oss kunnskap om hvordan disse aktivitetene kunne tilpasses pasienter med revmatiske sykdommer. Målet var å legge til rette for gode erfaringer med å bruke kroppen, kanskje bryte noen grenser og ikke minst, å ha det moro!
Vi forstår begrepet tilpasset fysisk aktivitet som tiltak som fremmer aktiv, sunn livsstil ved å revurdere psykiske barrierer og motoriske begrensninger ved modifisering, justering eller tillemping i overensstemmelse med individet og omgivelsene (3).
Revmatisme
Revmatoid artritt, RA, er en sykdom som karakteriseres av kronisk inflammasjon i ledd og som etter hvert fører til leddødeleggelse (5). Inntil for noen år siden har anbefalte treningsformer for personer med revmatisk sykdom vært preget av forsiktighetstankegang. Forskning viser at det store flertallet av pasienter med RA ikke forverrer sin sykdom med økt fysisk aktivitet (6,7,8). Personer med velregulert RA kan stort sett følge treningsanbefalinger som gjelder normalbefolkningen (5,9), men man bør starte trening forsiktig og med mindre belastning enn hos friske.
Metode
Vi prøvde ut 18 forskjellige aktiviteter og så på mulighetene for å tilpasse dem til personer med forskjellige revmatiske sykdommer og funksjonsnivå. Selve aktiviteten varte i cirka en time hver andre uke. Pasientene og personalet fylte ut et spørreskjema etter endt aktivitet. 116 pasienter svarte. Spørreskjemaet prosjektgruppa fylte ut fokuserte på tilrettelegging og gjennomføring. Sykepleier på kveldsvakt noterte eventuelle spontane reaksjoner eller andre «bivirkninger» som for eksempel smerte i etterkant. De fleste aktivitetene ble prøvd ut flere ganger. Pasientene som deltok hadde ulikt funksjonsnivå. I forkant av hver aktivitet diskuterte sykepleier og de andre i prosjektgruppa sammen med pasientene, behovet for individuelle tilpasninger.
Pasientenes vurderinger
84 prosent opplevde aktivitetene som meningsfulle eller veldig meningsfulle (figur 1) og 78 prosent synes aktivitetene var passe vanskelige. 95 prosent svarte at aktiviteten var tilrettelagt slik at de kunne delta.
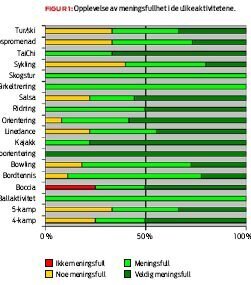
Stort sett har pasientene opplevd det positivt å gjøre aktivitetene. Det ser også ut til at de har opplevd å mestre aktivitetene bra til tross for at en del har betydelig nedsatt fysisk funksjon. En ung kvinne som var sterkt preget av aktiv artrittsykdom og kortisonbehandling, fikk prøve seg på sjøen i en stabil kajakk. Med en kort, lett padleåre klarte hun å manøvrere kajakken inne på grunna. I ettertid har hun gitt uttrykk for glede og stolthet over padleturen og ikke minst det at hun faktisk torde å sette seg i båten.
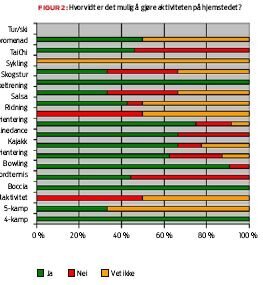
90 prosent svarte at de kunne tenke seg å gjenta aktiviteten. 63 prosent trodde det ville være mulig å gjøre aktiviteten på hjemstedet (figur 2). For eksempel var det en eldre dame med RA som gledesstrålende oppdaget at bowling var en aktivitet hun kunne gjøre sammen med barnebarna sine. Et annet eksempel var en ung jente med RA som ikke likte noen former for sport. Hun fant likevel ut at bordtennis var morsomt og kunne være noe for henne.
Personalets erfaringer
Personalets viktigste erfaringer var:
- Man må våge å utfordre grenser
- Det skal ofte små og enkle justeringer til for å tilpasse aktiviteter til den enkeltes behov
- Behov for god planlegging, kjennskap til aktiviteten og kjennskap til pasientene.
Å utfordre grenser
Å våge å utfordre grenser gjelder i like stor grad for personalet som for pasientene. Vi opplevde at vi ble utfordret mer enn en gang av våre egne forestillinger om hva som var pasientenes begrensninger. Både personalet og pasientene ble overrasket over hva som er mulig å få til ved god tilrettelegging og at man tør å prøve.
Det skal ofte små og enkle justeringer til for å tilpasse aktiviteter til den enkeltes behov. Bowling er kanskje ikke den aktiviteten man først tenker på som passende for en person med smertefulle eller deformerte fingre. Men han eller hun kan kanskje delta ved å bruke en av de letteste kulene og holde den i begge hender. Hvis det er for vondt eller tungt, kan man få hjelp til å plassere kula på et stativ, og deretter dytte den av gårde. Stativ er tilgjengelig i bowlinghallen ved henvendelse til personalet. Slike enkle tilpasninger kan gjøre det mulig å delta, men det er viktig at justeringene føles akseptable.
Kjennskap til pasientene
For at aktivitetene skal bli mest mulig vellykket, er det viktig å ha tenkt gjennom hva slags tilpasningsmuligheter man har i forhold til den aktiviteten som skal prøves ut. Dette må ses i sammenheng med pasientenes funksjonsnivå og forutsetter at man har et visst kjennskap til pasientene. Det er viktig å involvere pasientene i forkant av aktiviteten. Da er pasienten forberedt og kan bidra med innspill om tilrettelegging og komme med eventuelle behov. Det er i planleggingsfasen man diskuterer hvordan det er mulig å overkomme eventuelle psykiske og fysiske barrierer for å delta i aktiviteten. Sykepleieren og de andre faggruppene har sammen med pasienten mulighet til å komme med verdifulle innspill.
Aktivitet gir helse
Som resten av befolkningen, er pasienter med revmatiske sykdommer utsatt for livsstilssykdommer som følge av inaktivitet. Helsedirektoratets generelle anbefalinger for voksne er 30 minutters moderat intensiv aktivitet per dag. Vi vet at dette gir stor helsegevinst (4). Det er ingen grunn til å tro at disse anbefalingene ikke også gjelder personer med revmatisk eller annen kronisk sykdom. Som sykepleier kan jeg initiere samtaler med pasienter om fysisk aktivitet, og det kan være aktuelt å stille spørsmål om på hvilken måte de er fysisk aktive, hvor ofte, hva de liker å gjøre og hva slags erfaringer de har. Tror de fysisk aktivitet er bra for dem med de plagene de har? Er de usikre på hva de kan gjøre? Her kan sykepleierne bidra med kunnskap om sykdom og fysisk aktivitet.
Oppsummering
Erfaringene fra fagutviklingsprosjektet viste oss at begrensninger for fysisk aktivitet kan være av psykisk og fysisk art, og både pasientene og personalet må våge å utfordre egne grenser. Vi fant ut at det er mulig å gjennomføre aktiviteter ved hjelp av god planlegging og tilrettelegging.
Artikkelen er en del av Mai Elin Husebøs fordypningsoppgave i forbindelse med videreutdanning i revmatologisk sykepleie ved Høyskolen i Bergen, kull 2007.
Litteratur
1. Resept for et sunnere Norge. Folkehelsepolitikken. St. melding nr. 16 (2002-2003). Det kongelige helsedepartement; 2002.
2. Sosial og Helsedirektoratet. Sammen for fysisk aktivitet. Handlingsplan for fysisk aktivitet 2005 – 2009. 2005.
3. Sherrill C. Adapted Physical Activity, Recreation and Sport: Crossdisciplinary and Lifespan. 5. utg. WCB/Mc Graw-Hill; 1998.
4. Bedre helse på 1-2-30 [internett]. Helse og omsorgsdepartementet, Arbeids og inkluderingsdepartementet, Barn og likestillingsdepartementet, Kommunal og regionaldepartementet, Kultur- og kirkedepartementet, Miljøverndepartementet, Samferdseldepartementet og Kunnskapsdepartementet. [hentet 22. september 2008] Tilgjengelig fra: http://www.1-2-30.no/bedrehelse/helsegevinster/
5. Klareskog L, Saxne T, Enman Y red. Revmatologi. 1. utg. Studentlitteratur; 2005.
6. Van den Ende CH, Vliet Vlieland TP, Munneke M, Hazes JM. Dynamic exercise therapy for rheumatoid arthritis. Cochrane Database Syst Rev 2000; CD000322
7. Ophava CH, Nisell R. Reumatoid artrit. I: Ståhle A. red. Fyss 2008. Yrkesföreningar för fysisk aktivitet; 2008. s.504-514.
8. De Jong Z, Vliet Vlieland TPM. Safety of exercise in patients with rheumatoid arthritis. Curr. Opin. Rheumatol. 2005; 17(2): 177–82.
9. Stålhe A. red. Fyss 2008. 1.utg. Stockholm: Yrkesföreningar för fysisk aktivitet; 2008.























0 Kommentarer