Sykepleiere unnlater å melde stikkskader
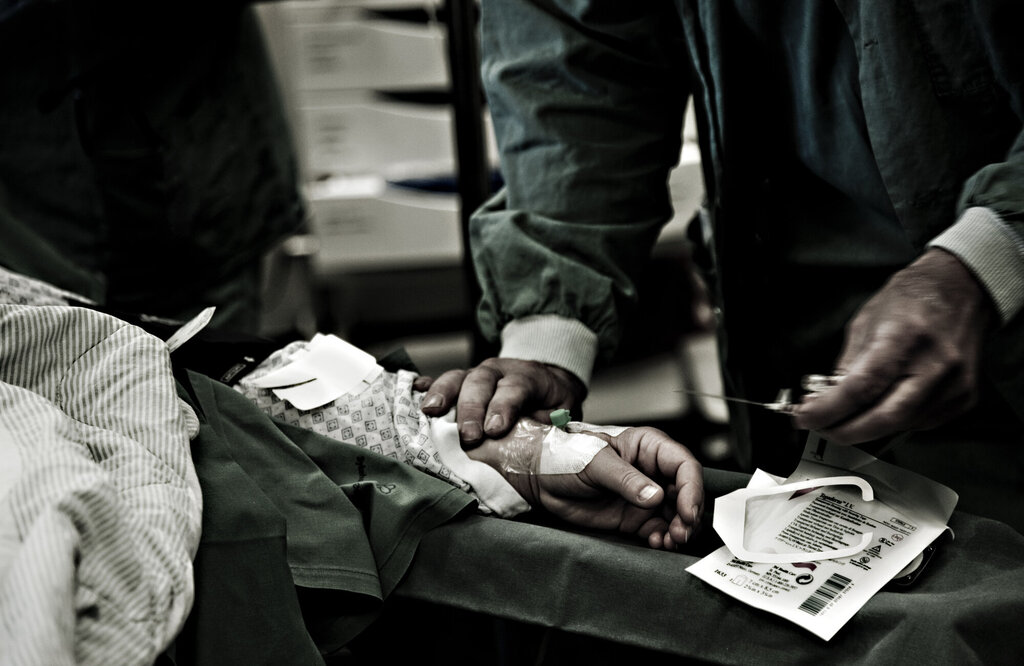
At den som stikker seg, blir overlatt til seg selv, er én forklaring.
559 stikkskader ble meldt i Norge i 2016, ifølge SSB. Det er all grunn til å tro at det egentlige tallet er mye høyere. Folkehelseinstituttet har ikke statistikk over hvor mange sykepleiere som stikker seg, men sier det er stor underrapportering. Det samme viser internasjonale undersøkelser.
Mange flere blodprøver enn meldinger
Det er få norske studier på stikkskader. Men en studie fra 2010 viser stor underrapportering.
210 stikkskader ble årlig meldt på Haukeland universitetssykehus. Men det reelle tallet var trolig 369, viste en gjennomgang av rekvirerte blodprøver for hiv og hepatitt merket «stikkskader» fra 2003 til 2007.
– Vi hadde en mistanke om at mange ikke meldte fra, forteller spesialbioingeniør Astrid-Mette Husøy, en av dem som sto bak studien.
– Studien vi gjorde, bekreftet det.
– Overrasket det deg?
– Ja. Det er en risiko for å bli smittet av hiv og hepatitt ved stikkskader. Å ta blodprøver og melde fra er viktig både for eventuell behandling og erstatning. Uten blodprøver, såkalte 0-prøver, kan det være vanskelig å bevise at man er smittet i en jobbsituasjon.
Større risiko ved hule nåler
Sykepleiere var de som oftest stakk seg.
– Det henger sammen med at det er flest sykepleiere, forklarer Husøy.
Bioingeniører regnes som en liten, men utsatt gruppe, fordi de tar flest blodprøver. Om man stikker seg på hule nåler er det større risiko for smitte fordi det er blod i nålen, og jo mer blod man eksponeres for, jo større er smittefaren.
– Sykepleiere tar oftere blodprøver i dag enn da vi gjorde vår undersøkelse. Risikofylte prosedyrer gir økt en økt risiko for blodsmitte, som en bør være oppmerksom på, sier Astrid-Mette Husøy.
Leger melder ikke
Påfallende få leger meldte om stikkskader, selv om internasjonale undersøkelser viser at leger hyppig stikker eller skjærer seg.
At leger ikke melder, er ifølge Husøy bekymringsfullt fordi de oftere utfører invasive prosedyrer og lettere smitter pasienten, dersom de selv har smitte. Hun viser til en sak fra 2007, der en norsk kirurg smittet ti pasienter med hepatitt C. Legen var trolig smittet av en pasient, men visste ikke om smitten.

Skarpe gjenstander
På operasjonsavdelinger er man særlig utsatt for stikkskader, fordi man hele tiden håndterer skarpe gjenstander som nåler, kniver og haker.
I 2016 leverte Ingvild Lunde Stensland og Elin Refsnes en masteroppgave om stikkskader på operasjonsstuen.
– I praksis på operasjonsstuen opplevde vi flere som stakk seg og som jobbet videre, forteller Ingvild Lunde Stensland.
– Vi ble nysgjerrige på hva som skjedde videre.
Vanlig å stikke seg
I masteroppgaven, som er kvalitativ, intervjuet Stensland og Refsnes to kirurger og to operasjonssykepleiere ved et universitetssykehus. De fant blant annet at stikkskader er noe som jevnlig skjer på norske operasjonsstuer. Alle de fire som ble intervjuet, hadde enten stukket seg selv, stukket andre eller sett at andre stakk seg. Nåler var det som var vanligst å stikke seg på.
Stensland og Refsnes skriver i oppgaven at omfanget av studien er begrenset, men at den viser forhold som kan være interessant å undersøke nærmere.
Virrer rundt oppi operasjonsfeltet
De fire informantene nevnte blant annet økt stress, travelhet, tretthet, og uoversiktlige situasjoner som risikofaktorer. Noen nevnte også at personell med liten erfaring, «som virret rundt oppi operasjonsfeltet» kunne utgjøre en risiko. Andre nevnte at personell med lengre erfaring «som tror de kan alt, og begynner å bli litt sånn avslappete til det», også kan være en risikofaktor.
Følger ikke prosedyren
Sykehuset informantene jobber på, hadde en prosedyre for å håndtere stikkskader. Men den ble ikke alltid fulgt og det var litt usikkerhet om hvordan stikkskader skulle håndteres. Det var usikkerhet både om type førstehjelp og hvem skaden skulle meldes til.
– De pekte på at det var tidkrevende å finne frem til prosedyren og at det ikke var tid i en travel arbeidshverdag, forteller Ingvild Lunde Stensland.
Hun sier stikkskader kan skje i en kritisk fase av operasjonen.
– Og da er det ikke bare å gå fra for å gjøre førstehjelp og lete frem prosedyren, påpeker hun.
– Og når man er ferdig med én pasient, ligger neste i slusen og venter.
Flere var usikre på hvor de skulle henvende seg ved en stikkskade, og de syntes det var forvirrende med ulike rutiner for dag og kveld.
Noen av informantene sa de at de sto alene med stikkskaden.
– Det ble helt opp til dem selv å følge opp eller ikke.
Fulgte ikke opp
– Overrasket funnene dere?
– Egentlig ikke, sier Ingvild Lunde Stensland.
– Vi hadde jo opplevd hverdagen på operasjonsstuen. Dersom man skal få til å ta blodprøver, må det skje etter endt arbeidsdag, og da kan det gå i glemmeboken.
– Har du noen gang stukket deg?
– Ja, ikke som operasjonssykepleier, men da jeg var sykepleier.
– Hvordan var det?
– Du støkker jo, fordi man aldri vet hva pasientene kan ha av blodsmitte. Men jeg må ærlig innrømme at jeg ikke tok blodprøver. Jeg så i pasientens journal om det var blodsmitte, og det var det ikke. Jeg tok den lettvinte løsningen. Det krever litt å gjøre noe mer enn det, og det bekrefter også funnene i oppgaven vår.
– Bekymret du deg i ettertid?
– Nei. Men jeg tror ikke jeg ville latt være å følge opp i dag.
– Kirurger er blitt flinkere
Det er fire år siden de gjorde de kvalitative intervjuene. Ingvild Lunde Stensland har ikke jobbet så mye på operasjonsstuen siden hun ble ferdig spesialsykepleier, fordi hun har vært i barselpermisjon. Men Elin Refsnes sier hun ser en liten endring.
– Min erfaring er at kirurger er blitt flinkere til å melde fra, sier hun.
– De sier at de «må se å få tatt blodprøver». Etter at jeg ble ferdig utdannet, har jeg ikke opplevd at noen bare har avfeid det når de har stukket seg.
Elin Refsnes forteller at nålebokser, etter det hun kjenner til, er blitt fast på alle operasjonsstuer.
En nåleboks er en boks med skumpute, som man setter alt skarpt ned i, etter bruk. Skumputen er rutet opp i tall, så det er lett å telle hva som er satt oppi. Når operasjonen er ferdig og instrumentene telt over, låses boksen før den kastes. Tidligere kunne for eksempel nåler bli samlet i en skål, og så måtte man få nålene ut av skålen etterpå for å telle dem og så kaste dem.
Skjer når man minst aner det
– Er stikkskader ofte tema på operasjonsstuen?
– Nei. Det kommer opp når noen stikker seg, eller særlig hvis noen stikker seg og pasienten har kjent blodsmitte.
– Har du stukket deg?
– Ja. Jeg kan nesten ikke huske hvordan det skjedde, for det skjer når man minst aner det. Men det var på en ubrukt nål, så jeg trengte ikke gjøre annet enn å skifte hansker, plastre og fjerne usterilt utstyr fra operasjonsfeltet.
Bruker mer sikkerhetsutstyr
Astrid-Mette Husøy på Haukeland skulle gjerne gjort en oppfølgingsstudie for å se om det er like mange stikkskader på Haukeland i dag, og om flere melder. Bedriftslege Trude Duelien Skorge anslår at det ble meldt rundt 400 stikkskader i hele Helse Bergen i 2017. Tallet er vanskelig å slå helt fast fordi ansatte skal melde to steder, men mange melder bare til ett. Tallet hadde sannsynligvis vært langt over 400 om mørketall var tatt med.
I 2013 ble EU-direktivet om stikkskader implementert i norsk lov. Det forbyr blant annet helsepersonell å sette plastbeskyttelse tilbake på nåler når de er brukt og pålegger at spisse og skarpe gjenstander skal ha beskyttelsesmekanismer dersom det er tilgjengelig. I Helse Bergen ble slikt utstyr innført fra 2015. Bedriftslege Trude Duelien Skorge sier forventningen var stor til at det ville redusere antall stikkskader. Likevel er det ingen vesentlig reduksjon i meldte skader fra 2014 til 2017.
– Da sikkerhetsutstyret ble innført, var det stor oppmerksomhet på at stikkskader skulle meldes og på prosedyrene for oppfølging, sier hun.
Hun tror det at flere melder er årsaken til at antall meldte stikkskader ikke har gått ned.
Men hun legger til at ikke alt stikkende og skjærende utstyr har sikkerhetsutstyr. Suturnåler har det for eksempel ikke.
Astrid-Mette Husøy sier det er generell enighet i fagmiljøene om at sikkerhetsutstyr reduserer antall stikkskader.
– Men til tross for flittig bruk av slikt utstyr, skjer det fortsatt mange stikkskader. Hvorfor, kan man spørre seg om. Studier viser at god opplæring og innføring av sikkerhetsutstyr gir bedre effekt enn bare å implementere nytt utstyr med sikkerhetsmekanisme.
Null stikkskader som mål
I studien fra 2010 kom det frem at meldesystemet var tungvint, noe også masteroppgaven fra operasjonsstuen viste. Melderutinene for stikkskader på Haukeland er ikke vesentlig forenklet siden 2010, men bedriftslege Trude Duelien Skorge sier prosedyrene for å følge opp ansatte ved og etter en stikkskade er blitt mye bedre. Bedriftshelsetjenesten følger opp hver enkelt sak.
Astrid-Mette Husøy sier hennes inntrykk er at sykepleiere og bioingeniører på Haukeland nå er relativt flinke til å melde om stikkskader.
– Jeg opplever at ansatte tar dette på alvor og vi prøver å informere om hvor viktig det er å melde. Her på laboratoriet har vi null stikkskader som mål, men det er vanskelig å nå. Stikkskader skjer, blant annet på grunn av uoppmerksomhet og urolige pasienter, noe som er vanskelige å unngå. Da må vi ha rutiner for å følge opp den ansatte og sette inn tiltak for å forebygge nye stikkskader. Men vi er avhengig av å få vite om dem.



















0 Kommentarer