Bergen sparte millioner med kamerabasert tilsyn

Kamera på veggen hos tolv brukere av hjemmetjenester skal både ha gitt et bedre tilbud og spart Bergen kommune for millioner.
– Den viktigste gevinsten var at både brukere og ansatte ble mer fornøyde.
Det understreker avdelingsleder ved responssenteret i Bergen kommune, Lars Olav Gåsdal.
– At også den økonomiske gevinsten skulle være så stor, overrasket oss litt.
5000 hjemmeboende brukere
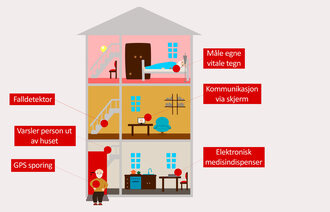
Det kommunale responssenteret mottar og håndterer i dag varsler fra rundt 5000 hjemmeboende brukere av ulike former for velferdsteknologi.
Varslene kan utløses av for eksempel trygghetsalarmer, dørsensorer og sengesensorer, men i enkelte tilfeller er det ikke snakk om et reelt behov for assistanse. Kanskje har brukeren bare vært en tur på toalettet eller kikket ut av ytterdøra.
– Hver gang et varsel går, må vi likevel foreta et fysisk tilsyn eller i det minste ta en telefon. Dette kan forstyrre brukerne unødig, spesielt på natt, og krever dessuten ressurser av oss, sier Gåsdal.
Som en del av prosjektet Smart omsorg har Bergen derfor – i samarbeid med leverandøren Tellu og forskningsinstituttet Sintef – testet ut kamerabasert tilsyn hos tolv brukere.
I prosjektet ble det benyttet HD-kameraer med mulighet for bevegelsesanalyse og overføring av bilder til avtalt tid. Teknologien åpnet for både planlagte, hendelsesbaserte og kontinuerlige tilsyn.
Sparte 2,7 millioner
Ifølge Sintefs rapport om prosjektet skal antallet utrykninger ha blitt redusert fra i gjennomsnitt 20,9 til 1,9 per uke per bruker.
Prosjektet skal i løpet av testperioden fra mars 2019 til mars 2020 ha gitt innsparinger på 2,7 millioner kroner i form av frigjort tid for ansatte og utsatt behov for sykehjemsplasser og omsorgsboliger.
Sintef-forsker Mette Røhne har ledet prosjektet og kommenterer resultatene blant annet slik via forskningsinstituttets hjemmeside:
– For hjemmeboende har digitalt tilsyn gitt en bedre tjeneste, hjemmeboende slipper å bli vekket på natta når de ikke har behov for assistanse.
En inngripende løsning
I Bergen er sensorteknologi godt innarbeidet i tjenestetilbudet til hjemmeboende. Rundt 400 hundre brukere har såkalte trygghetspakker, men utbredt bruk og mange feilmeldinger medførte altså utilsiktet press på kommunens responssenter og nattpatrulje i hjemmesykepleien.
Selv om utprøvingen med kamerabasert tilsyn ga store gevinster, tror ikke Lars Olav Gåsdal ved responssenteret at dette vil være en løsning for flertallet av brukerne.
– Vi har nå gått over fra prøveperiode til ordinær drift, men det er en relativt inngripende løsning. Ofte vil andre teknologier være bedre for brukerne enn «en flue på veggen», mener han.
For tiden har kommunen 12 brukere av kamerabasert tilsyn. Noen er fortsatt med fra prøveperioden, mens andre har kommet til senere. I løpet av året ser Gåsdal for seg at antallet kan dobles.
– I første omgang er det hjemmeboende som har vært målgruppen, men nå ser vi også på muligheter for psykisk utviklingshemmede i bofellesskap, forteller han.

Etikk og personvern
I forbindelse med uttestingen i Bergen ble det innhentet samtykke brukere og pårørende i samtale med ansatte på responssenteret. Det var frivillig å delta, og deltakelse endret ikke på vedtak om tjenester.
I Sintef-rapporten understrekes betydningen av at bruker og pårørende blir godt informert om hva digitalt tilsyn er, at de samtykker til at det tas i bruk og også at ansatte er klar over at slikt samtykke er gitt.
En del ansatte skal nemlig ha vært skeptiske før oppstart, men ifølge rapporten endret holdningene til digitalt tilsyn seg etter hvert.
Jurist og seniorrådgiver i Datatilsynet, Susanne Lie, sier til Sykepleien at ikke er noen rettslige hinder for å bruke kamerabasert tilsyn i forbindelse med yting av helsetjenester, men at det er viktig med gode vurderinger før man tar i bruk denne type teknologi.
– For brukerne som kan beslutte dette fullt ut selv, er det uproblematisk. Det stiller seg annerledes for dem som ikke har samtykkekompetanse, påpeker Lie.
– Kommunene har i utgangspunktet adgang og plikt til å yte helse- og omsorgstjenester. Det blir dermed en vurdering av om dette er et nødvendig og nyttig tiltak, som gjerne også er bedre enn alternativet.
Ifølge Lie må man uansett sørge for en vurdering av personvernkonsekvenser, en såkalt Data Protection Impact Assessment (DPIA).
– Man må da vurdere risiko for brukerne, og være tydelig på hvilket lovlig grunnlag man har brukt, sier Lie.
Nye brukere mest positive
Gåsdals erfaring tilsier at velferdsteknologi ofte tas best imot av nye tjenestebrukere.
Etablerte brukere som har vent seg til fysiske tilsyn, kan engste seg for at tekniske løsninger vil gi et redusert tilbud eller mindre trygghet. Nye brukere kan, derimot, ifølge Gåsdal, se på velferdsteknologiske løsninger som et hjelpemiddel til fortsatt mestring og selvstendighet i hverdagen.
Det har gått fire år siden digitalt tilsyn ble inkludert på listen over ulike typer teknologi anbefalt av Nasjonalt velferdsteknologiprogram i deres andre gevinstrealiseringsrapport.
Her defineres begrepet bredt til å inkludere ulike typer sensorteknologi, i tillegg til bruk av kamera. En rekke kommuner rundt om i landet har kjørt sine egne pilotprosjekter, med mye prøving og feiling.
Gåsdal er opptatt av at erfaringer deles, slik at ikke alle trenger å gå gjennom en like omfattende prosess.
– Det er blant annet derfor denne rapporten er laget, men en utfordring med all velferdsteknologi er likevel at én mal ikke fungerer for alle overalt.



















0 Kommentarer