Alternativ medisin virker fordi placebo virker
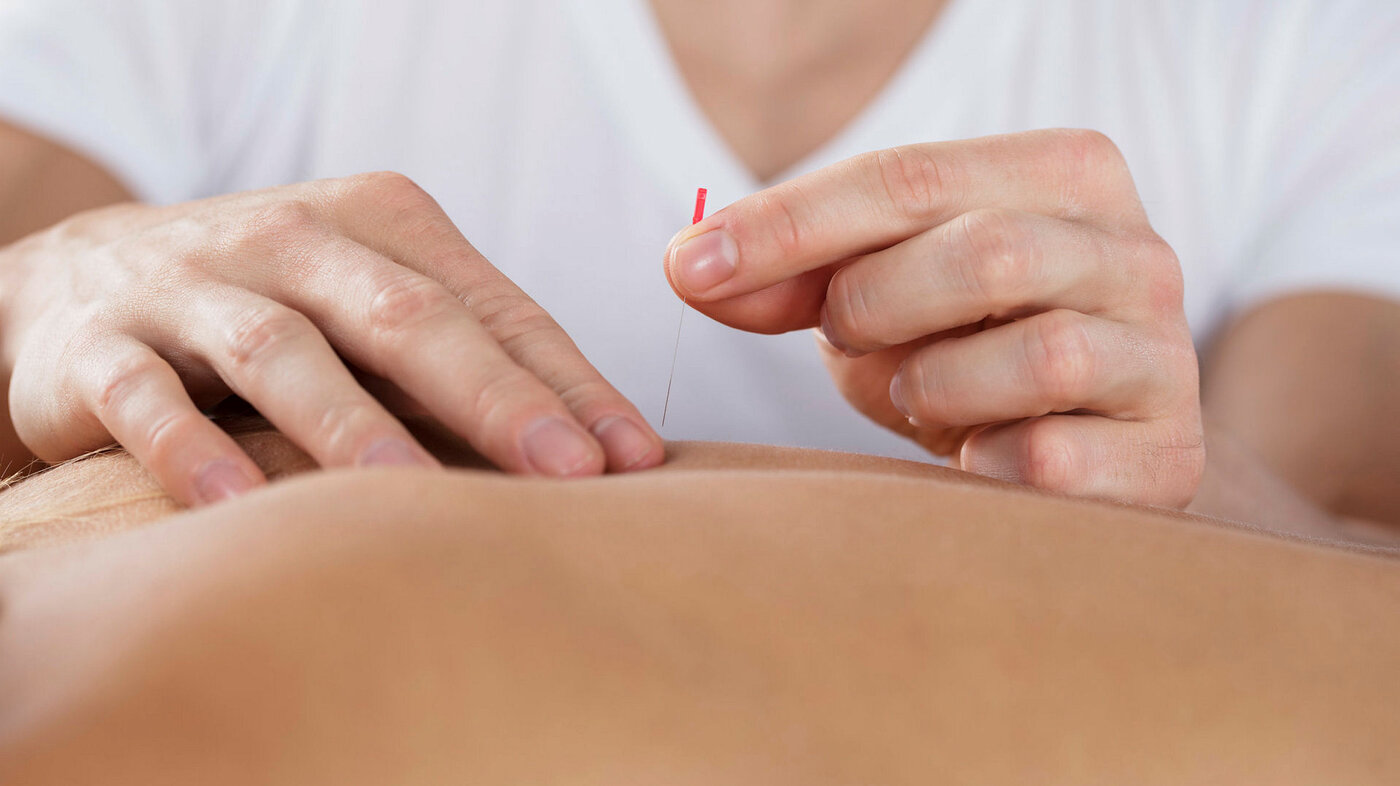
Når det ikke finnes bedre behandlingstilbud, bør sykepleiere utnytte placeboeffekten.
Placebo er et sterkt virkemiddel som sykepleiere bør ha kunnskap om. Dersom effekten kan utnyttes på en etisk forsvarlig måte, kan den bidra til å lindre plager og fremme helse. Placeboeffekten vil være særlig aktuell der det ikke finnes gode behandlingstilbud.
Sykepleieren kan påvirke menneskekroppens egen helbredelsesfunksjon gjennom å aktivisere placeborespons. Sensoriske og sosiale stimuli som sykepleieren gir i møte med pasienten, kan gi bedre helse.
Placeboeffekt handler om mange ting, som omgivelser, ritualer, symboler, ord, mening, håp og forventning som følger med behandling generelt (1).
Placebo er et sterkt virkemiddel som sykepleiere bør ha kunnskap om. Dersom effekten kan utnyttes på en etisk forsvarlig måte, kan den bidra til å lindre plager og fremme helse. Særlig aktuelt vil det være der det ikke finnes gode behandlingstilbud.
Kropp, sinn og sjel henger sammen
Florence Nightingale forsto at dårlige omgivelser kunne gi redusert helse og sykdom. Sykepleierens oppgave var å tilrettelegge for at pasienten skulle få de beste betingelsene, slik at naturens lover kunne virke til en bedre helsetilstand. For å oppnå helbredelse kunne miljøet tilpasses.
Sykepleieren kunne redusere støy, lindre pasientenes angst, hjelpe dem å sove og gi dem håp. Sykepleieaktiviteter kunne benyttes i alle omsorgssituasjoner for å bidra til å fremme helse (2).
Flere sykepleieteoretikere fremmer et helhetlig syn på helse og helbredelse. De ser at menneskets helhet er sammensatt av biologiske, psykologiske, sosiale og spirituelle bestanddeler (3). Kroppens egne selvregulerende og helbredende mekanismer kan aktiviseres ved å stimulere kropp, sinn og sjel.
Sykepleiere benytter flere metoder som springer ut fra alternativ medisin, slik som musikkterapi, diverse former for massasje og berøring, naturmedisin og akupunktur.
Tradisjonell akupunktur har røtter i taoisme og buddhisme, som forklarer årsaker til og behandling av sykdom. Der akupunktur forankres i en biomedisinsk forklaringsmodell, kalles det «medisinsk akupunktur».
Ettersom ulike behandlingsmetoder forankres i og kombineres med biomedisinsk behandling og utøves av helsepersonell, kalles denne praksisen «integrativ medisin» (4).
Integrativ og alternativ medisin som ikke har latt seg undersøke gjennom vitenskapelige effektstudier, har falt utenfor kravet om evidensbasert medisin og kan derfor ikke aksepteres som behandling på sykehus. Effekten av disse behandlingsformene har blitt tilskrevet placebo, en inaktiv medisin med positiv effekt for en person (5).
Placebo har vært brukt nedsettende
Ordet placebo er gammelt, det kommer fra latin og betyr «jeg skal behage, gjøre til lags» (5). Gjennom tidene har det vært brukt i en nedsettende betydning, karakterisert som angiveri, bedrageri og smisking (6).
Etter å ha innført placebo i kontrollgruppen i randomiserte, kliniske studier på 1900-tallet, ble placeboeffekten oppfattet som «bare psykisk», en illusjonseffekt, med marginal virkning på kroppens somatiske tilstand (7, 8).
Effekten ble oppfattet som omvendt proporsjonal med pasientens intelligens. Jo mindre intelligent pasienten var, desto mer effektivt var placebo. En slik fremstilling av placebo har bidratt til å skape fordommer mot begrepet. Det viser seg imidlertid at placeboeffekten ikke er like virkningsløs som tidligere antatt.
Nyere forståelse av placebo
Placeboeffekt og placeborespons brukes ofte synonymt (9). Placeboeffekt er pasientens opplevelse av symptombedring eller en reell forbedring av en medisinsk tilstand etter at pasienten har fått placebomedisin administrert (9).
Placeborespons er de biopsykologiske reaksjonene i hjernen (5) som gjør at den kan oppfatte og respondere på placebo (6). Placeborespons er komplekst og forklares av psykologiske faktorer og ulike nevrobiologiske og psykobiologiske mekanismer. Responsene trigges av den symbolske meningen med behandlingen og ikke av den medisinske behandlingen i seg selv.
De psykologiske mekanismene skaper en forventning om terapeutisk effekt. Forventning og betinging aktiverer ulike nevronsystemer (5, 6–9). Betinging er en ubevisst prosess som virker via det autonome nervesystemet.
I klassisk betingingsteori, Pavlovsk betinging, ble det gitt en betinget stimulus: en bjelle som ringte samtidig med synet av mat. Synet av mat, en ubetinget stimulus, ga en respons i form av spyttsekresjon. Etter noen repetisjoner induserte forsøket en lært betinget respons; spyttreaksjonen kunne fremkalles ved kun å ringe med bjellen.
Betingingsmekanismen for placeborespons på smertestillende avhenger av individets tidligere erfaring (2). Tidligere behandlingsopplevelser, hvite frakker, sykehuslukt, verbale utsagn, ritualer, symboler, syn, lukt, smak, farge og formen på tabletter kan huskes og virke som betingede stimuli (5, 10).
Stimuli som forbindes med tidligere behandlingseffekt, kan fremkalle terapeutisk respons uten nærvær av den virksomme bestanddelen (11).
Forventning om smertelindring gir bedring
Forventningen om smertelindring er en bevisst prosess (12). Den kommer før man mottar behandling og kan fremkalles av det man tror på forhånd. Forventningen kan skapes ved å gi en indikasjon om smertelindring i behandlingsinformasjonen (13).
Et forskningsteam informerte to akupunkturgrupper, som fikk stikkord som ga en forventning om smertelindring med akupunktur. Deltakerne som fjernet visdomstenner, var randomisert til tre grupper. En gruppe fikk ikke behandling, og to akupunkturgrupper fikk enten ekte akupunktur eller placeboakupunktur (8).
Akupunkturnåler designet for dobbeltblinding sikret at verken pasienten eller akupunktøren kunne avsløre hvilken behandling som ble gitt. Pasientene som trodde de fikk aktiv akupunktur, hadde signifikant mindre smerte enn de som trodde de fikk placeboakupunktur.
Konklusjonen var at for å optimalisere smertelindring med akupunktur er det viktig å utnytte faktorer som skaper forventning (8). Akupunktører har ikke lov til å gi pasienten forventninger gjennom informasjon, for eksempel ved å vise til studier som konkluderer med positiv effekt av akupunktur.
Informasjon gir placeboeffekt
Gerdesmeyer og medarbeidere fordelte kroniske smertepasienter tilfeldig på to placebogrupper, uten aktiv behandling. Den ene gruppen ble informert om at de fikk placebobehandling, mens den andre ble informert om at de fikk aktiv behandling.
I placebogruppen trodde 49 av 53 pasienter at de fikk placebo og viste ikke relevante symptomforbedringer. Gruppen som trodde at de fikk virkelig og effektiv smertebehandling, opplevde smertelindring, og én behandling var nok til å oppnå lindring (13).
Placebo som alternativ smertebehandling
Kan sykepleierne tilby andre intervensjoner når biomedisinen har bivirkninger og dårlig effekt, slik som å benytte akupunkturbehandling mot smerter? Vikers viste i en metaanalyse at akupunktur har effekt mot smerter (14). Motargumentet er at akupunktur er placebo, og at det derfor ikke bør benyttes.
Akupunktur ble definert som placebo da man i 1978 fant at smertelindring med akupunktur virket via de samme opioidmekanismene som placebo (6, 15). Placebo kan aktivere de samme biokjemiske banene som vanlige medisiner. Smertelindring med placebo kan fremkalles gjennom minst to systemer, det endogene opioidsystemet og det endocannabinoide systemet (1).
Placebosmertelindring er estimert til å tilsvare 9 mg morfin (12), men uten de farmasøytiske bivirkningene. Placebo aktiverer dopaminmottakelige nerveceller i lystsenteret, nucleus accumbens, og utløser en følelse av belønning og motivasjon til å fortsette. Høyt dopaminnivå gir økt følelse av glede og velvære.
Sykdommer, genetiske variasjoner i placebobanene, syntesen, signaliseringen og metabolismen av nevrotransmitterne gir individuell variasjon i placeboresponsen (12).
Placeborespons kan læres
Placeborespons kan læres, enten bevisst eller ubevisst (9, 16). Bevisst kan placeborespons anlegges gjennom forventning, å gi assosiasjoner om bedring. Hvis en immunundertrykkende medisin administreres samtidig med en aromatisk drikk gjentatte ganger, kan det skapes assosiasjoner mellom medisinen og drikken. En slik assosiasjon kan indusere en betinget immunundertrykking, der drikken alene produserer en demper av immunfunksjonene (11).
Gjennom betinging kan nevroner ubevisst læres til å respondere på placebo slik som de ville respondert på en effektiv medisinsk behandling. Et nevron som tidligere ikke har respondert på placebo (placebo ikke-responder nevron), endres til et placebo-responder nevron (16). Allergiske nese- og hudreaksjoner kan lindres gjennom slike teknikker (11).
Placebo i dokumentasjon og utdanning
Svenske sykepleiere tilbyr alternativ medisin som supplement til vanlig medisinsk behandling. Det kalles komplementær og alternativ medisin (KAM). Bruk av KAM forsvares gjennom tre sykepleieteoretikere som har influert nordisk sykepleie (4).
Selv om det ikke er utarbeidet modeller for alternativ medisin i sykepleien, tilbød 40 prosent av norske sykehus alternativ behandling i 2011, og 80 prosent av disse tilbød akupunktur. Behandlingene brukes blant annet på fødeavdelinger, smerteklinikker og kreftavdelinger.
Akupunktur kan benyttes som alternativ til palliativ smertebehandling til terminale kreftpasienter i hjemmesykepleien (17). Landgren argumenterer for at øreakupunktur er trygg behandling som kan administreres av sykepleiere for å lindre både psykiske og somatiske symptomer hos pasienter (18).
Alternativ medisin virker
Halvparten av den voksne befolkningen i Norge har søkt alternativ medisinsk behandling ifølge Nasjonalt forskningssenter innen komplementær og alternativ medisin (NAFKAM). Placeboforskeren Benedetti understreker at alternativ medisin virker. Den virker fordi placebo virker. Det er imidlertid bekymringsverdig at placebobehandling utøves av ikke-helsepersonell som ikke har utarbeidet etiske retningslinjer for bruk av placebo (19).
Referanser
1. Benedetti F. Drugs and placebos: what's the difference? Understanding the molecular basis of the placebo effect could help clinicians to better use it in clinical practice. EMBO reports. 2014;15(4):329–32.
2. Nightingale F. Notater om sykepleie. Oslo: Universitetsforlaget; 1997.
3. Fawcett J. Analysis and evaluation of conceptual models of nursing. 3. utg. Philadelphia: F.A. Company; 1995.
4. Jong M, Jong MC, Falkenberg T. Integrative nursing in Sweden. I: Integrative nursing. Oxford: Oxford University Press; 2019. s 652–62.
5. Benedetti F. Placebo effects: understanding the mechanisms in health and disease. Oxford: Oxford University Press; 2009.
6. Dodd S, Dean OM, Vian J, Berk M. A review of the theoretical and biological understanding of the nocebo and placebo phenomena. Clinical Therapeutics. 2017;39(3):469–76.
7. Wang R-SH, Hall KT, Giulianini F, Passow D, Kaptchuk T, Loscalzo J. Network analysis of the genomic basis of the placebo effect. JCI Insight. 2017;2(11):15.
8. Vase L, Baram S, Takakura N, Yajima H, Takayama M, Kaptchuk TJ, et al. Specifying the nonspecific components of acupuncture analgesia. Pain. 2013;154(9):1659–67.
9. Benedetti F, Mayberg HS, Wager TD, Stohler CS, Zubieta J-K. Neurobiological mechanisms of the placebo effect. The Journal of Neuroscience. 2005;25(45):10390–402.
10. Evans D. Placebo, mind over matter in modern medicine. Oxford: Oxford University Press; 2004.
11. Benedetti F, Carlino E, Pollo A. How placebos change the patient's brain. Neuropsychopharmacology. 2011;36(1):339–54.
12. Hall KT, Loscalzo J, Kaptchuk TJ. Genetics and the placebo effect: the placebome. Trends in Molecular Medicine. 2015;21(5):285–94.
13. Gerdesmeyer L, Klueter T, Rahlfs VW, Muderis MA, Saxena A, Gollwitzer H, et al. Randomized placebo-controlled placebo trial to determine the placebo effect size. Pain Physician. 2017;20(5):387–96.
14. Vickers AJ, Vertosick EA, Lewith G, MacPherson H, Foster NE, Sherman KJ, et al. Acupuncture for chronic pain: update of an individual patient data meta-analysis. The Journal of Pain. 2018;19(5):455–74.
15. Jacobsen N, Hensten A. Placebo/nocebo. Nor Tannlegeforen Tid. 2015;1(125):32–8.
16. Benedetti F, Frisaldi E, Carlino E, Giudetti L, Pampallona A, Zibetti M, et al. Teaching neurons to respond to placebos. The Journal of Physiology. 2016;594(19):5647–60.
17. Høyland KI. Sykepleie til den terminale kreftpasienten. (Bacheloroppgave.) Stord: Høgskulen på Vestlandet; 2018.
18. Landgren K, Strand AS, Ekelin M, Ahlström G. Ear acupuncture in psychiatric care from the health care professionals’ perspective: a phenomenographic analysis. Issues in Mental Health Nursing. 2019;40(2):166–75.
19. Benedetti F, Pollo A, Lopiano L, Lanotte M, Vighetti S, Rainero I. Conscious expectation and unconscious conditioning in analgesic, motor, and hormonal placebo/nocebo responses. The Journal of Neuroscience. 2003;23(10):4315–23.
























1 Kommentarer
Tine Bergli
,Håper alle som leser denne artikkelen tar seg tid til å lese en artikkel som går mer i dybden. Dette er ikke nødvendigvis så enkelt. Her er artikkelen i Dagens Medisin fra en av mine kollegaer: https://www.dagensmedisin.no/artikler/2019/12/13/kan-negative-forventni…