Slik kan pasienten få en verdig siste tid i hjemmet

Sykepleieren må skape en trygg relasjon med den døende og de pårørende og sørge for god kommunikasjon.
Sykepleiere erfarer at det er ulike faktorer som bidrar til at pasienten får en verdig siste tid i hjemmet. De ulike faktorene henger tett sammen med hverandre. Relasjon og relasjonsbygging blir sett på som noen av det mest essensielle. Disse faktorene kan skape et viktig grunnlag for blant annet kommunikasjon og samhandling, trygghet, respekt og verdighet.
Målet med palliativ pleie er å oppnå best mulig livskvalitet for pasienten i livets siste fase. I Norge er det omkring 15 prosent som dør i sitt eget hjem. Undersøkelser viser at det er flere som ønsker dette enn som får tilbud om det (1).
Lege og professor Per Fugelli uttalte følgende: «Ta døden tilbake, den er en dypt personlig eiendel. Har du vært et myndig menneske på jorden så skal du for faen føre også i siste dans» (1, s. 196). Det finnes ingen fasit for hva som er betegnelsen på en god og verdig død. Livets siste fase er individuell og eies av den enkelte (2).
Å få lov til å dø hjemme kan for mange være naturlig og føles riktig å gjøre. I hjemmet er det lettere å tilrettelegge for personlige ønsker som pasienten måtte ha. I tillegg får de nærmeste tilbringe den siste tiden sammen med pasienten på sine egne premisser (3, s. 186). Pasient- og brukerrettighetsloven (4) lovfester vår rett til å bli behandlet med respekt, verdighet og medbestemmelse i utformingen av tjenestetilbud.
I en offentlig utredning fra 1999 står det følgende: «Erklæring om den døendes rettigheter» fremhever viktigheten av å bli behandlet som et levende, selvstendig individ med behov for å bli behandlet med respekt, verdighet og håp både før, under og etter at døden inntreffer (5).
Meld. St. 24 (2019–2020) legger vekt på at man skal ha større valgfrihet og mangfold i tjenestetilbudene innenfor lindrende omsorg og behandling. Et satsingsområde er palliativ pleie i hjemmet med sykepleiere som er ansatt i hjemmebaserte tjenester (6).
Hensikten med litteraturgjennomgangen som denne fagartikkelen er basert på, var å belyse sykepleieres erfaringer med faktorer som bidrar til å gi pasienter en verdig siste tid i hjemmet.
Metode
Litteraturgjennomgangen ble gjennomført våren 2022 som en bacheloroppgave i sykepleie. Vi utførte strukturerte søk i databasene Ovid Medline og Embase i januar 2022. Søkeordene som ble brukt, var home care services, nurses, home nursing care, district nurse, palliative care og terminal care.
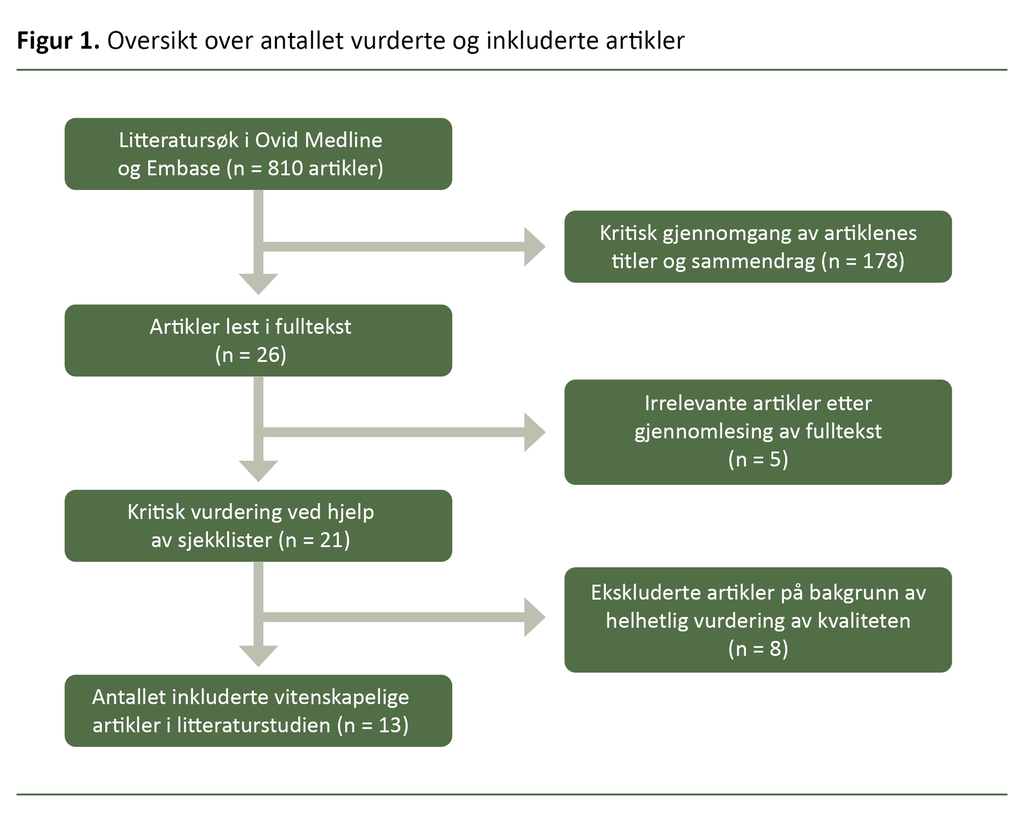
Som figur 1 viser, fikk vi et relativt høyt antall treff på artikler ut fra søkeordene (n = 810). Vi vurderte kritisk tjueen artikler ved hjelp av sjekklister fra Helsebiblioteket (7). Åtte artikler ble ekskludert.
De tretten artiklene vi valgte å inkludere, var alle publisert i vitenskapelige tidsskrifter mellom 2011 og 2021. For å øke sjansene for overførbarhet til norske forhold inkluderte vi studier fra Vest-Europa, med en hovedvekt på studier fra Skandinavia (n = 9).
Alle studiene ble utført etter forskningsetiske retningslinjer og prinsipper, som blant annet innebærer frivillig, informert samtykke og en rett til å trekke sin deltakelse når som helst i prosessen (8).
Funnene fra de tretten inkluderte artiklene ble fortolket og sammenfattet med utgangspunkt i Evans metode (9) og resulterte i følgende tre hovedfunn: 1) «En nær relasjon til pasienten skaper dypere forståelse», 2) «Bidra til å bevare den enkeltes livskvalitet» og 3) «Pasientens ønsker, mål og muligheter i fokus».
Resultater
En nær relasjon til pasienten skaper dypere forståelse
Gode relasjoner mellom sykepleieren, pasienten og pårørende var en avgjørende faktor for god palliativ pleie i hjemmet (10–18). Sykepleierne erfarte også at det var viktig å kommunisere godt med de pårørende siden de var en viktig del av pasientenes liv og hjemmemiljø (10–13,14–18).
For å bygge en god relasjon og bli godt kjent med pasienten måtte sykepleierne vise at de hadde tid til pasienten og medfølelse og sammenheng i pleien. Pasienten og de pårørende må møte den samme sykepleieren, og ikke en ny hver gang. Gjensidig respekt og at sykepleieren så mennesket bak lidelsen, bidro til å gi pasienten en følelse av trygghet og tillit (10, 12–14, 16, 19).
I tillegg var det viktig at sykepleieren var trygg i sin egen rolle og hadde god fagkompetanse og erfaring for at pasienten skulle føle seg sett, forstått og trygg (10, 12, 13, 16, 18–20). For eksempel var det lettere å snakke om eksistensielle temaer som livet og døden hvis det var en trygg relasjon mellom sykepleieren og pasienten (13, 16, 17).
I samtaler og tunge stunder i den palliative pleien ble det ansett som viktig at sykepleieren ga pasientene rom for å vise følelser, og møtte dem med nærhet og omsorg på den enkeltes premisser (12, 13, 15, 16, 18).
Sykepleierne poengterte at humor kunne brukes for å lette på stemningen.
Det var ikke all kommunikasjon som ble uttrykt gjennom ord. Både kroppsspråk og det nonverbale språket ble fremhevet som essensielt (13, 15, 18). Samtidig poengterte sykepleierne at humor kunne brukes for å lette på stemningen, og at det kunne være lindrende for pasienten å få le. Det var imidlertid viktig å være bevisst på humorens kontekst og at det foregikk på pasientens premisser (13, 18).
Bidra til å bevare den enkeltes livskvalitet
Pasientens livskvalitet opprettholdes med integritet og verdighet. Sykepleierne må ha respekt for at de er i pasientens hjem med vedkommendes pårørende og familiestruktur (12, 14, 18, 19, 21).
Sykepleierne erfarte at pasienten kan få en følelse av en normal tilværelse og livskvalitet ved å oppfordre pasienten og de pårørende til å ta en selvbestemt del av ansvaret for pleie og omsorg under veiledning (12, 16–19, 21). Det må imidlertid fortløpende vurderes om det på noe tidspunkt føltes som for mye ansvar, eller om de følte at de fikk for lite støtte og selvbestemmelse ble forminsket. (12, 14, 16, 18–22).
Mange pasienter er mer redd for smerter enn for selve døden. Derfor må sykepleieren kunne sørge for tilstrekkelig symptomlindring og best mulig livskvalitet for den palliative pasienten (10, 11, 13, 16, 17, 19, 20).
Flere sykepleiere beskrev at pasientene måtte få ‘leve helt frem til døden inntraff’.
Like viktig som å lindre eventuelle fysiske utfordringer var å lindre emosjonelle utfordringer (13, 15–17). Flere sykepleiere beskrev at pasientene måtte få «leve helt frem til døden inntraff», og at de måtte være oppmerksom på å bevare pasientens håp, drømmer og livskvalitet (12, 18, 21).
For å kunne utøve helhetlig sykepleie til pasienten var sykepleierens samarbeidsevne ansett som en viktig del i den palliative pleien. Det innebar å etablere et godt samarbeid med pasienten og de pårørende (10, 16, 17, 19–22) samt et tverrfaglig samarbeid med relevante profesjoner og tjenester (10, 12, 14, 16–22).
Pasientens ønsker, mål og muligheter i fokus
Sykepleierne erfarte at det var avgjørende at de fant den rette måten å møte hver enkelt pasient på, at de lyttet aktivt til pasienten, og tilrettela for at pasienten selv kunne bestemme (12, 13, 15–18, 22). Det var essensielt å se hele mennesket og bli kjent for å kunne gi dem hjelpen de trengte (12, 18, 19, 22). Dermed kan sykepleieren fokusere på pasientens ønsker, mål og muligheter.
God planlegging var en viktig faktor når det skulle legges til rette for en god hjemmedød. Planleggingen burde skje sammen med pasienten og de pårørende, på pasientens premisser og i god tid før pasienten ble for redusert. God planlegging fremover så tidlig som mulig i forløpet ga forutsigbarhet og var samtidig med på å sikre at pasientens ønsker ble hørt (10, 11, 16, 17, 20).
Flere sykepleiere fremhevet at det var viktig å skape et godt miljø som var tilpasset hver pasients behov (10, 15, 20). Selv om sykepleierne ikke syntes omgivelsene i hjemmet var gunstige for å utøve sykepleie, var det likevel viktig at de fokuserte på at hjemmet var den beste plassen å være for pasienten (21).
Diskusjon
God tilnærming og kommunikasjon kan skape trygghet
I studiene vi inkluderte i vår oppgave, var et gjennomgående funn at det er nødvending med god kommunikasjon og trygg relasjonsbygging. I praksis har vi sett at god kommunikasjon er en viktig faktor for å bygge en relasjon. Det er viktig at en sykepleier er til stede i samtalen, som er bevisst på sine kommunikasjonsegenskaper og hvordan de kan påvirke relasjonen.
Sykepleieren har makt til blant annet å velge mellom å lytte til pasienten eller å overhøre det som blir uttrykt (23). Funnene våre viser at tillit var en viktig faktor for å kunne bygge en relasjon. For at pasienten skal kunne oppleve en verdig siste tid i hjemmet, må sykepleieren være klar over dette maktforholdet og bevisst på tilliten vedkommende har som profesjonsutøver (3).
Funnene viser også at trygghet er en grunnleggende faktor for palliativ pleie i hjemmet og for en verdig siste tid for pasientene. Vi har erfart fra praksis at trygghet kan bidra til å skape nære relasjoner og føre til bedre utøvelse av sykepleie. I tillegg har vi sett at pårørende har en essensiell rolle i den palliative pleien i hjemmet (3).
Samtaler om livet og døden kan være utfordrende for sykepleiere.
Pasienter i livets siste fase kan ha mange spørsmål, tanker og følelser knyttet til meningen med livet og hvordan tiden fremover kan bli (2). I henhold til funnene våre må sykepleieren ha etablert en god relasjon med pasienten for å kunne ha samtaler om eksistensielle og spirituelle temaer. Samtaler om livet og døden kan være utfordrende for sykepleiere, som må være oppmerksom på sin egen forforståelse og refleksjoner om døden (3).
NOU 1999: 2 viser til «Erklæring om den døendes rettigheter», der den enkelte har rett til å uttrykke sine tanker og følelser omkring sin forestående død på sin egen måte (5). Funn i vår oppgave som er støttet av teori (23), viser at det er viktig at samtaler om dype og vanskelige temaer foregår på pasientens premisser. Pasientene har individuelle behov for å uttrykke seg og vise følelser, og sykepleieren må se den enkelte.
Sykepleiere bidrar til å sikre verdighet og livskvalitet
For å bidra til å bevare pasientens livskvalitet er det avgjørende å lindre pasientens symptomer. Både fysiske, emosjonelle og eksistensielle symptomer preger den palliative fasen. Når pasienter lider som følge av sykdom og sorg, gir det mening å lindre ved å fremme opplevelsen av håp (24).
Hva som gir håp og mening, er svært individuelt. Sykepleierne i studien erfarte at de kunne ivareta pasientens verdighet og integritet gjennom økt oppmerksomhet på autonomi og brukermedvirkning, og ved å la pasientene få «leve helt frem til de dør».
Sykepleierne erfarte også at det var viktig å støtte opp om pasientens håp på en realistisk måte. Det understrekes i sykepleiernes yrkesetiske retningslinjer, hvor det står at «sykepleieren skal understøtte håp, mestring og livsmot hos pasienten» (25).
I pasient- og brukerrettighetsloven er også brukermedvirkning, pasientenes selvbestemmelsesrett, myndiggjøring og retten til informert samtykke sentralt (4). Sykepleierens oppgave blir å tilrettelegge for at den enkelte pasienten skal kunne leve sitt liv og ta egne valg så langt det lar seg gjøre (26).
Funnene våre speiler viktigheten av dette. Pasientene skal etter «Erklæring om den døendes rettigheter» ha rett til å bevare sin individualitet og ikke dømmes for sine valg, selv om det går imot andres oppfatninger (5).
Pasienter som er under palliativ behandling, har rett til en palliativ plan.
Pasienter som er under palliativ behandling, har rett til en palliativ plan som skal utvikles i samarbeid med pasienten og eventuelt pårørende. Planen skal bidra til å sikre verdighet, forutsigbarhet og en helhetlig tjeneste (26).
Det palliative forløpet for pasienter som ønsker å dø i hjemmet, kan by på mange utfordringer. Et tverrfaglig samarbeid mellom ulike profesjoner vil kunne bidra til å gi en helhetlig og personsentrert pleie (26).
Konklusjon
Døden er et tema som i dagens samfunn kan være vanskelig å prate om, men som er en naturlig del av alle menneskers liv. For en sykepleier kan møtet med døden og pasientens siste fase i livet være en del av arbeidshverdagen. Det er derfor nødvendig å ha forståelse for samt kunnskap og erfaring om temaet for å kunne utøve en verdig og helhetlig sykepleie til disse pasientene.
Vår litteraturgjennomgang viser at sykepleiernes evne til å skape en trygg relasjon med pasienter og pårørende samt en god kommunikasjon var viktige faktorer for at pasienten skulle få en verdig siste tid i hjemmet. En gjensidig relasjon bygd på tillit var avgjørende for at pasienten skulle føle seg trygg.
Pasientens verdighet ble ivaretatt ved å se den enkelte pasientens ønsker, behov og muligheter og gi vedkommende mulighet til å få leve helt frem til døden. Lindring av symptomer er viktig for pasientens verdighet, slik at vedkommende slipper unødige lidelser.
Forfatterne oppgir ingen interessekonflikter.
Referanser
1. NOU 2017: 16. På liv og død – Palliasjon til alvorlig syke og døende. Oslo: Departementenes sikkerhets- og serviceorganisasjon, Informasjonsforvaltning; 2017.
2. Thoresen L, Dahl M. Sykepleie til den døende pasienten. I: Grov EK, Holter IM, red. Grunnleggende kunnskap i klinisk sykepleie. Oslo: Cappelen Damm; 2016. s. 926–60.
3. Birkeland A, Flovik AM. Sykepleie i hjemmet. 3. utg. Oslo: Cappelen Damm Akademisk; 2018.
4. Lov 2. juli 1999 nr. 63 om pasient- og brukerrettigheter (pasient- og brukerrettighetsloven). Tilgjengelig fra: https://lovdata.no/dokument/NL/lov/1999-07-02-63 (nedlastet 14.06.2022).
5. NOU 1999: 2. Livshjelp – Behandling, pleie og omsorg for uhelbredelig syke og døende. Oslo: Departementenes servicesenter, Informasjonsforvaltning; 1999.
6. Meld. St. 24 (2019 –2020). Lindrende behandling og omsorg – Vi skal alle dø en dag. Men alle andre dager skal vi leve. Oslo: Helse- og omsorgsdepartementet; 2020.
7. Helsebiblioteket. Sjekklister. Helsebiblioteket; 2016. Tilgjengelig fra: https://www.helsebiblioteket.no/kunnskapsbasert-praksis/kritisk-vurdering/sjekklister (nedlastet 22.01 2022).
8. Slettebø Å. Forskningsetikk. I: Brinchmann BS, red. Etikk i sykepleien. Oslo: Gyldendal Akademisk; 2016. s. 241–57.
9. Evans D. Systematic reviews of interpretive research: interpretive data synthesis of processed data. Aust J Adv Nurs. 2002;20(2):22–6.
10. Danielsen BV, Sand AM, Rosland JH, Førland O. Experiences and challenges of home care nurses and general practitioners in home based palliative care – a qualitative study. BMC Palliat Care. 2018;17(1):95. DOI: 10.1186/s12904-018-0350-0
11. Griffiths J, Ewing G, Wilson C, Connolly M, Grande G. Breaking bad news about transitions to dying: a qualitative exploration of the role of the district nurse. Palliat Med. 2015;29(2):138–46. DOI: 10.1177/0269216314551813
12. Hemberg J, Bergdahl E. Cocreation as a caring phenomenon – nurses’ experiences in palliative home care. Holistic Nursing Practice. 2019;33(5):273–84. DOI: 10.1097/HNP.0000000000000342
13. Hemberg J, Bergdahl E. Dealing with ethical and existential issues at end of life through co-creation. Nurs Ethics. 2020;27(4):1012–31. DOI: 10.1177/0969733019874496
14. Pusa SKH, Nilsson M, Sundin K. District nurses’ lived experiences of meeting significant others in advanced home care. Scand J Caring Sci. 2014;29(1):93–100. DOI: 10.1111/scs.12134
15. Rydé K, Hjelm K. How to support patients who are crying in palliative home care: an interview study from the nurses’ perspective. Prim Health Care Res Dev. 2016;17(5):479–88. DOI: 10.1017/S1463423616000037
16. Seipp H, Haasenritter J, Hach M, Becker D, Ulrich L, Schütze D, et al. How can we ensure the success of specialised palliative home-care? A qualitative study (ELSAH) identifying key issues from the perspective of patients, relatives and health professionals. Palliat Med. 2021;35(10):1844–55. DOI: 10.1177/02692163211026516
17. Walshe C. Aims, actions and advance care planning by district nurses providing palliative care: an ethnographic observational study. Br J Community Nurs. 2020;25(6):276–86. DOI: 10.12968/bjcn.2020.25.6.276
18. Hemberg J, Bergdahl E. Ethical sensitivity and perceptiveness in palliative home care through co-creation. Nurs Ethics. 2020;27(2):446–60. DOI: 10.1177/0969733019849464
19. Karlsson C, Berggren I. Dignified end-of-life care in the patients’ own homes. Nurs Ethics. 2011;18(3):374–85. DOI: 10.1177/0969733011398100
20. Munck B, Sandgren A. The impact of medical technology on sense of security in the palliative home care setting. Br J Community nurs. 2017;22(3):130–5. DOI: 10.12968/bjcn.2017.22.3.130
21. Alvariza A, Mjörnberg M, Goliat I. Palliative care nurses’ strategies when working in private homes – a photo-elicitation study. J Clin Nurs. 2019;29(1–2):139–51. DOI: 10.1111/jocn.15072
22. Huisman BAA, Geijteman ECT, Dees MK, Schoenwille NN, Wieles M, van Zuylen L, et al. Role of nurses in medication management at the end of life: a qualitative interview study. BMC Palliat care. 2020;19(1):68. DOI: 10.1186/s12904-020-00574-5
23. Schmidt H. Har du tid til det, da? Om åndelig omsorg i sykepleien. Bergen: Fagbokforlaget; 2011.
24. Lorentsen VB. Hvordan kan sykepleieren styrke pasientens håp? Sykepleien. 2003;91(21):38–41. DOI: 10.4220/sykepleiens.2003.0067
25. Norsk Sykepleierforbund (NSF). Yrkesetiske retningslinjer. Oslo: NSF; u.å. Tilgjengelig fra: https://www.nsf.no/etikk-0/yrkesetiske-retningslinjer (nedlastet 27.04.2022).
26. Staats K, Grov EK, Husebø B, Tranvåg O. Hva styrker verdigheten til kreftsyke kvinner som ønsker å dø hjemme? Sykepleien. 2019;107(76713):e-76713. DOI: 10.4220/Sykepleiens.2019.76713






























0 Kommentarer