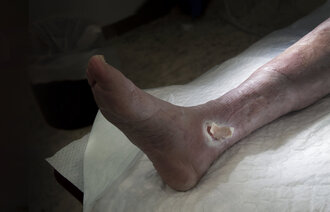
Fotsår på grunn av diabetes påvirker livet i stor grad
Tillit til behandleren og støtte fra familien er to faktorer som kan påvirke hvordan sårbehandlingen etterleves.
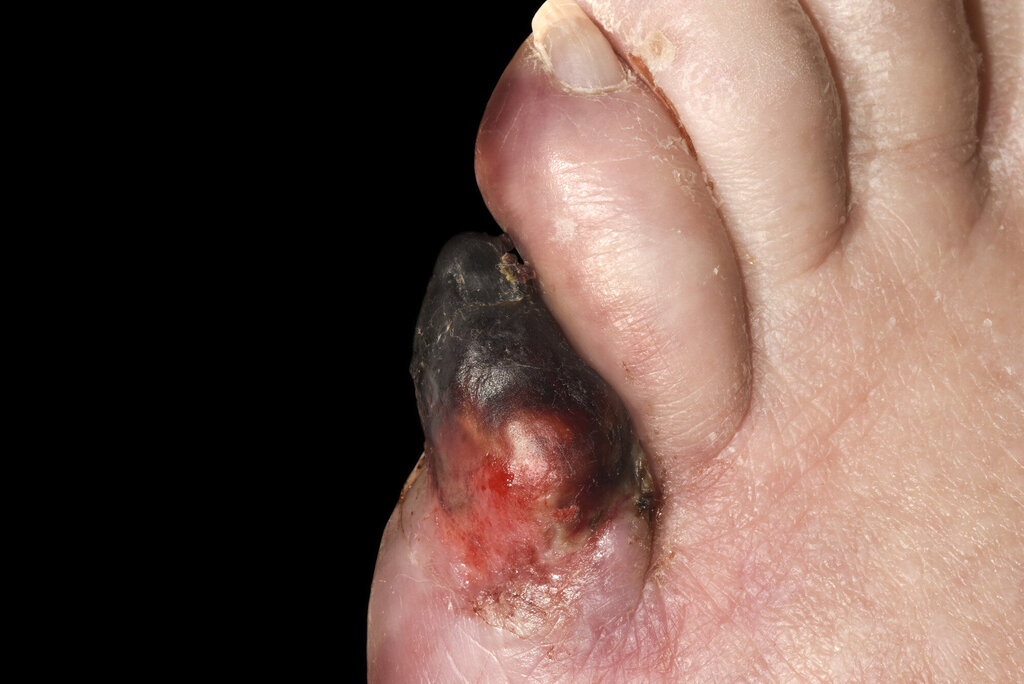
Diabetes mellitus er en utbredt kronisk sykdom, og opptil en av tre pasienter får fotsår. Diabetiske fotsår er ofte vanskelig å behandle. Behandlingen er langvarig og tar ofte stor plass i pasientens liv. Pasienten utfører viktig behandling selv i form av sårbehandling og avlastning, men forskning viser at behandlingen er krevende å etterleve. Denne artikkelen presenterer resultatene fra intervjuer med sju pasienter om deres erfaringer med å leve med diabetiske fotsår.
Diabetes mellitus ses på som en av verdens store helseutfordringer. I 2014 levde cirka fem prosent av Norges befolkning med en diabetesdiagnose (1). Den globale forekomsten av diabetiske fotsår er på cirka seks prosent, ifølge en systematisk metaanalyse fra 2017 (2).
Behandlingen kan være inngripende
Diabetiske fotsår er ofte vanskelige å behandle. Behandlingen griper ofte inn i pasientens liv og kan strekke seg over lang tid (3). Pasienten står ofte for en svært viktig del av behandlingen selv (4).
Viktig egenbehandling innebærer avlastning av såret, ofte ved bruk av behandlingshjelpemidler, sårbehandling, antibiotikabruk og god blodsukkerkontroll (5). Tiltakene kan isolert sett virke enkle å etterleve, men gjennom egen praksis ser vi at disse tiltakene er komplekse og krevende for mange pasienter.
Kunnskap om etterlevelse av behandling er et stort og viktig felt innen kronisk sykdom på pasientnivå, men også på samfunnsøkonomisk nivå (6). Tidligere forskning på etterlevelse av medikamentell diabetesbehandling peker på stor kompleksitet og mange ulike faktorer som påvirker etterlevelsen (7, 8).
For å få innblikk i hvordan det er å leve med diabetiske fotsår og fotsårbehandling, gjennomførte vi intervjuer med sju diabetespasienter med fotsår. Vi hadde søkelys på å identifisere mulige faktorer som kan påvirke etterlevelsen av egenbehandlingen.
Slik foregikk datainnsamling og analyse
Vi inviterte pasienter som fikk fotsårbehandling for et aktivt fotsår. Inklusjonskriteriene var at pasienten var over 18 år, samtykkekompetent og hadde erfaring med diabetesfotsår og eventuelt amputasjon på grunn av fotsår. Totalt sju pasienter deltok. Å delta var frivillig, og skriftlig samtykke ble innhentet. Deltakerne kunne når som helst i forløpet trekke seg fra studien.
Dataene ble analysert med bruk av en tematisk analysemetode, i tråd med anbefalinger fra Braun og Clarke (9). Prosessen besto av fire trinn: å bli kjent med dataene, koding, å identifisere foreløpige temaer og å gjennomgå temaene og gi dem navn. Tabell 1 gir et eksempel på analyseprosessen.
Fotsårbehandling påvirker familien
Alle deltakerne hadde innspill om tiden som ble brukt på fotsår og behandling. Et eksempel var at å dusje og stelle fotsåret etterpå krevde mer tid enn før. I tillegg til at fotsårbehandlingen krevde mye tid, ble også aktivitetsnivået i stor grad påvirket. En av deltakerne sa:
«Så det såret påvirker livet mitt. Jeg får ikke gjort det jeg vil. Jeg får ikke gått turer og har vært mye borte fra jobb.»
Flere opplevde at fotsårbehandlingen kunne påvirke den nærmeste familien. Én deltaker fortalte at samboeren i en periode bidro med daglige sårskift. Flere deltakere fortalte om god støtte og hjelp til selve fotsårbehandlingen fra sitt sosiale nettverk. De roste egen familie for veldig god støtte:
«Jeg klarer ikke å delta i oppgaver hjemme. Jeg kunne ikke gå med hunden og ikke kjøre bil. Men jeg har en fenomenal partner som har kjørt meg hit og dit hele tiden.»
Deltaker fryktet å miste jobben
Fotsåret og behandlingen kunne bli samtaleemne i det sosiale liv. En av deltakerne ga uttrykk for at venner trodde man bare kunne amputere tåa, så var man kvitt problemet.
«Allmennkunnskapen blant andre er liten, så mitt lille sår under tåa får ikke den forståelse jeg hadde ønsket. Når folk sier ‘kan du ikke bare ta den’ […] ja, man kan tenke at da er man kvitt problemet. Men sånn er det jo ikke. Det er ikke bare å ta tåa.»
For å kunne leve mest mulig som normalt var det svært viktig for deltakerne å være i arbeid. En av deltakerne fryktet å miste jobben på grunn av mange sykmeldinger, mens en annen erfarte at tilrettelegging i arbeidslivet ikke alltid var så enkelt:
«Det er krevende å være kronisk syk. Jeg kan ikke bare legge fra meg arbeidet, og det krever en del planlegging for å få det til å gå med både jobb og sårbehandling.»
Hjelpemidler skapte utfordringer
Flere svarte at det ikke var vanskelig å følge behandlingsrådene de fikk av behandlerne. Likevel pekte de fleste på flere utfordringer med bruken av behandlingshjelpemidler, som krykker, behandlingssko og ortoser.
Tre av deltakerne la vekt på at det å få utlevert én behandlingssko ga nye problemer. Belastningen ble ujevn, og de opplevde plager i form av ryggsmerter og hofteplager.
En av de tre vektla at skoen fungerte bra med tanke på å avlaste såret, men at den var klumpete, høy og lite estetisk. Det gjorde at deltakerne egentlig ikke ønsket å bruke den. En annen av de tre foreslo at man burde få to behandlingssko fremfor en:
«Det er også en ulempe at du får bare én behandlingssandal, for da får du skjev belastning. Det må jeg si: Skal du ha sånne sko, så må du ha to. Du kan ikke bare ha en. Jeg skulle egentlig bare få en. Men det går ikke. Da ber de om problemer med ryggen og så videre.»
Gnagsår ble et problem
To av deltakerne fortalte om gnag ved bruk av skoen. Det resulterte i nye sår. Den ene fikk gnagsår over vrista av reima og måtte dermed slutte å bruke skoen:
«Jeg hadde spesialsko som skulle avlaste hælen. Den brukte jeg lenge, men den var årsaken til det såret jeg fikk oppå her, på vrista. Den var god for hælen, men dårlig for vrista. Det er det jeg går til behandling for her nå. Det er det såret jeg steller med her nå.»
Tre av deltakerne fortalte at de selv har tilpasset egne behandlingssko, enten fra gammelt skotøy de hadde liggende eller ved tilpasning av gamle behandlingssko de har fått til tidligere sår.
Deltakerne kjente på mentale påkjenninger
Alle deltakerne har kjent på den psykiske påkjenningen det er å ha et diabetisk fotsår, dog noen i større grad enn andre. Å stadig være bekymret for nye sår gjorde én deltaker konstant mentalt sliten, mens en annen av deltakerne var særdeles bekymret for om det var time ledig ved akutt behov:
«Jeg kjenner på angst og redsel. Er de ikke der når jeg trenger dem? Får jeg ikke komme inn?»
Flere av deltakerne var bekymret for såret, om hvordan eller hvorfor det har oppstått. Tre var frustrert over at sårtilhelingen tok så lang tid. Flere var frustrert over at et sår kan påvirke livet på så mange områder. En av deltakerne formulerte det slik:
«Frustrerende, rett og slett. Tenker at et lite sår under stortåa, det styrer så mye av det psykiske og det jeg kan gjøre. Det er der hele tiden. Et bitte lite sår er frustrerende.»
Hvilke mestringsstrategier valgte deltakerne?
Deltakerne beskrev forskjellige mestringsstrategier eller personlige egenskaper som hjalp dem med å håndtere ulike utfordringer rundt fotsårbehandlingen. Eksempler var ikke å føle på motløshet, å være «flink til å glemme», å kjenne på takknemlighet over vellykket behandling, å ha høy tålegrense og å tenke at ting kunne vært verre. En av deltakerne snakket om evnen til å legge vonde opplevelser bak seg:
«Jeg kom hjem etter fem måneder på sykehus og rehabilitering. Da var jeg […]. Det legger vi bak oss. Ja, det er ikke noen annen mulighet. For hvis jeg skal gå og tygge på dette, så kommer jeg ikke videre. Familie og, nei […] nå fungerer protesen veldig bra, og jeg går både med og uten krykker.»
En deltaker som trengte å få tilpasset et hjelpemiddel, opplevde at ikke alle ortopediklinikker kunne skaffe hjelpemiddelet. Vedkommende oppsøkte derfor selv den ortopediklinikken som hadde det beste utvalget, og deltakeren bestilte hjelpemidlene sine der.
«Nå har jeg valgt å få fottøy fra det jeg vurderer som den beste ortopediske klinikken. Oppfølging har jeg fått fra min ortopediske fotklinikk, for de hadde kompetanse for å lage skotøy. For de første du møter, er ikke nødvendigvis de beste.»
Tillit til behandleren kan påvirke etterlevelsen
Ærlig kommunikasjon ble trukket frem som en vesentlig faktor som kunne påvirke fotsårbehandlingen. En deltaker fortalte om brutal ærlighet fra en behandler. Tonen var tøff der og da, men deltakeren opplevde beskjeden som riktig. En annen opplevde å få kjeft av sin behandler, men omtalte likevel denne behandleren som helt fantastisk. En deltaker sa:
«Jeg stoler 100 prosent på dem, selv om de ikke alltid gir et vellykket resultat. Men jeg stoler på dem. De råder meg til det som er riktig. Jeg tenker at her vet de hva de gjør. Her er de ærlige. Når det har gått dårlig og de sier det, kan jeg bli lei meg, men jeg vil at de skal være ærlige.»
Fem av deltakerne mente behandlerne viste empati ved å være oppriktig interessert i dem og deres situasjon. Disse behandlerne var lette å prate med, hyggelig å komme til, og de var gode lyttere.
Flere opplevde å få motstridende beskjeder
Seks deltakere mente at å få motstridende signaler og beskjeder kunne svekke tilliten til behandlere og behandlingsrådene. Det kunne igjen påvirke etterlevelsen negativt.
Et eksempel på motstridende beskjeder var å få ulike behandlingsråd fra forskjellige behandlere. Et annet var å ikke få behandlingstimer tilstrekkelig ofte. At spesialister konsentrerte seg om sitt felt og ikke vurderte helheten når de kom med sine behandlingsråd, ble trukket frem som et annet eksempel. En deltaker hadde også erfart å bli påført et nytt alvorlig fotsår under sykehusinnleggelse:
«Men jeg må være ærlig og si at jeg har ikke tillit til sykehuset. Sånn er det bare. I og med at de påførte meg ny skade og nesten en amputasjon til mens jeg lå der.»
Samvalg er en brikke i puslespillet
Seks av sju deltakere snakket om konkrete erfaringer med samvalg. Å være med og påvirke behandlingsbeslutninger var utelukkende positivt. Noen av deltakerne hadde innsigelser mot foreslåtte behandlingsbeslutninger, noe som i flere tilfeller førte til endret behandling.
En deltaker fortalte om fotsåret under tåa som legen, etter to års behandlingstid, foreslo å amputere. Deltakeren ønsket ikke amputasjon, og i samtalen med legen ble de enige om å forsøke sårrevisjon i stedet. Revisjonen ble utført, og deltakeren var fornøyd med å ha blitt hørt:
«Da sa jeg at jeg vil helst ikke amputere den tåa, og da bestemte de at de ville prøve den operasjonen først. Da var jeg med på å påvirke den beslutningen. Så det synes jeg var veldig fint.»
En deltaker opplevde å få velge mellom tre alternative behandlingsmuligheter. Da valget var tatt, la behandleren og deltakeren en videre plan sammen. Deltakeren var glad for valgmuligheten og ble svært fornøyd med resultatet.
En av deltakerne som hadde lang erfaring med fotsår, fortalte om egne vurderinger når det gjaldt å følge behandlingsråd. Deltakeren mente at når såret var lite og ikke vondt, var det greit å øke belastningen på såret, til tross for råd om avlastning. Deltakeren mente kroppen fungerte bedre når den var i bevegelse. Da såret ble verre, lyttet deltakeren i større grad til behandlerens råd:
«Nå har ikke såret vært vondt, og det har vært ganske lite, og endelig har jeg kunne gå normalt igjen. Fordi min allmenntilstand nå, den er så bra som den ikke har vært på lenge. Men det skyldes også at jeg ikke har hørt på sykepleieren, at jeg har vært mye i bevegelse. Jeg stoler på egen vurderingsevne. Jeg har jo lyttet til råd tidligere, men når situasjonen er mer alvorlig, fordi sårene har vært store og stygge, da har jeg i høyeste grad lyttet.»
Noen råd kan begrense uavhengigheten
Til tross for at vi kun gjennomførte sju intervjuer, samsvarer våre funn i stor grad med tidligere forskning. En oversiktsstudie fra 2016 (6) undersøkte faktorer som påvirket etterlevelsen av behandlingssko, men fant ingen avgjørende faktorer som kunne påvirke etterlevelsen.
En senere studie (10) fant at motivasjon kan ha positiv effekt på etterlevelsen av behandlingsfottøy. Å be en pasient med fotsår om å «ikke belaste foten» eller om å «gå så lite som mulig» er ifølge Hochlenert og medarbeidere (3) urealistisk. Det vil kunne begrense pasientens uavhengighet og føre til at pasienten i stor grad blir avhengig av hjelp fra andre (11).
Å vise empati og forståelse kan i tillegg til god kommunikasjon være med på å forebygge angst og redsel, samtidig som det kan skape tillit. Disse faktorene kan ifølge Coffey og medarbeidere (12) føre til økt etterlevelse av behandlingsrådene. Kunnskap om mestring hos personer med diabetes er rapportert å påvirke etterlevelsen (7, 13).
Støtte fra familien er viktig
Settineri og medarbeidere (14) fant også at et sterkt tillitsforhold kan være med på å øke etterlevelsen av behandlingsrådene. Flere studier viser også at støtte fra familie er viktig når det gjelder fotsårbehandling. Det kan forbedre etterlevelsen og terapeutisk atferd (6–8).
Våre funn viser at fotsår påvirker livet i stor grad. Ønsket om å være aktiv kommer i konflikt med å skulle avlaste såret. For at pasienter skal kunne leve så normalt som mulig, er det viktig med kreative løsninger som tilpasning av egne behandlingssko. Høy grad av helsekompetanse og bruk av mestringsstrategier er også sentralt.
Tilliten en pasient har til behandleren, kan påvirke tilliten til behandlingsrådene og etterlevelsen av dem. Vi foreslår at fremtidige studier bør undersøke diskrepansen mellom kunnskap og praksis som kan finnes hos både pasienter og behandlere – og psykososiale faktorer som kan påvirke etterlevelsen.
























0 Kommentarer