Hypotermi og dagkirurgi – anestesisykepleiernes erfaring
Bakgrunn: Pasienter som gjennomgår kirurgi, er utsatt for hypotermi i løpet av den perioperative perioden og har derfor høyere risiko for komplikasjoner. Forebygging og behandling av hypotermi er godt dokumentert. Likevel viser forskning at tiltak som forebygger hypotermi, ikke alltid iverksettes.
Hensikt: Å få økt kunnskap og forståelse om hvordan anestesisykepleiere forebygger hypotermi hos dagkirurgiske pasienter.
Metode: Studien har et kvalitativt beskrivende design med fokusgruppeintervju som metode. To fokusgruppeintervjuer ble gjennomført. Utvalget besto av 13 anestesisykepleiere fra dagkirurgiske avdelinger ved to forskjellige sykehus. Vi benyttet Malteruds systematiske tekstkondensering i analysen.
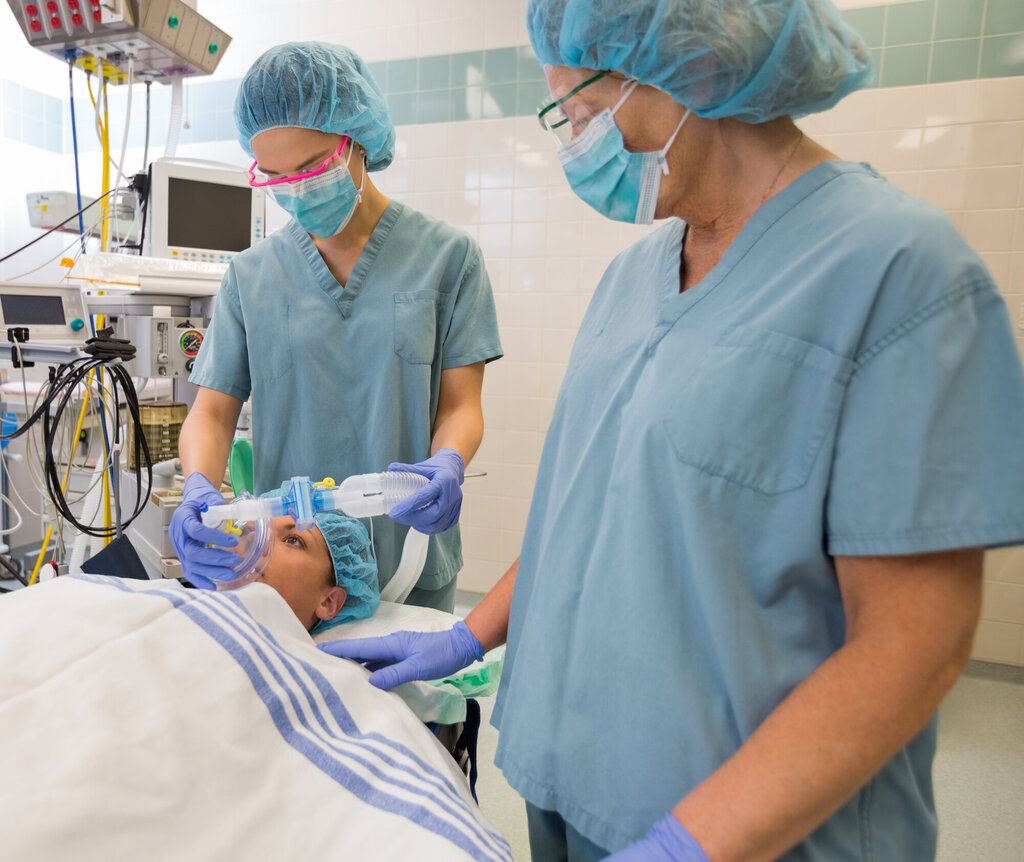
Resultat: Deltakerne opplevde at det var mangelfull standardisering av temperaturmålemetoder og ulik praksis av sjekklisten «Trygg kirurgi». Det var ulik oppfatning av ressurser som tid, tilgjengelig utstyr og økonomi på de forskjellige sykehusene, noe som kunne påvirke arbeidet med å forebygge hypotermi. Deltakerne beskrev hovedsakelig at de hadde et godt samarbeid med de andre i teamet, men også at motstridende interesser kunne oppstå. Anestesisykepleierne viste omsorg for pasienten ved å dekke til hodet, forvarme intravenøs væske og varme opp tepper og sokker.
Konklusjon: Det var mangelfull standardisering rettet mot å forebygge hypotermi blant dagkirurgiske pasienter. Videre var det forskjell på hvordan temperaturen ble målt, og på hvilke rutiner avdelingene hadde. En praksis der ansatte har nødvendig utstyr og tid til å forebygge hypotermi, bør tilrettelegges. Spørsmål om temperaturmåling bør inngå i «Trygg kirurgi»-sjekklisten på alle sykehus.
Referer til artikkelen
Drageset S, Vågen K, Loddengaard M, Berland A. Hypotermi og dagkirurgi – anestesisykepleiernes erfaring. Sykepleien Forskning. 2021; 16(84918):e-84918. DOI: 10.4220/Sykepleienf.2021.84918
Pasienter som gjennomgår kirurgi, er utsatt for hypotermi i løpet av den perioperative perioden (1–5), spesielt gjelder det abdominal kirurgi (6). Hypotermi defineres somen kjernetemperatur under 36 °C (7). Det anbefales at operasjonspasienter har normaltemperatur, og at kjernetemperaturen måles ved generell anestesi som varer lenger enn 30 minutter (8, 9).
Under kirurgi i generell narkose blir pasienten fratatt evnen til å regulere sin egen kroppstemperatur. Anestesimedikamentene påvirker hypothalamus, som fører til nedsettelse av kroppens egen temperaturregulering (5, 8, 9).
Det største varmetapet skjer i løpet av den første timen etter oppstart av anestesi (5, 7, 8, 10). Omgivelsene rundt pasienten påvirker pasientens kroppstemperatur (4, 9), og pasienten taper varme til omgivelsene blant annet ved stråling, fordampning og infusjon av kjølig væske (5, 10). I tillegg er temperaturen på operasjonsstuene ofte lav for å bedre arbeidsforholdene for operasjonsteamet i feltet (5, 10).
Perioperativ hypotermi kan medføre høyere risiko for komplikasjoner som sårinfeksjoner, hjertekomplikasjoner, økt blodtap og transfusjonsbehov samt forlenget postoperativ liggetid (4, 5, 8, 9). Faktorer som alder, gradering av sykelighet, kroppsmasseindeks og operasjonstid påvirker i forskjellig grad hvor mye pasienten er utsatt for hypotermi (11).
Retningslinjer for anestesisykepleie
Helsedirektoratet (12) viser at planlagte, dagkirurgiske inngrep utgjør en stor andel av de kirurgiske inngrepene som blir gjennomført i Norge. Dagkirurgi er en effektiv prosess, der pasienten skrives inn og ut av sykehuset samme dag (13).
Antallet dagkirurgiske behandlinger økte i perioden 2013 til 2017, og i 2017 sto planlagte dagkirurgiske inngrep for mellom 46 og 75 prosent av det totale antallet kirurgiske inngrep i alle helseforetakene i Norge (12, 14). Anestesisykepleiere plikter å forholde seg til Norsk standard for anestesi (15) og Grunnlagsdokument for anestesisykepleiere (16), som er normgivende retningslinjer for utøvelsen av anestesisykepleie.
The National Institute for Health and Care Excellence (NICE) er en av flere internasjonale retningslinjer med klare definisjoner og anbefalinger for å forebygge hypotermi i det perioperative forløpet (7). I tillegg skal «Trygg kirurgi»-sjekklisten benyttes, som sikrer tiltak for å hindre uønsket nedkjøling under operasjonen (14).
Tidligere forskning på temaet
Kunnskapen som helsepersonell har, er viktig for å forebygge hypotermi til den enkelte pasienten (4). Forskning viser likevel at ikke alle velger å måle temperatur før, under eller etter operasjon (4, 17). Giuliano og Hendricks (3) fant i sin studie varierende og noen ganger manglende kunnskap om å iverksette forebyggende tiltak, og om hvilke pasientgrupper som oftere er utsatt for hypotermi.
Vi fant at det er gjort mange kvantitative studier på hypotermi og konsekvenser denne tilstanden medfører (1, 2). Imidlertid finnes det lite kvalitativ forskning på anestesisykepleiernes erfaringer med å forebygge hypotermi. Loe og Moe (17) og Honkavuo og Loe (18) fant i sine kvalitative studier at temperaturmåling og tiltak mot hypotermi ikke alltid gjøres systematisk, og ikke alltid blir implementert.
Anestesisykepleiernes erfaringer med hvordan man kan forebygge hypotermi, kan gi mer innsikt i hvilke tiltak som bør vektlegges hos dagkirurgiske pasienter. Disse erfaringene må anvendes sammen med andre kunnskapskilder for å stadfeste «god praksis». Kunnskapen kan si noe om behovet for opplæring og utforming av retningslinjer.
Hensikten med studien
Hensikten med studien var å få mer kunnskap om og bedre forståelse for hvordan anestesisykepleiere på dagkirurgisk avdeling forebygger hypotermi. Målet var å få innsikt i hvilke tiltak som bør iverksettes.
Metode
Utvalg
Studien har et kvalitativt, beskrivende design med fokusgruppeintervju som metode for å utforske fenomener om felles erfaringer og holdninger (19). Vi brukte semistrukturert intervjuguide (tabell 1).
For å få erfaring fra mindre og større sykehus utførte vi to fokusgruppeintervjuer på to forskjellige sykehus på Vestlandet i perioden april og mai 2018. Det var to intervjuer totalt, ett ved hvert sykehus, der seks deltok på sykehus A og sju på sykehus B.
Vi gjorde en strategisk utvelgelse for å få best mulig variasjon i utvalget til å belyse problemstillingen. Inklusjonskriteriene var følgende: anestesisykepleiere med ulik alder og anestesierfaring fra pasienter med ulike sykdommer og aldersspredning, og som arbeidet i en dagkirurgisk avdeling på forskjellige sykehus.
Datainnsamling
Vi utarbeidet intervjuguiden i fellesskap på bakgrunn av vår erfaring og tidligere forskning, og brukte den som støtte i fokusgruppeintervjuene. Først utførte vi et pilotintervju med tre anestesisykepleiere for å undersøke hvorvidt spørsmålene i intervjuguiden var forståelige og relevante.
I fellesskap bestemte vi å fjerne to av spørsmålene som ikke var gjenkjennelige for praksisfeltet. Videre valgte vi å forenkle noen av spørsmålene som var for lange. Andre- og tredjeforfatteren vekslet på å være moderator og medhjelper. Fokusgruppeintervjuene foregikk på deltakernes arbeidsplass i arbeidstiden og varte mellom 40 og 50 minutter.
Analyse
Rett etter fokusgruppeintervjuene transkriberte vi lydopptakene. Andre- og tredjeforfatteren transkriberte hvert sitt intervju og anonymiserte deltakerne. Siden alle forfatterne er anestesisykepleiere, var det viktig at vi var bevisste på vår egen forforståelse for å unngå forutinntatte holdninger som kunne påvirke funnene.
To av forfatterne har lang erfaring fra anestesiavdeling og utdanning av anestesisykepleiere. Ved det ene sykehuset var det informanter fra samme arbeidsplass som andre- og tredjeforfatteren.
Analysemetoden ble valgt på bakgrunn av type spørsmål og datamateriale og for å kunne sammenfatte informantenes erfaringer på en slik måte at det førte til nye beskrivelser av temaene i fokusgruppediskusjonen.
Vi benyttet firetrinns systematisk tekstkondensering (19). I trinn 1 leste vi gjennom materialet. Dette førte til seks foreløpige temaer som dannet grunnlaget for analysen. I trinn 2 dannet temaene grunnlaget for neste trinn i analysen, som gikk ut på å organisere de delene av teksten som vi ønsket å studere nærmere.
Her satte vi opp koder for å sortere ut meningsbærende enheter i kodegrupper. Hver kodegruppe ble så delt inn i to til tre undergrupper. Samtidig som vi merket de meningsbærende enhetene, begynte vi å systematisere dem. I tredje trinn forenklet vi den utvalgte teksten som ble etablert i andre analysetrinn.
I analysens fjerde og siste trinn ble alle utvalgte deler av teksten i de meningsbærende enhetene satt sammen igjen. Dette kalles rekontekstualisering. Se eksempel i tabell 2.
Etikk
Undersøkelsen ble gjennomført i tråd med Helsinkideklarasjonens etiske retningslinjer (18) og vurdert av Norsk senter for dataforskning (NSD) (prosjektnummer 59291). Informantene undertegnet samtykkeerklæring etter muntlig og skriftlig informasjon om studien. Lydopptak og utskrifter fra intervjuene ble oppbevart på en forskningsserver.
Resultater
Beskrivelse av utvalget
Utvalget besto av tretten sykepleiere: ti kvinner og tre menn med erfaring fra noen måneder til over tretti år. På sykehus A var det seks informanter: to menn og fire kvinner med anestesierfaring fra ett til tretti år. På sykehus B var det sju informanter: en mann og seks kvinner med anestesierfaring fra noen måneder til tjue år.
Dataanalysen avdekket fire temaer: «Mangelfull standardisering av temperaturmålemetoder og retningslinjer», «Tilgjengelighet og ressurser», «Den rådende kulturen på operasjonsavdelingen» og «Omsorg for pasienten».
Mangelfull standardisering av temperaturmålemetoder og retningslinjer
Mangelfull standardisering av temperaturmålemetoder var et tema som preget begge fokusgruppeintervjuene. Informantene oppga at de målte temperaturen underveis i det perioperative forløpet, men at det var forskjell på rutinene, og på hvordan temperaturen ble målt.
Flere av deltakerne på sykehus B problematiserte at temperaturmålemetoden i nasofarynks kunne lage blødning i nese og svelg samt fremkalle bradykardi. Deltakerne diskuterte behovet for en felles temperaturmålemetode som er lett å bruke både på våkne pasienter og pasienter i narkose:
«Jeg synes det er vanskelig å finne en pålitelig måte å måle temperatur, der man kan stole på verdien. I hvert fall en som er lett å bruke på alle pasienter, om de er intuberte eller våkne» (sykehus A).
Sjekklisten på sykehus B inneholdt ikke spørsmål om å måle temperaturen.
Delene «Time-out» og «Avslutning» i sjekklisten «Trygg kirurgi» ble benyttet på begge sykehusene. Men det var forskjell på hvordan sykehus A og B utførte sjekklisten. Anestesisykepleierne på sykehus A ble minnet på temperaturmålingene av operasjonssykepleierne i de obligatoriske spørsmålene når de skulle gå gjennom «Trygg kirurgi». Sjekklisten på sykehus B inneholdt ikke spørsmål om å måle temperaturen:
«Det er operasjonssykepleieren som leser opp Time-out, og da leser operasjonssykepleieren alltid opp ‘Er temperaturen målt?’. Det spør de alltid om, så det er umulig å glemme den avslutningstemperaturen» (sykehus B).
«Du har jo de som er blitt vant til å tenke mye på temperatur på grunn av at det har vært fokus på den i pasientsikkerhetskampanjen i forbindelse med ‘Trygg kirurgi’» (sykehus A).
Anestesisykepleierne på sykehus A hadde utarbeidet egne skriftlige retningslinjer for å forebygge hypotermi. Informantene på sykehus B oppga at de ikke hadde slike retningslinjer, og uttrykte at de kunne føre til at forebygging av hypotermi ble utført forskjellig. Enkelte fortalte at de savnet flere begrunnelser for handlingene de utførte, slik at det ble lettere å forholde seg til hvilke tiltak de skulle benytte for å forebygge hypotermi.
Tilgjengelighet og ressurser
På begge sykehusene ble temaet tilgjengelighet av utstyr og ressurser på avdelingen jevnlig tatt opp av informantene. Flere deltakere omtalte ressurser som blant annet tid og økonomi, men det var også en ulik oppfatning av disse faktorene. Tid i forbindelse med forebyggende arbeid ble beskrevet både på en negativ og positiv måte:
«Så det har vi hele tiden i bakhodet, merker jeg i hvert fall. Ja, tid er en ressurs, og det merker vi mer og mer» (sykehus B).
«Nei, vi rekker ikke å ta på Warm Touch. Skal vi ha det, så skal vi ha det, det er pasienten som avgjør, tenker jeg, og inngrepet» (sykehus A).
Deltakerne på sykehus A var utelukkende positive til avdelingens prioritering av økonomi og varmeforebyggende utstyr.
Deltakerne på sykehus A var utelukkende positive til avdelingens prioritering av økonomi og varmeforebyggende utstyr, som for eksempel kostbare selvvarmende tepper til engangsbruk:
«De EasyWarm-teppene har jeg inntrykk av at er veldig populære og blir mye brukt. Det kommer stadig nye leveranser, så det er et ganske stort forbruk» (sykehus A).
Anestesisykepleierne i begge fokusgruppeintervjuene fortalte at de hadde grei tilgang på tilgjengelig utstyr i avdelingen – varmeforebyggende utstyr som Warm Touch ble hyppig brukt. Men faktorer som støy og varme i operasjonsfeltet kunne sette en stopper for å ta i bruk Warm Touch på sykehus B. Noen ganger ble økonomi omtalt som et hinder for å drive forebyggende arbeid av hypotermi på sykehus B:
«Det skal være effektivt, og det skal være fort. Man skal sikkert bruke minst mulig penger på utstyr underveis [...] Det er jo økonomi i dette, òg» (sykehus B).
Den rådende kulturen på operasjonsavdelingen
I begge fokusgruppeintervjuene fortalte de om et generelt godt samarbeid. Teamet var opptatt av å forebygge hypotermi og at det var pasienten som er i søkelyset. Imidlertid kom det frem at det var stort sett operasjons- og anestesisykepleierne som tok ansvar når det kom til varmetiltak og forebygging av hypotermi:
«Operasjonssykepleierne er like mye fokusert på det som anestesisykepleierne er, tror jeg.» (sykehus A).
Anestesisykepleierne på begge sykehusene ga uttrykk for at det var innarbeidet en kultur der det enkelte ganger kom frem ulike behov i operasjonsteamet for hvilken temperatur de ønsket på operasjonsstuen:
«Det er en godt innarbeidet tradisjon inne på operasjonsstuen at hensynet til kirurgen skal passes på. Så det hensynet til kirurgen er veldig viktig» (sykehus B).
Omsorg for pasienten
På begge sykehusene beskrev anestesisykepleierne hvordan de forebygget hypotermi ved for eksempel å dekke til hodet, forvarme intravenøs væske og varme opp tepper og sokker. Informantene på sykehus A uttrykte at pasientene satte pris på oppvarmede tepper og sokker: «Åh, det var deilig». Deltakerne på sykehus B uttrykte at de hadde måttet kjempe for å beholde slike tiltak, som de beskrev som omsorgsfulle:
«Det er omsorg, selv om det ikke har så langvarig effekt. Pasientene føler et veldig behag, spesielt med disse sokkene. Det var noen som mente at sokkene ikke var nødvendige når vi flyttet til ny avdeling. Men det klarte vi å grine oss til» (sykehus B).
Deltakerne på sykehus B beskrev at de tok vare på den kirurgiske pasienten helt fra det preoperative forløpet. Informantene fortalte at det var viktig å forebygge med varmeteppe hos pasienter mens de ventet på å komme inn på det kalde operasjonsrommet:
«Av og til får pasientene et varmeteppe preoperativt som de kan ha på seg mens de venter. Noen sykepleiere er flinke til dette, noen er ikke så flinke [...] Så her kan vi være flinkere til å forebygge» (sykehus B).
Diskusjon
Hensikten med studien var å få mer kunnskap om og bedre forståelse for hvordan anestesisykepleiere på dagkirurgisk avdeling forebygger hypotermi.
Vi fant at deltakerne på begge sykehusene etterspurte en pålitelig måte å måle temperatur på – en temperatur man kunne stole på uansett om pasienten var våken eller i narkose. Bindu og medarbeidere (5) påpeker at måling av kroppstemperatur er den minst objektive parameteren under operasjon.
Våre funn viste at temperaturmålemetoden ofte var en medvirkende årsak til at temperaturen ikke alltid ble målt. Det samsvarer med Loe og Moes funn om at temperaturmåling før, under og etter operasjon ikke ser ut til å være fast rutine, men er avhengig av bedre teamarbeid og kommunikasjon, personalets kliniske vurdering, pasientens tilstand og organisatoriske rammefaktorer (17).
Hypotermi kan i ytterste konsekvens medføre forlenget sykehusopphold for pasienten og økt risiko for mortalitet (4, 5, 8, 9, 18). Faglige retningslinjer anbefaler at varmeforebyggende tiltak iverksettes for å forebygge hypotermi. Kjernetemperaturen bør måles ved generell anestesi som varer lenger enn 30 minutter (8, 9, 11).
Det mangler standard for hvordan retningslinjer praktiseres
Skriftlige retningslinjer for forebygging av hypotermi er utarbeidet på sykehus A, men samtidig uttrykte informantene mangelfull standardisering av hvordan retningslinjene ble praktisert. Norsk standard for anestesi (15) og Grunnlagsdokument for antestesisykepleiere (16) tar for seg temperatur som et viktig element ved overvåkning av anestesi og beskriver viktigheten av å bruke adekvate metoder for å måle kroppstemperaturen. Men dokumentene omtaler verken målemetoder, hvor temperaturen skal måles, eller når tiltak skal iverksettes.
Forskning viser at kjernetemperaturen bør bli målt på steder som er godt sirkulerte og har høy sammenliknbarhet med resten av kroppen (5, 9). Anestesisykepleierne er avhengige av avdelingens ressurser og retningslinjer (15, 16), men også av egne kunnskaper og rutiner for å måle temperaturen på pasientene og følge opp temperaturmålingen videre.
«Trygg kirurgi»-sjekklisten praktiseres ulikt
«Trygg kirurgi»-sjekklisten benyttes på begge sykehusene, men ble praktisert forskjellig ved temperaturmåling. Sjekklisten skal sørge for at tiltak for å forebygge hypotermi iverksettes (14).
‘Trygg kirurgi’-sjekklisten benyttes på begge sykehusene, men ble praktisert forskjellig ved temperaturmåling.
Haugen og medarbeidere (20, 21) viser til at implementeringen av «Trygg kirurgi» har gitt overveiende positive resultater, som gir bedre pasientsikkerhet. Blant annet fører forebygging av perioperativ hypotermi til færre tilfeller av kirurgiske sårinfeksjoner postoperativt, færre blodtransfusjoner, redusert administrasjon av antibiotika og bedre hjerte- og lungefunksjon.
Det økonomiske utgangspunktet var forskjellig
Funnene i vår undersøkelse viste at det var forskjell på hvordan informantene omtalte tid og økonomi som ressurser. Noen deltakere uttalte seg mer positivt og var upåvirket av tidspress og økonomifokus, i motsetning til andre deltakerne som uttrykte at økonomi kunne være et hinder for å drive forebyggende arbeid av hypotermi.
Ifølge Naalsund og Steen-Hansen (13) fremstilles dagkirurgi som en effektivisert prosess. Dagkirurgi er samfunnsøkonomisk lønnsomt og skal frigjøre plass til andre pasientgrupper (13). Emberland (22) skisserer et stadig større effektivitets- og økonomifokus, der flere og mer komplekse operasjoner blir utført dagkirurgisk.
Kulturen påvirket varmetiltak
Våre funn viste at kulturen hadde innvirkning på at varmetiltak ble iverksatt. Deltakerne beskrev et spesielt godt samarbeid mellom anestesi- og operasjonssykepleierne i forebygging av hypotermi. Ifølge Eide (23) er forebygging av hypotermi en tverrfaglig samarbeidsoppgave i et operasjonsteam.
Nightingale (24) belyser at det å være ansvarlig ikke bare er å ta de rette forholdsreglene selv, men også sørge for at alleandre også tar ansvar. Videre fant vi at hensynet til den enkeltes behov i operasjonsteamet syntes å bli ivaretatt fremfor pasientens behov.
På begge sykehusene forebygges hypotermi gjennom handlinger som informantene beskrev som omsorgsfulle.
Leonardsen beskriver hvordan de forskjellige personene i et operasjonsteam erfarer det tverrfaglige samarbeidet dem imellom. Hun skisserer et hierarkisk system der motstridende interesser kan oppstå (25).
På begge sykehusene forebygges hypotermi gjennom handlinger som informantene beskrev som omsorgsfulle. Ifølge Martinsen kan også omsorg vises gjennom praktisk handling (26). De varme sokkene og teppene kan illustrere omsorgen sykepleierne viser overfor pasientene, som kan ses i lys av vår yrkesetikk.
Grunnlagsdokumentet for anestesisykepleiere beskriver at operasjonsteamet skal arbeide for å oppnå best mulig pasientomsorg (16). Nortvedt påpeker at det er viktig med en helsetjeneste der pasienten blir sett og hørt (27).
Metodiske betraktninger
En styrke ved studien er valget av fokusgruppeintervju. Erfaringer og meninger som informantene delte i gruppediskusjonene, bidro til nye refleksjoner og tanker. Vi fikk mange gode beskrivelser av temaer som kan være relevante for og gi økt bevissthet om forebygging av hypotermi hos dagkirurgiske pasienter.
I kvalitativ forskning er det ifølge Malterud (19) en fordel med erfaring, kunnskap og kjennskap til konteksten. Imidlertid kan vår forforståelse som anestesisykepleiere og forskning på egen arbeidsplass ha gitt forutinntatte holdninger som har påvirket funnene.
Vi var bevisste på disse momentene og tilstrebet at egne kunnskaper, opplevelser og erfaringer skulle påvirke minst mulig. Intervjuguiden ble utprøvd i ett pilotintervju. Tre fokusgruppeintervjuer fordelt på tre sykehus var planlagt, men av praktiske årsaker rekrutterte vi informanter til to fokusgruppeintervjuer på to sykehus.
Utvalget ble derfor mindre enn planlagt. For å oppnåmetning i dataene kunne flere fokusgruppeintervjuer gitt mer rikholdige data. En jevnere fordeling med kjønn kunne vært en fordel med tanke på variasjon i utvalget (19), men samtidig må hensikten med et homogent utvalg balanseres mot variasjon i utvalget. Det er mangfoldet i erfaringene som skaper nyanser i dataene.
Studien kunne også vært styrket hvis operasjonssykepleierne hadde vært med, da forebygging av hypotermi er et felles ansvar i operasjonsteamet. Imidlertid ønsket vi i denne studien å ha oppmerksomheten på anestesisykepleiernes erfaring med å forebygge hypotermi, da det er lite forskning på dette temaet.
Konklusjon
Det var mangelfull standardisering av forebygging av hypotermi blant dagkirurgiske pasienter, noe som kan tyde på et behov for bedre oppfølging av temperaturmåling og rutiner. Videre bør det tilrettelegges for en praksis der ansatte har nødvendig utstyr og tid til å forebygge hypotermi.
Det er også en fordel å opplyse om retningslinjer og undervise om hypotermi for ansatte på dagkirurgiske avdelinger. Spørsmål om temperaturmåling bør inngå i «Trygg kirurgi»-sjekklisten på alle sykehus.
Det kunne vært interessant å kartlegge det tverrfaglige samarbeidet og bruken av sjekklister i en større studie, og intervjue alle profesjoner i operasjonsteamet.
Referanser
1. Shaw CA, Steelman VM, DeBerg J, Schweizer ML. Effectiveness of active and passive warming for the prevention of inadvertent hypothermia in patients receiving neuraxial anesthesia: a systematic review and meta-analysis of randomized controlled trials. J Clin Anesth. 2017;38:93–104. DOI: 10.1016/j.jclinane.2017.01.005
2. Liu S, Pan Y, Zhao Q, Feng W, Han H, Pan Z, et al. The effectiveness of air-free warming systems on perioperative hypothermia in total hip and knee arthroplasty: a systematic review and meta-analysis. Medicine (Baltimore). 2019;98(19):e15630. DOI: 10.1097/MD.0000000000015630
3. Matilda E, Westergaard-Nielsen E, Henricson M. Preoperative peripheral and core temperature: an observational study at a day-surgery unit. Br J Nurs. 2020;29(3):160–4. DOI: 10.12968/bjon.2020.29.3.160
4. Giuliano KK, Hendricks J. Inadvertent perioperative hypothermia: current nursing knowledge. AORN J. 2017;105(5):453–63. DOI: 10.1016/j.aorn.2017.03.003
5. Bindu B, Bindra A, Rath G. Temperature management under general anesthesia: compulsion or option. J Anaesthesiol Clin Pharmacol. 2017;33(3):306-16. DOI: 10.4103/joacp.JOACP_334_16
6. Sagiroglu G, Ozturk GA, Baysal A, Turan FN. Inadvertent perioperative hypothermia and important risk factors during major abdominal surgeries. J Coll Physicians Surg Pak. 2020;30(2):123–8. DOI: 10.29271/jcpsp.2020.02.123
7. NICE, National Institute for Health and Care Excellence. Hypothermia: prevention and management in adults having surgery [publisert 23.04.2008, oppdatert 14.12.2016, sitert 23.03.2018]. NICE; 2008. Tilgjengelig fra: https://www.nice.org.uk/guidance/cg65
8. Sessler DI. Perioperative thermoregulation and heat balance. Lancet. 2016;387(10038):2655–64. DOI: 10.1016/S0140-6736(15)00981-2
9. Sessler D. Perioperative temperature management. I: Post TW, red. UpToDate. Waltham, MA: UpToDate. Tilgjengelig fra: https://www.uptodate.com/contents/perioperative-temperature-management (nedlastet 28.09.2019).
10. Berg T, Hagen O. Forebygging og behandling av anestesirelaterte komplikasjoner. I: Dåvøy GAM, Eide PH, Hansen I, red. Operasjonssykepleie. 2. utg. Oslo: Gyldendal Akademisk; 2018. s. 280–1.
11. Broback BE, Skutle GØ, Dysvik E, Eskeland A. Preoperativ oppvarming med varmluftsteppe forebygger hypotermi under operasjon. Sykepleien Forskning. 2018;13(65819):e-65819. DOI: 10.4220/Sykepleienf.2018.65819
12. Helsedirektoratet. Samdata spesialisthelsetjenesten 2015. Oslo: Helsedirektoratet; 2016. IS-2485. Tilgjengelig fra: https://www.helsedirektoratet.no/rapporter/samdata-spesialisthelsetjenesten/Samdata%20Spesialisthelsetjenesten%202015.pdf (nedlastet 04.03.2018).
13. Naalsund U, Steen-Hansen E. Dagkirurgiske pasienter. I: Dåvøy GAM, Eide PH, Hansen I, red. Operasjonssykepleie. 2. utg. Oslo: Gyldendal Akademisk; 2018. s. 449–62.
14. Pasientsikkerhetsprogrammet. Trygg kirurgi. Oslo: Helsedirektoratet; 2014. Tilgjengelig fra: https://pasientsikkerhetsprogrammet.no/om-oss/innsatsomrader/trygg-kirurgi (nedlastet 26.03.2021).
15. Anestesisykepleierne NSF. Norsk standard for anestesi. Oslo: Anestesisykepleierne NSF; 2016. Tilgjengelig fra: https://www.alnsf.no/anestesisykepleierne/norsk-standard-for-anestesi (nedlastet 20.03.2018).
16. International Federation of Nurse A. Grunnlagsdokument for anestesisykepleiere. Oslo: Anestesisykepleierne NSF; 2016.
17. Loe SAK, Mo BE. Forebygging og behandling av utilsiktet peroperativ hypotermi hos operasjonspasienten: en kvalitativ studie av anestesi- og operasjonssykepleieres erfaringer. Gjøvik: Høgskolen i Gjøvik; 2010.
18. Honkavuo L, Loe SAK. Nurse anesthetists' and operating theater nurses' experiences with inadvertent hypothermia in clinical perioperative nursing care. J Perianesth Nurs. 2020;35(6):676–81. DOI: 10.1016/j.jopan.2020.03.011
19. Malterud K. Kvalitative forskningsmetoder for medisin og helsefag. 4. utg. Oslo: Universitetsforlaget; 2017.
20. Haugen AS, Sevdalis N, Søfteli. Impact of the World Health Organization surgical safety checklist on patient safety. Anesthesiology. 2019;131(2):420–5. DOI: 10.1097/aln.0000000000002674
21. Haugen AS, Waehle HV, Almeland SK, Harthug S, Sevdalis N, Eide GE, et al. Causal analysis of World Health Organization's surgical safety checklist implementation quality and impact on care processes and patient outcomes: secondary analysis from a large stepped wedge cluster randomized controlled trial in Norway. Ann Surg. 2019;269(2):283–90. DOI: 10.1097/SLA.0000000000002584
22. Emberland I. Anestesisykepleierens ivaretakelse av operasjonspasienten i det korte møtet: Vurdering av muligheter, handling og begrunnelse [masteroppgave]. Tromsø: Det helsevitenskapelige fakultet, Institutt for helse- og omsorgsfag, UiT Norges arktiske universitet; 2017. Tilgjengelig fra: https://munin.uit.no/handle/10037/12733 (nedlastet 26.03.2021).
23. Eide PH. Forebygging av hypotermi. I: Dåvøy GAM, Eide PH, Hansen I, red. Operasjonssykepleie. 2. utg. Oslo: Gyldendal Akademisk; 2018. s. 307–19.
24. Nightingale F. Notater om sykepleie. 2. utg. Oslo: Universitetsforlaget; 1997.
25. Leonardsen A-CL. Tverrfaglig samarbeid i operasjonsteamet. Nordisk sygeplejeforskning. 2015;5(2):218–27.
26. Martinsen K. Omsorg, sykepleie og medisin: historisk-filosofiske essays. Oslo: Tano; 1989.
27. Nortvedt P. Er omsorg realistisk? Sykepleien. 2014;102(5):66–7. Tilgjengelig fra: https://sykepleien.no/etikk/2014/04/er-omsorg-realistisk (nedlastet 12.03.2021).
Mest lest
Doktorgrader
Selvrealisering og betydning for helsesykepleieres fortsatte yrkesutøvelse. En kvalitativ studie.
Dårlig samvittighet hos sykepleiere - En multimetodestudie om sykepleieres erfaring med dårlig samvittighet i sykehjem og hjemmebasert omsorg
Helserelatert livskvalitet og mental helse etter ekstremt prematur fødsel
Å leke med dukker i sykepleierutdanningen














0 Kommentarer