– Det er vanskelig å tenke, regne og snakke samtidig

To av tre legemiddelfeil skjer under administrering. Der står sykepleiere ofte alene.
I Alma Mulacs ferske doktorgrad kommer det frem at to av tre feilmedisineringer på sykehus skjer under administrering. Mange av de alvorlige feilene skjer også her.
Administrering betegner prosessen med å lese legens forskriving, velge riktig medisin, i riktig styrke og dose, og å gi den til pasienten på riktig måte.
Alle disse oppgavene gjøres som regel av sykepleiere.
En av fem feil meldes
– Administrering er den siste fasen i legemiddelhåndteringen, sier Mulac, som er farmasøyt og postdoktor ved Universitetet i Oslo.
– Ofte er det samme sykepleier som tilbereder medisinen og som gir den til pasienten. Sjansen for at eventuelle feil blir oppdaget av annet personell i denne fasen, er liten. Det er ingen som ser på, sier hun.
– Mange feil blir derfor ikke oppdaget. Noen ganger skjønner ikke sykepleieren at det er gjort feil, og pasienten har heller ikke tatt skade av feilen.
Internasjonal forskning anslår at bare en av fem tilfeller med feilmedisinering blir meldt.
– Tallet kan også være lavere, sier hun.
– Vi vet at det som blir meldt, bare er toppen av isfjellet.
Dødsfall og alvorlig skade
I sitt doktorgradsarbeid studerte Mulac feil som i 2016 og 2017 ble meldt til Meldeordningen som lå under Helsedirektoratet, men som nå er nedlagt. Dette var en ordning der helsepersonell meldte inn hendelser som hadde ført til, eller kunne ha ført til, skade på pasienter. Meldingene ble sendt elektronisk og anonymt.
En femtedel av hendelsene som ble meldt, omhandlet legemidler. Totalt inkluderte hun 3372 hendelser der det var gjort feil som involverte legemidler.
Feilene skjedde blant annet ved tilberedning av medisiner, ved at det ble plukket feil legemiddel, at det ble trukket opp feil dose eller at medisin ble gitt til feil pasient eller ikke gitt i det hele tatt.
177 av feilene førte til alvorlig skade på pasientene. 27 av feilene førte til fatal skade, altså at pasienten døde.
Overrasket over andelen
To av tre, 2544 av de 3372 feilene, ble gjort under administrering.
– Ble du overrasket over at flest feil skjedde under administrering?
– Det som overrasket meg, var den høye andelen, sier hun.
– Samtidig er det flest sykepleiere som har meldt inn feil. Det kan påvirke tallene. En del andre studier fra utlandet viser en høyere andel feil under forskriving. Det kan ha sammenheng med at det er flere leger som har meldt inn feil. Jeg tar utgangspunkt i tallene jeg har.
Ifølge Mulac er det første gang det er publisert norsk forskning om feilmedisinering på sykehus basert på nasjonale tall. Selv om feilmedisinering er blinket ut som et stort pasientsikkerhetsproblem, både nasjonalt og internasjonalt, er det gjort lite systematisk forskning på dette i Norge.
Tre typer legemidler med mye feil
Det Mulac er opptatt av, er å redusere risikoen for at det gjøres feil med legemidler. Og for å klare det mener hun vi må vite mer om hvilke feil som gjøres.
– Ofte oppdages feil etter at administrasjonen har skjedd, og så prøver man å håndtere konsekvensene.
Hun peker på det å håndtere intravenøse legemidler og høyrisikolegemidler som åpenbare risikosituasjoner.
– Det er legemidlene med størst potensial for skade vi bør konsentrere oss om, sier hun.
I hennes forskning var det tre typer legemidler som oftest var involvert i feil. Det var smertestillende, antibiotika og blodfortynnende.
Blodfortynnende var den typen legemidler som oftest var involvert i feil, og i 25 prosent av de fatale feilene. Ifølge Mulacs materiale gjør dette blodfortynnende til den type legemiddel med størst potensial for skade.
Men også feil med mer «dagligdagse» legemidler kunne få fatale utfall. For eksempel døde en pasient med nyresvikt etter å ha fått en for høy dose paracetamol.

– Ikke mulig å rekke alt
Som farmasøyt, med flere års utdanning i farmakologi, kjemi og andre naturfag, og en arbeidshverdag på et rolig laboratorium, kan det kanskje være vanskelig å fatte at det gjøres så mye feil med legemidler.
Men da Mulac, som ledd i doktorgradsarbeidet, gjorde observasjoner ute i praksis, fikk hun en større forståelse for hvorfor feil skjer.
– Det var først da jeg fikk observere sykepleiere og så hvor mange oppgaver de håndterer samtidig, at jeg fikk en bredere forståelse for risikoene ved legemiddelhåndtering, forteller hun.
– Sykepleiere gjør en fantastisk og unik jobb, og de er nærmere pasientene enn kanskje noe annet helsepersonell. Det stilles store krav til at de skal følge alle prosedyrer knyttet til legemidler. De skal finne frem, istandgjøre, trekke opp. Samtidig som de har en hel rekke andre oppgaver.
Som å stelle sår og ivareta pårørende.
– Jeg har, når jeg har observert, sett at det rett og slett ikke er mulig å rekke alt. Derfor tar sykepleiere noen ganger snarveier.
Et hei som forstyrrer
Særlig det å administrere intravenøse legemidler er det knyttet risiko til, påpeker Mulac.
Hun minner om at det er et stort ansvar å finne riktig legemiddel, måle opp og regne ut. Dobbeltkontroll blir ikke alltid utført. Det er heller ikke alltid mulig.
– Det jeg har sett, er at intravenøse legemidler ofte blir trukket opp ute i posten.
– Er det vanlig?
– Jeg har observert på sengepost at det er vanlig å trekke opp inne hos pasienten eller ved medisintrallen ute i gangen.
Ingen av stedene mener hun er egnet til en slik oppgave.
– At noen går forbi og bare sier «hei», kan være nok til å forstyrre, sier hun.
– Og da blir man forstyrret i en oppgave som potensielt kan ta liv. Det er multitasking og en ordentlig risikosituasjon. Det er vanskelig å tenke, snakke og regne samtidig.
Trekker opp flere doser
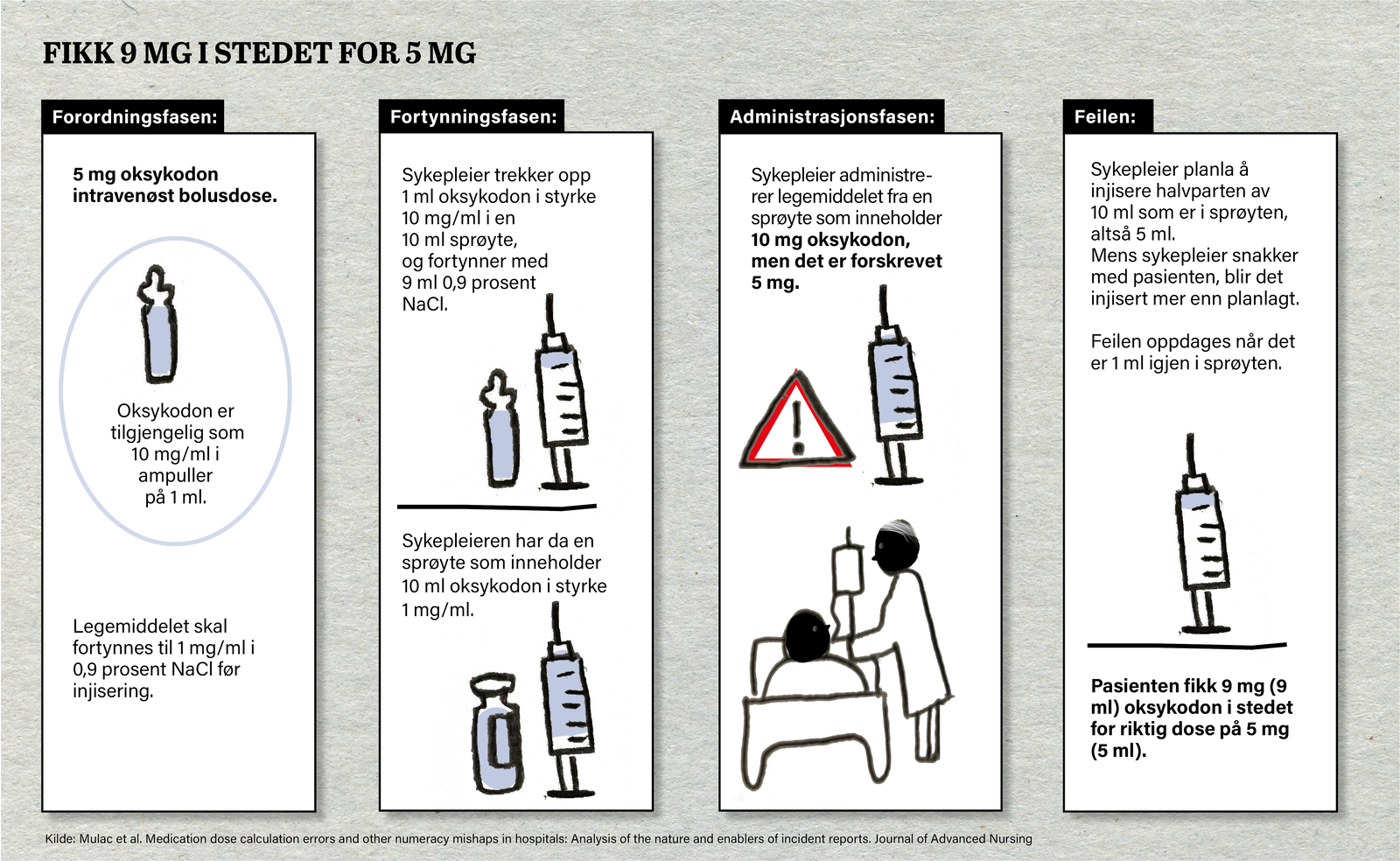
En annen type praksis Mulac reagerte på, var at det ble trukket opp flere doser i samme sprøyte.
– For eksempel hvis pasientene skulle ha 1 ml av et legemiddel. Da kunne sykepleier trekke opp 2 ml på en sprøyte, for så å gi en dose på 1 ml og spare den siste 1 ml til etterpå, beskriver Mulac.
– Jeg som er farmasøyt, blir veldig overrasket over at sykepleiere tilbereder flere doser samtidig, sier hun.
– Intravenøse legemidler skal tilberedes for bare en dose av gangen. Når man har 2 ml i en sprøyte og pasienten bare skal ha 1 ml, er det lett å stå der, snakke med pasienten og så glemme seg og gi hele innholdet i sprøyten.
Slike feil er det meldt flere av, og ofte var dette opiater, ifølge Mulac.
– Så du andre risikosituasjoner?
– Legemidler som likner av navn og utseende, og som ligger i nærheten av hverandre. For eksempel Fragmin, som er blodfortynnende. Den fins i ulike styrker, men pakningene ser nesten like ut og ligger side om side i en skuff. Det blir lett en risikosituasjon.
– Ingen gjør feil med vilje
– Opplever du at sykepleiere erkjenner det å administrere legemidler som en risikosituasjon?
– Jeg opplever at sykepleierne er veldig dedikerte til pasientene, og de er opptatt av å få det til å gå rundt. Men jeg opplever at de ikke erkjenner risikoen der jeg ser den, sier hun.
Mulac sier hun har spurt sykepleiere om de tenker på risiko, for eksempel når legemidler som likner, ligger ved siden av hverandre. «Det er sånn vi gjør det» eller «Sånn har vi alltid gjort det» har hun fått som svar da. Det virket ikke som de ser noe stort problem med det.
Derfor mener hun det er nødvendig at sykepleiere tenker mer på sikkerhet.
– Både i utdanningen, i praksis og i miljøer hvor man jobber med sikkerhet.
Samtidig er hun opptatt av å ikke legge hovedansvaret på sykepleierne. Et viktig steg, mener hun, er å erkjenne at selv de dyktigste sykepleierne og legene gjør feil.
– Det er veldig traumatisk for sykepleiere å være involvert i en alvorlig feilmedisinering. I litteraturen kalles dette for «the second victim phenomenom». Skal vi snakke sunt om pasientsikkerhet og bygge en sikkerhetskultur, er dette viktig å snakke om, sier hun.
– Ingen gjør feil med vilje, de aller fleste administreringene på sykehus er riktige. Selv når feilmedisinering skjer, har helsepersonell tatt vare på pasienten med hensikt om å hjelpe pasienten. Det er mye risikofylt praksis ute på avdelingene, men i hovedsak handler ikke dette om den enkelte sykepleier.
Å tenke at mennesker ikke gjør feil mener hun er et dårlig utgangspunkt.
– Vi må ikke legge det på menneskene å forebygge feilmedisinering. Men vi må lage systemer som forhindrer feil, og bygge barrierer i alle ledd av legemiddelhåndteringen.
– Sykepleiere må si fra
– Har sykepleiere for stort ansvar for legemidler i dag?
– Sykepleiere har ansvaret for å håndtere legemidler forsvarlig og for å følge prosedyrer. Om de ikke har mulighet til å gjøre det, har de et ansvaret for å si fra.
Mulac peker på at alle oppgaver som involverer administrering av legemidler i Norge, ligger på sykepleiere. Sånn er det ikke i alle land.
I USA, hvor hun også har gjort observasjonsstudier, er det apotekpersonale som istandgjør alle medisiner. Der er det kun i akuttsituasjoner sykepleierne gjør det. Med en sånn ordning er det de med spesialkompetanse som utfører risikooppgavene med legemidler, mens sykepleiere får frigjort tid til andre oppgaver de må gjøre.

Mener det haster
– Du baserer forskningen på data som er noen år gamle. Er det grunn til å tro at det er annerledes i dag?
– Ja. Siden den gang er det innført elektronisk kurve og elektronisk forskriving. Det er grunn til å tro at det gir noe sikrere håndtering. Men teknologien kan introdusere nye typer feil, sier Alma Mulac.
– Ting kan se annerledes ut, men hvordan kan ikke jeg spå.
I sin doktorgradsoppgave tar hun til orde for at det haster med å forebygge feil knyttet til legemiddelhåndtering.
– Opplever du at det gjøres nok for å forebygge feil?
– Det er blitt mer oppmerksomhet rundt det, for eksempel har Verdens helseorganisasjon et mål om å halvere antall legemiddelfeil innen 2022. Men det får ikke nok oppmerksomhet, sier Alma Mulac.
– Det er en utfordring at mange pasienter blir alvorlig skadet etter feilmedisinering som kunne vært unngått.
Les doktorgradsavhandlingen til Alma Mulac her: Medication errors in hospitals: Exploring medication safety through incident reports and observation of practice








































0 Kommentarer