Behandler sår forskjellig
Det er ulike meninger om hva som er den beste sårbehandlingen.
OPPSUMMERING: Hensikten med kvalitetsstudien ved Plastikkirurgisk sengepost, OUS var å kartlegge sårtilhelingen til 39 pasienter med donorsted etter hudtransplantasjon. Dette for å få mer kunnskap om sårtilhelingen og sykepleiepraksis. Donorstedene var i gjennomsnitt tilhelet i løpet av 34 dager (median 27). Studien viser at vi trenger mer kunnskap om kompresjon-, smerte-og sårbehandling til pasientgruppen.
Sykepleiegruppen på vår sengepost ble på et tidspunkt klar over at vi vurderte donorstedene til pasienter som hadde gjennomgått hudtransplantasjon svært ulikt. Vi hadde ulike erfaringer med stell av donorstedene og ulike oppfatninger om hva som var best for pasienten. Avdelingens daværende prosedyre var det også ulike meninger om. Dette var utgangspunktet for en kvalitetsstudie, der hensikten var å kartlegge tilhelingsprosessen til pasienter med donorsted etter delhudstransplantasjon. I denne artikkelen vil vi referere fra studien og vise hvordan vi har brukt funn og erfaringer i etterkant.
Transplantasjon
Hudtransplantasjon er en kjent og utbredt kirurgisk metode innen plastikk- og rekonstruksjonskirurgi, som går ut på å flytte hud fra ett sted på kroppen til et annet. Metoden blir benyttet for å dekke defekter etter store traumer, hudkreft, brannskader eller kroniske sår.
Et delhudstransplantat består av epidermis og deler av dermis. Såret som oppstår der delhuden hentes fra, kalles donorsted (1).
Under optimale forhold tilheles donorstedet i løpet av 7–21 dager ved at epitelceller fra svette- og talgkjertelganger i dermis vokser inn over donorstedets sårflate og danner ny hud (2).
Et donorsted kan være mer smertefullt for pasienten enn defekten som skal dekkes (1). Videre har valg av bandasje og oppfølging etter operasjonen stor betydning for å hindre infeksjon, smerte, arr og forsinket tilheling (3).
Det er også stor diskusjon om hvilken bandasje som gir best sårheling og minst plager for pasientene (4). Forsinket tilheling kan føre til lang innleggelsestid, besvær for pasientene og forårsake mer utfordringer enn den opprinnelige defekten (5).
Bandasje
Ifølge prosedyren som var gjeldende i kartleggingsperioden skulle en steril, selvheftende skumbandasje bli lagt på donorstedet peroperativt og fortrinnsvis sitte urørt i cirka 14 dager. Skumbandasjen skulle bidra til optimal tilheling ved å bevare fuktighet, håndtere sekresjon og gi en effektiv beskyttelse mot bakterier. En kompresjonsbandasje skulle i tillegg legges over skumbandasjen for å gi støtte og bidra til mindre blødning.
Ifølge prosedyren skulle vaktansvarlig sykepleier observere donorstedet på hver vakt og gjøre aktuelle tiltak knyttet til observasjon og funn. Sårbehandling skulle foregå etter ordinasjon av pasientansvarlig kirurg eller vakthavende lege. De fleste pasienter med transplantert hud til underekstremitet skulle ha sengeleie i fem dager.
Skjema
Et studiespesifikt regi-streringsskjema ble utarbeidet. Skjemaet ble fylt ut av prosjektsykepleier i perioden fra pasientene ble innlagt og til donorstedene var tilhelet. Donorstedet ble definert som tilhelet når hele donorstedet var reepitalisert uten åpne områder.
Ved innleggelse på sengepost ble pasientenes alder, kjønn, diagnose, tilleggsdiagnoser og faste medikamenter registrert. Videre ble blant annet lokalisering av donorsted, type bandasje, sårbehandling, pasientenes opplevelse av smerte og pasientens aktivitet registrert.
Pasienter som ble utskrevet før tilheling, ble kontaktet per telefon. Kartleggingen pågikk fra oktober 2010 til april 2012, noe avbrutt av omorganisering i OUS og ansattes ferieavvikling. Excel ble brukt til databehandling. Kvalitetsstudien er godkjent av personvernombudet på Rikshospitalet.
Deltakere
39 pasienter, 18 kvinner og 21 menn i alderen 25–84 år ble fortløpende inkludert i studien etter å ha mottatt informasjon og gitt sitt skriftlige samtykke.
Pasientene hadde ulike diagnoser. 26 hadde hudkreft mens 13 pasienter hadde andre diagnoser som brannskade, kroniske sår og andre skader. 38 av pasientenes donorsteder var lokalisert til pasientenes lår, én pasient hadde donorsted på overarm. Størrelsene på donorstedene varierte.
Tilhelingstid
Pasientenes donorsted tilhelet i gjennomsnitt i løpet av 34 dager (median 27 dager). Det var imidlertid stor variasjon, med kortest tilhelingstid på sju dager og lengst tilhelingstid på 101 dager.
Tolv donorsteder var tilhelet i løpet av 14 dager. Én pasient måtte reopereres på grunn av manglende tilheling og fullhudskade (fig1).
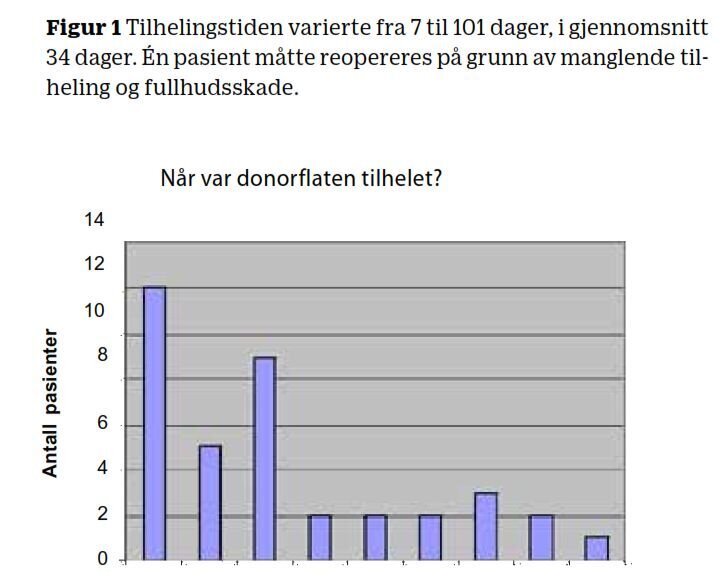
Tilhelingstiden for donorstedene er lengre i vår studie enn det som er beskrevet som optimalt (2). En årsak kan være at «tilheling» i studier blir definert på ulike måter. I vår studie ble donorstedet definert som tilhelet når hele donorstedet var grodd igjen uten åpne områder. Det er i tråd med definisjonen i en nederlandsk studie (7). Andre definerer donorstedene som tilhelet ved henholdsvis 90 prosent og 98 prosent (8,5).
Videre erfarte vi at det kan være utfordrende å måle eksakt tilhelingstid fordi bandasjen skal sitte urørt etter operasjonen. Tilhelingen kan derfor ha funnet sted tidligere enn registrert.
Alder
Høy alder og legemidler kan ha betydning for sårhelingen. Ved høy alder reduseres blant annet nydannelse av dermis og sårhelingsevnen. Immunsvekkende legemidler kan ha ulike negative effekter på sårheling (6). Anstead har også funnet at bruk av steroider forsinker sårhelingen (9).
I våre funn ser vi at pasienter over 75 år hadde noe lengre gjennomsnittlig tilhelingstid enn pasienter under 75 år. Pasienter som brukte kortison og/eller immunsupprimerende legemidler hadde imidlertid ikke lengre gjennomsnittlig tilhelingstid enn dem som ikke brukte nevnte medikamenter.
Vi fant derimot at pasienter med donorsted der det var registrert moderat eller rikelig blødning i bandasjen, puss eller sekresjon, hadde lengre tilhelingstid enn gjennomsnittet, 43 dager. Vi fant også noe lengre gjennomsnittlig tilhelingstid, 41 dager, hos pasienter med høyest smerteopplevelse.
Behandling
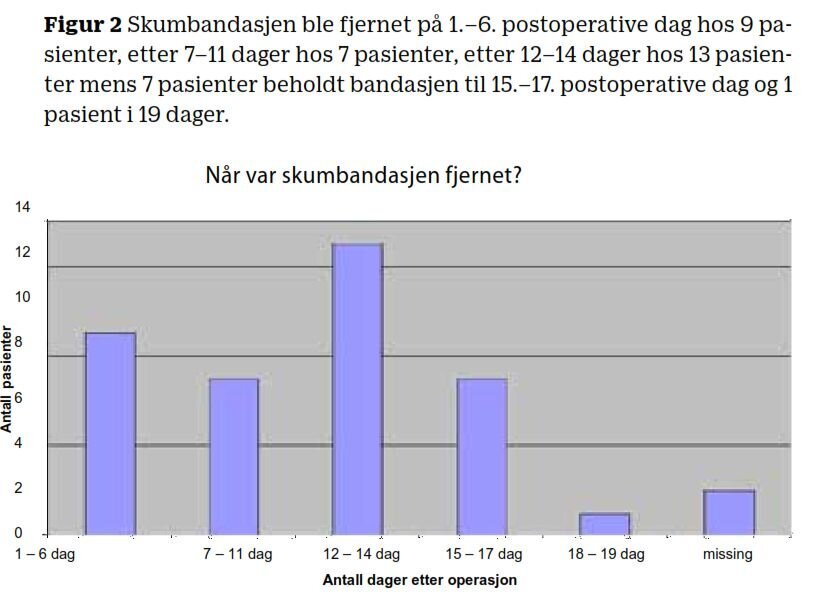
Alle pasientene fikk samme type selvheftende skumbandasje på donorstedet etter operasjonen, noe som var i tråd med prosedyren. Selv om de fleste pasientene beholdt bandasjen i mange dager, var det ni pasienter som fikk fjernet bandasjen mellom første og sjette postoperative dag. Årsaken til at bandasjen ble fjernet tidlig var blødning, smerte, vond lukt, mistanke om infeksjon eller at bandasjen hadde løsnet.
Skiftning av bandasje ved de nevnte tilstandene er i tråd med prosedyren. Det kan imidlertid være hensiktsmessig for helingsprosessen å utsette bandasjeskiftet i gitte situasjoner. Dette fordi bandasjefjerning på et tidlig tidspunkt kan føre til forstyrrelser i sårhelingen ved at såret blir avkjølt, epitelceller løsner og den biologiske prosessen kommer i ulage (6).
Vi registrerte også at tilsynelatende like donorsteder ble stelt ulikt etter første bandasjefjerning, noe som kan tyde på at det var ulike oppfatninger om hva som var best behandling.
Måling
Donorstedet blir ofte beskrevet som mer smertefullt enn såret som er dekket med hudtransplantat. Det kan ha sammenheng med at den har en rå hudflate med blottlagte nerveceller (1).
For å måle pasientenes opplevde smerte brukte vi Numerical rating scale (NRS) (10). Pasientene fikk følgende spørsmål en gang daglig: «Hva er din opplevde smerte i dag, på en skala fra 0 til 10 der 0 er minst og 10 er størst mulig smerte?»
Funn i studien viser at de fleste, det vil si 19 pasienter, rapporterte 0–1 på skalaen mens tre pasienter rapporterte om smerter opp til 10 (figur 2).
Det ble rapportert lavest smerte hos pasienter som hadde fem dagers sengeleie. Pasienter som ikke hadde sengeleie og pasienter som fikk skiftet skumbandasje på grunn av blødning eller infeksjon, skåret høyere på smerte.
Smerter
En studie der pasientenes smerte ble undersøkt i forhold til bruk av ulike bandasjer, viser at pasienter med skumbandasje hadde mer smerter ved bandasjeskift enn de to andre bandasjene ved 14. postoperative dag, men at det ikke var signifikant forskjell på rapportert smerte ved 3. og 21. postoperative dag (5).
Voineskos et al. (4) mener at variasjonen av smerteskalaer og måten de blir benyttet på gjør det vanskelig å sammenlikne funn i studier. I vår studie registrerte vi ikke smertebehandlingen pasientene fikk. Pasientene fikk også spørsmålet på ulikt tidspunkt.
Til tross for disse svakhetene kan våre funn tyde på at det er mange pasienter som har smerter i donorstedet. Med bakgrunn i at sår gror dårligere ved smerte (6) og at faren for utvikling av kronisk smerte er til stede (11) er det viktig å evaluere smertebehandlingen og sårbehandlingen vi tilbyr pasientene.
Kompresjon
I våre funn var det stor variasjon i bruk av kompresjonsbehandling på donorstedene. Kun seks pasienter hadde kompresjon fra operasjon til tilheling. De fleste hadde kompresjon sporadisk.
Videre ble det benyttet ulike typer elastiske bandasjer som kompresjon. Det var også beskrevet at kompresjonsbandasjene skled eller forflyttet seg. I daværende prosedyre var ikke kompresjonsbehandling definert.
Det er ulik praksis knyttet til kompresjon. Karlsson et al. benyttet en kreppet bandasje over skumbandasjen postoperativt for å forebygge blødning og at bandasjen sklir (5), mens Dealey (1) beskriver at en tubebandasje over donorbandasjen kan gi støtte og forebygge at arret blir forstørret (hypertrofi). På bakgrunn av dette er det viktig å få mer kunnskap om hvilken betydning kompresjon har for tilheling av donorsted.
Funn
Funnene i denne studien viser at tilhelingstiden for pasientenes donorsteder i gjennomsnitt var på 34 dager, men varierte fra sju til 101 dager. Det var tolv donorsteder som var tilhelet i løpet av de første 14 dagene etter operasjon. De fleste pasientene rapporterte om lite smerter. De som opplevde mest smerte, hadde noe lengre tilhelingstid enn gjennomsnittet.
I tråd med avdelingens prosedyre fikk alle pasienter skumbandasje på donorstedet postoperativt. Skumbandasjen ble i stor grad fjernet postoperativt i tråd med prosedyren. Kompresjonsbehandling ble benyttet i varierende grad, noe som var et avvik fra avdelingens daværende prosedyre. Prosedyren var hovedsakelig erfaringsbasert og ukjent for mange.
I tillegg til svakheter som allerede er nevnt, har vi ikke registrert pasientenes vekt- og ernæringsstatus. Det betyr at et helhetsperspektiv på sårhelingen mangler. Videre ble data på flere pasienter samlet inn etter at pasientene ble utskrevet ved at prosjektsykepleier ringte pasienten. Det var derfor pasientens opplevelse av tilhelingen av donorstedet som ble registrert, ikke prosjektsykepleiers observasjon. Dette kan ha bidratt til unøyaktighet. Ved presentasjon av funn har vi også brukt gjennomsnittsverdi.
Betydning
Kvalitetsstudien har først og fremst gitt oss anledning til å se sykepleiepraksis på vår sengepost i et nytt, kritisk lys. Vi er blitt mer bevisste på hvordan beslutninger om sårbehandling tas, hvordan vi som faggruppe bruker vår kompetanse i faglige diskusjoner og hvordan vi samhandler med annet helsepersonell og pasienter. Videre har vi fått anledning til å sammenlikne våre funn med annen forskning samt at vi har presentert studien i ulike fora, internt og eksternt.
Vi har erfart at prosedyrer og retningslinjer lett blir glemt og oversett i en travel sengepost. Videre har vi erfart at det er utfordrende å arbeide kunnskapsbasert på dette området fordi sårbehandling er komplekst. Mange faktorer spiller inn for at et sår skal gro, og det finnes et mangfold av bandasjemateriell, oppfatninger, forskning og erfaringer om dette.
I kjølvannet av kvalitetsstudien samarbeider vi med Plastikkirurgisk poliklinikk, OUS, om et e-læringsprogram om sårbehandling av donorsted og hudtransplantasjon. Avdelingens rutiner, prosedyrer og pasientinformasjon er revidert. I tiden fremover vil vi arbeide videre med å øke vår kompetanse om sår slik at vi i større grad kan bidra til å forbedre den helhetlige behandlingen til pasienter med donorsteder.




















0 Kommentarer