Slik velger du riktig bandasje

Det finnes ikke én bandasje som har alle optimale egenskaper.
Sårbehandling er ikke bare å legge en bandasje eller et plaster på et sår. Sykepleiere og annet helsepersonell må også ha kunnskap om og holde seg oppdatert på hvilke egenskaper de ulike typene bandasjer har, fordi valg av egnet bandasje vil kunne stimulere sårhelingen.
Når vi skal velge lokal sårbehandling, er det viktig at sykepleieren har gjort en grundig helsevurdering på forhånd samt kartlagt hva som bidro til at såret oppsto, og hva som bidrar til at såret ikke gror (1). De hemmende faktorene kan være systemiske forhold hos pasienten eller faktorer lokalt i eller rundt såret.
Artikkelen til Johansen og medarbeidere (2) beskriver hvordan strukturerte sårvurderinger med TIMES, sårstørrelse og underminering kan bidra til å avgjøre hva som er korrekt lokalbehandling, og som dermed fremmer sårbunnsoptimaliseringen. Artikkelen om strukturerte sårvurderinger gir dermed verdifull bakgrunnskunnskap for å lese denne artikkelen om bandasjer (2).
I artikkelen vår begrenser vi oss til å omtale bandasjer. I møte med pasienter med sår må imidlertid alltid en helhetlig forståelse og tilnærming i pasientbehandlingen være et hovedprinsipp:
«Look at the whole patient before you look at the hole in the patient.»
Utsagnet er et kjent uttrykk i fagmiljøet. Vi må poengtere at vår artikkel ikke omtaler rensing av sårbunnen, kalt debridering, skylling av sårflater med sterilt vann, NaCl 9 mg/ml, kranvann, sårskyllevæske tilsatt polyhexanid (PHMB) eller liknende og bruk av salver eller kremer på huden omkring såret, som også er viktige tiltak i den lokale sårbehandlingen.
Utfordrende å velge
Selv om sykepleieren har en klar hensikt med sårbehandlingen og bruker TIMES som en god struktur for å gjøre sårvurderinger, kan det være utfordrende å velge korrekt bandasje. Det finnes utallige typer bandasjer, og selv om det finnes gode metoder for å strukturere sårvurderingene og en klar hensikt med behandlingen, kan det være utfordrende å velge korrekt bandasje (3, 4).
En av årsakene er at ulike firmaer har produkter innen samme produktgruppe, for eksempel skumbandasjer, men produktene har svært forskjellige navn. Hvis helsepersonell mangler kunnskap om de ulike gruppene av bandasjer og egenskapene ved de ulike bandasjene, kan det skape usikkerhet når bandasjer i samme produktgruppe har svært ulike navn.
Anbudsregler
I Norge må de ulike helseforetakene og kommunene forholde seg til lokale anbud, som gjør at helseforetak og tilhørende kommuner ikke nødvendigvis har det samme utvalget av bandasjer.
For eksempel kan det i en sårprosedyre fra en kirurgisk poliklinikk stå at det skal legges på en Mepilex Border, men kommunen har Allevyn Gentle Border på sin anbudsliste. Da er det avgjørende at sykepleieren vet at bandasjene i gruppen «skumbandasjer» har relativt like egenskaper, og at den ene ofte kan erstatte den andre uten at det endrer på pasientbehandlingen.
En fordel med anbud er at sykepleiernes kunnskap om egenskapene og bruksområdene til bandasjene kan bli bedre når utvalget av bandasjer er begrenset. Siden klinikere har tilgang til ulike bandasjer i forskjellige sektorer og nivåer av helsetjenesten, er det viktig å vite hvor man kan finne informasjon om bandasjegruppene.
Mangler ny forskning
Forskning på nye bandasjer holder ikke følge med utviklingen av nye bandasjer, og det kan være utfordrende å skaffe generaliserbar kunnskap om bandasjer gjennom randomiserte kontrollerte studier (RCT, randomised controlled trial). Det er viktig å være klar over at det finnes en del informasjon i oppsummert forskning (5), konsensusdokumenter laget av såreksperter (6), ulike pensumbøker (7–10), artikler (11, 12) og nettsider (tabell 1).
Ettersom de ulike firmaene stadig utvikler nye produkter med nye navn og egenskaper, kan det være utfordrende for både forskere og klinikere å holde seg oppdatert. Det er viktig å anerkjenne at de ulike firmaene er eksperter på sine produkter, og skriftlig materiale om produktene er ofte lett tilgjengelig på firmaenes nettsider.
Vowden og Vowden (11) påpeker at en annen utfordring kan være at sykepleiere tar utgangspunkt i egne erfaringer og preferanser når de velger bandasje. Det er imidlertid viktig å støtte seg til den nyeste kunnskapen og sikre at pasienter med sår får en behandling som bygger på den nyeste forskningen.
Hensikten med bandasjen
Ikke sjelden stiller vi følgende spørsmål til oss selv eller samarbeidende helsepersonell:
«Pasienten har et sår foran på leggen / på tåen / på hælen / på setet / på underarmen / på ryggen / i ansiktet. Hvilken bandasje er den beste til å legge på såret?»
Valg av bandasje er avhengig av hva som er hensikten med bandasjen. Bandasjer kan blant annet virke direkte inn på vevet i sårbunnen (T i TIMES), bakteriemengden (I i TIMES) og sårets fuktbalanse (M i TIMES) (13, 14). Hensikten med bandasjen er derfor avgjørende for valget (tabell 2).

Fuktig sårmiljø
Historisk sett har man trodd at sår ikke skulle dekkes til, men være eksponert for mest mulig luft. Denne ideen henger fortsatt igjen, både hos pasienter og helsepersonell. I moderne sårbehandling er imidlertid fuktig sårbehandling et anerkjent prinsipp fordi det skaper optimale forhold for sårheling (11, 15).
Et fuktig sårmiljø er avgjørende for de inflammatoriske prosessene, nydannelsen av epitelceller (hudceller) og nedbryting av dødt vev, kalt autolytisk debridering (14–16). Imidlertid skal ikke såret bade i sårvæske.
En tommelfingerregel er at sårflaten bør være like fuktig som ganen. Mange bandasjer er derfor utviklet og designet for å opprettholde et fuktig sårmiljø, enten ved å kontrollere væsketapet, avgi væske til sårflaten eller absorbere overskuddsvæske (11), slik at et optimalt fuktig miljø opprettholdes.
Bandasjen skal etterlikne hudens funksjon ved å skape en beskyttende barriere for å unngå at såret kontamineres av bakterier, samtidig som sårvæske absorberes (5, 11). Det er logisk å tenke at vev under huden befinner seg i et fuktig miljø med mindre hudbarrieren er brutt. Det er derfor naturlig å tenke seg at det er ønskelig med fuktig sårbehandling.
I tillegg til å beskytte såret mot mikroorganismer, har enkelte bandasjer til hensikt å bekjempe veksten av mikroorganismer i sårbunnen, såkalte antimikrobielle bandasjer. Vanligvis inneholder slike bandasjer sølv, jod eller honning (tabell 3).
Vurderinger
Uttrykket «Look at the whole patient before you look at the hole in the patient» innebærer at helsepersonell må løfte blikket opp fra såret og stille følgende to spørsmål:
- ett til pasienten: «Hvordan fikk du såret?»,
- og deretter følgende spørsmål til seg selv: «Hvorfor gror ikke såret?»
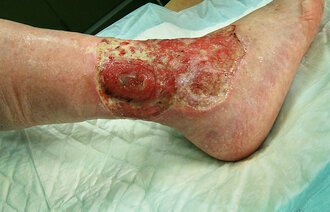
Et sår er kun et symptom. Derfor er skademekanisme, pasientens grunnlidelser og lokale forhold i og rundt såret av stor betydning og må adresseres før vi velger bandasje.
Det spiller liten rolle hvilken bandasje sykepleieren legger på et sår om det ikke samtidig kombineres med andre relevante tiltak, som for eksempel kirurgi, trykkavlastning, kompresjonsbehandling og tverrfaglig tilnærming. Helsepersonell må derfor være klar over at en bandasje alene ikke får sår til å gro.
Sårhelingsfaser
Både akutte og kroniske sår heler i følgende fire overlappende sårhelingsfaser: koagulasjon, inflammasjon, nydannelse, også kalt proliferasjon, og modning. For eksempel må en bandasje til et sår i inflammasjonsfasen ha andre egenskaper enn bandasjen til et sår i modningsfasen, blant annet på grunn av mengden sårvæske. Sykepleieren må derfor ha inngående kunnskap om samtlige sårfaser for å kunne velge egnet bandasje.
TIMES er til god hjelp for å kunne gjøre en strukturert vurdering av blant annet hvilken sårfase såret befinner seg i. Det vil gi sykepleierne et godt grunnlag for å kunne velge egnet bandasje til såret (1, 17).
Hensyn ved valg
En sykepleier som skal velge bandasje, må blant annet ta hensyn til pasientens ønsker og preferanser, sårets plassering på kroppen, slik som ansikt, fingre, legg, fot, tær, hæler, sakralområdet med mer. Sykepleieren må også ta hensyn til om bandasjen skal ligge under kompresjonsbind, eller om bandasjen vil innskrenke pasientens mobilitet, kostnad og skiftefrekvens.
Det er vanskelig å finne forskning på hvor ofte en bandasje bør skiftes. Helsepersonell bør være klar over at hver gang en bandasje skiftes, forstyrres sårhelingsprosessen, blant annet fordi temperaturen i såret senkes.
Derfor er det utviklet bandasjer som ifølge leverandørene kan ligge på såret i opptil sju dager før det er behov for bandasjeskift. Ved alle bandasjeskift skal det for øvrig gjøres en strukturert vurdering av såret.
Derfor vil det være en kombinasjon av bandasjens egenskaper og resultatet av de strukturerte vurderingene som danner grunnlaget for videre behandling og skiftefrekvens (2). Ved sårinfeksjoner, diabetiske fotsår og nekrotiske sår undersøkes de oftere på grunn av komplikasjonsfarene.
Stort utvalg bandasjer
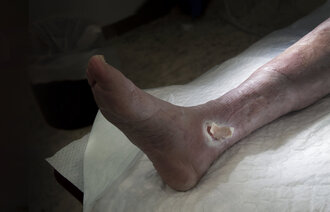
I Norge har vi tilgang til et stort utvalg av sårbandasjer av høy kvalitet, men dessverre finnes det ikke én bandasje med alle de optimale egenskapene (se faktaboks). Derfor må helsepersonell beslutte hvilke egenskaper som er viktigst, og noen ganger kombinere ulike bandasjetyper for å oppnå optimal lokal sårbehandling. For eksempel kan pasienten ha behov for å fylle sårhulen med en type gel og deretter dekke såret med en dekkende bandasje.
Begrenset utvalg er nok
Det er som regel nok å ha tilgang til et begrenset utvalg av bandasjer. Dermed har helsepersonell god oversikt over og kunnskap om hvilke produkter som er tilgjengelige på deres avdeling.
En helhetlig vurdering av pasienten danner det første grunnlaget for valg av bandasje. Deretter må sykepleieren ta en beslutning om sårets diagnose, sårfase og resultatet av strukturerte vurderinger basert på TIMES. Fuktig sårbehandling er et grunnprinsipp som må følges når vi velger bandasje, og det enkle kan ofte være det beste.





































0 Kommentarer