Studentutviklet lydsensor ga bedre kommunikasjon mellom pasient og pleiere
Gjennom tjenestedesign kan man utvikle kreative løsninger i tett samarbeid med pasienter og ansatte i helsetjenestene.
I denne artikkelen beskriver vi hvordan videreutdanningsstudenter i velferdsteknologi benyttet metoden tjenestedesign som tilnærming i et forbedringsarbeid på et sykehjem.
Studentene viser hvordan god involvering av pasienter kan skape endring og gi bedre løsninger i helse- og omsorgstjenestene. Den endelige løsningen vokste frem først når pasienter ble involvert i alle ledd i forbedringsprosessen.
En økende andel eldre med mer komplekse sykdomstilstander, sammen med knapphet på faglige og økonomiske ressurser, stiller stadig større krav til at helse- og omsorgstjenestene må tenke nytt for å løse disse utfordringene (1).
I tillegg har implementeringen av samhandlingsreformen (2) ført til et økt press på kommunale helse- og omsorgstjenester (3). Pasientmedvirkning løftes frem som viktig for å øke kvaliteten i helse- og omsorgstjenesten (4, 5).
Tjenestedesign
Selv om pasientmedvirkning er lovpålagt i pasient- og brukerrettighetsloven (6), har helse- og omsorgstjenestene de senere årene blitt kritisert for ikke å involvere pasienter og brukere i stor nok grad. Tjenestedesign nevnes som en aktuell metodikk i forbedrings- og innovasjonsprosesser for å nå målet om økt pasientinvolvering og mer effektive tjenester (7, 8, 9).
Stickdorn, Hormess, Lawrence og Schneider (10) fremhever at tjenestedesign har mest fokus på menneskene som mottar tjenester. Likevel påpekes viktigheten av å involvere alle ansatte i utviklingen av bedre og mer kreative løsninger og tjenester (10).
Helsepersonell har tradisjonelt hatt lite erfaring med tjenestedesignprosesser, og vi så derfor et behov for å utvikle et studietilbud innen tjenestedesign for helsepersonell. Studietilbudet kom i gang høsten 2015, og er i dag et av fire delemner i årsstudiet i velferdsteknologi ved Høgskolen i Molde.
Fasene i metodikken
Tjenestedesign er en metode der kompetanse og verktøy fra ulike fagdisipliner blir benyttet (9, 10). Hensikten med tjenestedesign er å utvikle innovative og kreative løsninger i tett samarbeid med pasienter og ansatte i tjenestene.
En modell som kan illustrere arbeidsprosessen innen tjenestedesign, er «den doble diamanten» (11) (figur 1). Som regel starter tjenestedesignere med å undersøke en utfordring eller et problem som skal løses (fasen «Undersøkelse» i diamanten). Ofte benyttes det intervjuer eller observasjon som metoder for å kartlegge pasientenes behov.
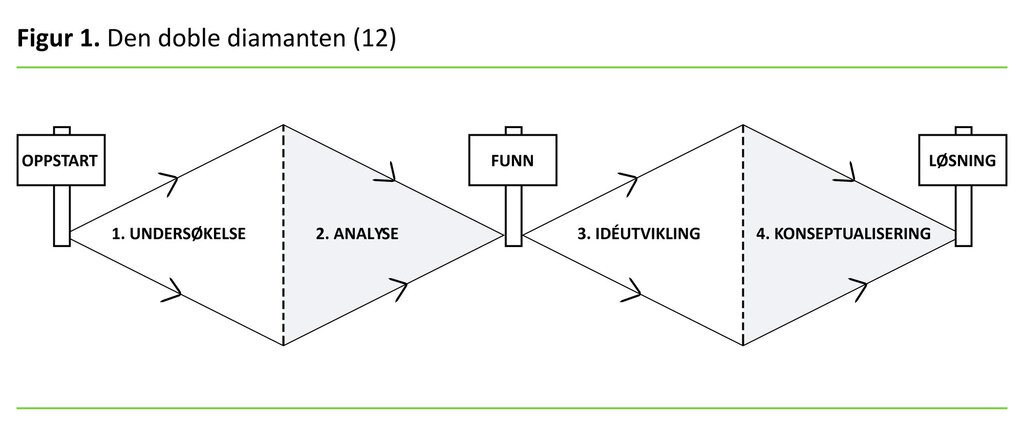
Det grundige innsiktsarbeidet som tjenestedesigneren utfører, vil føre til en definering av problemstillingen i det videre forbedringsarbeidet («Analyse» i diamanten). I denne fasen jobbes det systematisk med å analysere alle funnene fra undersøkelsesfasen før man bestemmer seg for hva det bør jobbes videre med.
Tjenestedesignere vektlegger involvering av alle deltakerne i samskapende prosesser når forslag til løsninger skal utarbeides i fase tre, «Idéutvikling».
I den siste fasen, «Konseptualisering», er det viktig med gjentakende testing, evaluering og justering av de foreløpige løsningene som er utviklet. I denne fasen vektlegges det også involvering av alle berørte aktører, slik at de i fellesskap utvikler en best mulig og mest mulig helhetlig løsning i tett samarbeid (9, 10).
Kommunikasjonsverktøy for pasienter uten språk
Case
En av studentgruppene på et årsstudium i velferdsteknologi valgte å ta utgangspunkt i utfordringer knyttet til en pasient som mangler språk og bor på sykehjem. Pasienten har trakealkanyle og kommuniserer via en talekanyle om dagen. Om nettene må pasienten koples til en respirator og kommuniserer da via en babycall.
Pasienten er helt avhengig av nattevaktene om det er behov for hjelp, og han har utfordringer med slimdannelser som gjør det utfordrende å puste i perioder.
Undersøkelse
Studentene støttet seg til anbefalingene fra Arkitektur- og designhøgskolen i Oslo (AHO) og KS FoU (12) om å gå bredt ut i undersøkelsesfasen for å få god innsikt i tematikken de skulle jobbe med. Studentene valgte derfor å snakke med pasienten flere ganger.
I tillegg samarbeidet de tett med pasientens pårørende og flere ulike faggrupper av de ansatte ved institusjonen for å kartlegge både ressurser og utfordringer knyttet til kommunikasjon med pasienter uten språk.
Stickdorn og medarbeidere (10) påpeker at intervjuer bør utføres i det miljøet hvor samhandlingen med den aktuelle tjenesten pågår, for å få den ønskede innsikten. Alle intervjuene med pasient, ansatte og leder ble derfor gjennomført på institusjonen der pasienten bor.
Analyse
Arkitektur- og designhøgskolen i Oslo og KS FoU (12) påpeker at analysefasen handler om å identifisere problemet og se på behovet og hvilke muligheter det bør arbeides videre med. Etter å ha gjennomført intervjuene tematiserte studentene derfor funnene.
Innsiktsarbeidet viste at det var behov for et bedre verktøy for kommunikasjon mellom pasienter uten språk og de ansatte på sykehjemmet. Både pasienten, de pårørende og de ansatte fortalte om utrygghet knyttet til om de kunne stole på at babycallen virker når pasienten trenger hjelp.
Funn fra intervjuer med leger, sykepleiere og annet helsepersonell viste at dagens løsning ikke fungerte optimalt, og at den ikke opplevdes som et trygt varslingssystem.
Helsepersonell fortalte at de hadde utviklet personlige rutiner for hvordan de skulle ivareta pasienten, fordi de ikke stolte på at babycallen virker når han strever med å puste. Andre ansatte fortalte at nattevaktene har ansvar for mange pasienter, og at erfaringer har vist at de ikke mottar signaler fra babycallen når de befinner seg på enkelte rom eller deler av sykehjemmet.
Funn fra samtlige intervjuer viste at både pasienten, de pårørende og de ansatte hadde et ønske om å utvikle en bedre løsning, som de kunne stole på når pasienter uten språk har behov for å kommunisere med de ansatte. Kollegiet på sykehjemmet fortalte i tillegg at det er viktig at deres enhetsleder er innovativ og lydhør for nye forslag, for å løse utfordringene de står overfor.
Somech og Duch-Zahavy (13) løfter frem betydningen av et arbeidsmiljø der medlemmene er trygge på hverandre, fordi trygghet øker sannsynligheten for at nye ideer utvikles og prøves ut.
Stickdorn og medarbeidere (10) er opptatt av å inkludere pasienter eller pårørende i alle faser av en tjenestedesignprosess. Pasienten som var involvert i vårt prosjekt, var interessert i teknologi og ønsket å bidra, og i tillegg var han åpen for nye ideer og løsninger.
Bekymring
Studentene observerte og kartla hvor ofte pasienten opplevde at det var en utfordring at dagens kommunikasjonsløsning ikke fungerte.
Funnene viste at pasienten søkte kontakt via babycallen to ganger i løpet av tre netter, men måtte gi beskjed gjentatte ganger fordi babycallen var utenfor rekkevidde i forhold til hvor de ansatte befant seg på sykehjemmet. I tillegg viste det seg at babycallen var utenfor rekkevidde mellom 25 og 40 ganger per natt gjennom tre netter.
Pasienten uttrykte stor bekymring: «Det har skjedd at jeg har gitt fra meg lyder uten at noen har kommet, både på dag og natt.»
Idéutvikling
I idéutviklingsfasen (fase 3 i diamanten) er det viktig å skape en felles forståelse for de ideene som skal bidra til nye løsninger. Studentene arrangerte derfor en workshop med en tverrprofesjonell gruppe som jobber tett på pasienter uten språk.
Deltakerne på workshopen jobbet sammen og kom med følgende forslag til ny sensorteknologi som ville kunne dekke denne pasientgruppens behov på en bedre måte:
- en sensor som utløses av klikkelyder som pasienten er i stand til å lage
- en sensor som utløses ved at pasienten blåser luft på den
- en sensor som utløses når pasienten beveger blikket og/eller hodet
Studentene har lært at tverrprofesjonelt samarbeid ofte skaper mer kreative og bedre løsninger (12). De ulike ideene ble senere vurdert i samarbeid med pasienten, de pårørende og de ansatte, og studentene valgte å utvikle en prototype med utgangspunkt i idé nummer tre.
Fortløpende testing
Den første prototypen fungerte ikke da den ble testet av pasienten, fordi han hadde for lite bevegelse i nakke og hode. Testing og evaluering av prototypen bidro derfor til nyttig læring.
Denne erfaringen lærte studentene at det er viktig å involvere brukere eller pasienter i idéutviklingsfasen når løsningsalternativ skal jobbes frem. Det første løsningsforslaget ble deretter forkastet, før nye ideer ble diskutert og utviklet i tett samarbeid med pasienten.
Aakre og Scarning (14) påpeker at det å forkaste prototyper ikke må vurderes som negativt, men som læring i jakten på bedre og smartere løsninger. Stickdorn og medarbeidere (10) mener testing av prototyper er viktig for å vurdere løsninger og eventuelt forkaste eller justere dem før den endelige løsningen utvikles.
Pasienten, de ansatte og studentene samarbeidet deretter om å utvikle en idé om en teknologi som kan ta imot lyd som en mikrofon. Signaler til mikrofonen utløser en alarm over pasientvarslingsanlegget eller via en smarttelefon.
Bruken av tjenestedesignmetodikk i dette prosjektet førte til at løsningen ble utviklet i en sirkulær prosess. Det er nødvendig å bevege seg frem og tilbake mellom prosessfasene for å utvikle en best mulig løsning som dekker behovene til brukeren av en tjeneste (14).
Ulike innovasjonsmiljøer har senere blitt koplet på prosjektet for å vurdere om det er mulig å realisere ideen om lydteknologiske sensorer og alarmer for personer uten språk som har behov for assistanse.
Diskusjon
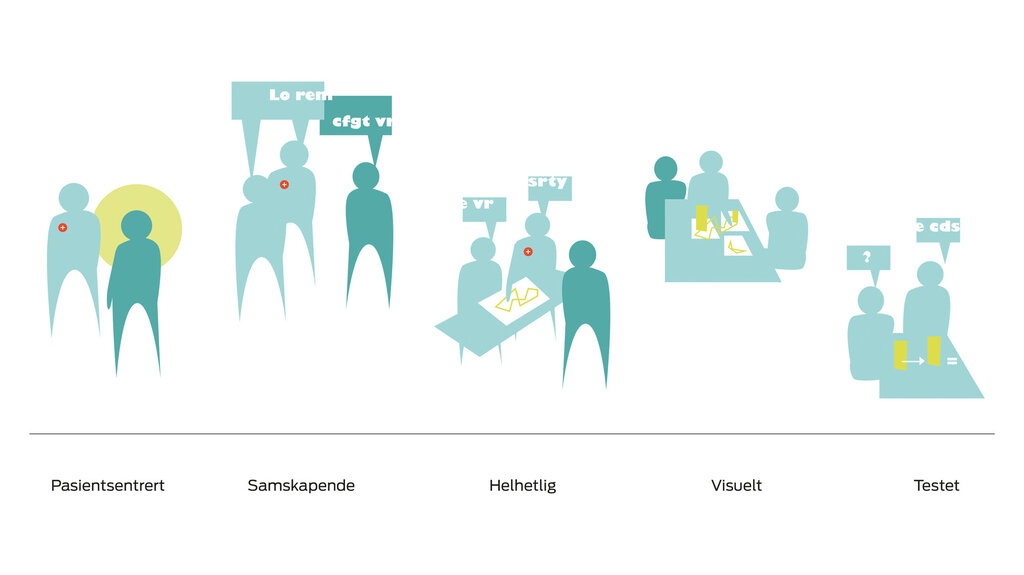
Det er visse kriterier helse- og omsorgssektoren må innfri dersom den ønsker å legge til rette for økt pasientinvolvering i forbedrings- og innovasjonsprosesser. Ifølge AHO / KS FoU (12) er det vesentlig å følge alle de fem prinsippene som kjennetegner tjenestedesign, for å nå dette målet: pasientsentrert, samskapende, helhetlig, visuelt og testet.
I eksempelet med prosjektet som er presentert i denne artikkelen, kan vi se hvordan prinsippene i en tjenestedesignprosess blir fulgt:
- Problemstillingen kommer fra pasienten og de ansatte (pasientsentrert prinsipp).
- Lederforankring har ført til involvering av andre innovasjonsmiljøer og vil ha betydning for videre utvikling (samskapende prinsipp).
- Studentene har fått innsikt i hvordan mange ulike aktører er viktige for å levere en sikker og trygg tjeneste (helhetlig tilnærming).
- Visualisering, blant annet i workshops, har ført til felles forståelse for problemstillingen (visuelt prinsipp).
- I tillegg benyttet studentene tegninger og modeller når de skulle teste de foreløpige løsningsforslagene. Fortløpende testing og justeringer av prototyper fikk stor betydning for det endelige resultatet (prinsippet om testing).
Studentene ville for eksempel ikke fått den samme effekten av pasientintervjuene dersom ikke innsikten fra intervjuer og observasjoner på sykehjemmet ble benyttet i en samskapende prosess med god involvering av ulike aktører, samt at forslagene til løsningene ble testet reelt.
Ledelsesforankring
Det er viktig at arbeidet med å involvere pasienter i endrings- og forbedringsprosesser forankres i ledelsen. Studentene i prosjektet erfarte at enhetslederen ved den aktuelle institusjonen var en innovativ leder som var lydhør for nye forslag.
De ansatte vurderte god ledelsesforankring som viktig når man skal løse utfordringer og finne løsninger som treffer de reelle behovene hos pasientene. En leders innstilling kan være avgjørende for suksessen og implementeringsarbeidet i en tjenestedesignprosess.
AHO / KS FoU (14) påpeker også viktigheten av at ledere og ansatte blant annet må ha evne til å være åpne for innspill fra andre aktører, som for eksempel frivillige, besøkende og pårørende.
Konklusjon
Caset i denne artikkelen er et eksempel på hvordan pasientinvolvering kan bidra til gode løsninger som dekker behovene til pasienter og brukere av norske helse- og omsorgstjenester. Bruk av tjenestedesign i forbedringsprosessen i prosjektet med temaet «kommunikasjon med pasienter uten språk» viser at den endelige løsningen vokste frem først da pasienten ble involvert i alle ledd i prosessen.
Å finne en løsning for bedre kommunikasjon mellom ansatte og pasienter uten språk hadde stor betydning for både pasientens, de pårørendes og de ansattes følelse av trygghet.
Tjenestedesignere opplever ofte at pasienter uttrykker takknemlighet over å bli hørt og få lov til å bidra i en endringsprosess. Pasientene er som kjent de som best kan definere egne behov. Ved bruk av tjenestedesign som tilnærming kan vi løfte frem problemstillingene og gå i dybden for å utvikle gode løsninger basert på reelle pasientbehov.
Bruk av tjenestedesign som tilnærming i forbedringsprosesser i helse- og omsorgssektoren er derfor viktig for å sikre reell bruker- og pasientinvolvering.
Referanser
1. McCabe T, Sambrook S. Psychological contracts and commitment among nurses and nurse managers: a discourse analysis. Int J Nurs Stud. 2013 juli;50(7):954–67. DOI: 10.1016/j.ijnurstu.2012.11.012
2. Meld. St. nr. 26 (2014–2015). Fremtidens primærhelsetjeneste – nærhet og helhet. Oslo: Helse- og omsorgsdepartementet; 2015. Tilgjengelig fra: https://www.regjeringen.no/contentassets/d30685b2829b41bf99edf3e3a7e95d97/no/pdfs/stm201420150026000dddpdfs.pdf (nedlastet 13.09.2018).
3. Lee SM, Olson DL, Trimi S. Co-innovation: convergenomics, collaboration, and co-creation for organizational values. Management Decision. 2012;50(5):817–31. DOI: 10.1108/00251741211227528
4. Austvoll-Dahlgren A, Johansen M. Pasienten som medvirker og kunnskapshåndterer. Norsk Epidemiologi. 2013;23(2). DOI: 10.5324/nje.v23i2.1649
5. Jamtvedt G, Nortvedt MW. Brukermedvirkning i sykepleie. Sykepleien Forskning. 2015;10(2):188–91. Tilgjengelig fra: https://sykepleien.no/forskning/2015/08/brukermedvirkning-i-sykepleie (nedlastet 26.06.2019).
6. Lov 2. juli 1999 nr. 63 om pasient- og brukerrettigheter (pasient- og brukerrettighetsloven). Tilgjengelig fra: https://lovdata.no/dokument/NL/lov/1999-07-02-63?q=pasient%20og%20pasientrettighet (nedlastet 09.09.2018).
7. Eines TF, Vatne S. Nurses and nurse assistants’ experiences with using a design thinking approach to innovation in a nursing home. Journal of Nursing Management. 2018 mai;26(4):425–31. DOI: 10.1111/jonm.12559
8. Eines TF, Angelo E, Vatne S. Discourse analysis of health providers’ experiences using service design. Nurs Open. 2018:1–9. DOI: 10.1002/nop2.191
9. Roberts JP, Fisher TR, Trowbridge MJ, Bent C. A design thinking framework for healthcare management and innovation. Healthc (Amst). 2016 mars;4(1):11–4. DOI: 10.1016/j.hjdsi.2015.12.002
10. Stickdorn M, Hormess M, Lawrence A, Schneider J. This is service design doing. Applying service design thinking in the real world: a practitioners handbook. Canada: O’Reilly Media; 2017.
11. Design Council. The double diamond [internett]. London: Design Council; 2019 [sitert 10.09.2018]. Tilgjengelig fra: https://www.designcouncil.org.uk/news-opinion/design-process-what-double-diamond (nedlastet 25.06.2019).
12. Arkitektur- og designhøgskolen i Oslo (AHO) / KS FoU. Tiden inne for tjenestedesign? Innføring for kommunale innovasjonsprosesser. Idékatalog for tjenestedesign. Oslo; 2015. Tilgjengelig fra: https://www.ks.no/contentassets/95012b87175744bdbdeac08893c93402/idekatalogen.pdf (nedlastet 26.04.2019).
13. Somech A, Drach-Zahavy A. Translating team creativity to innovation implementation: the role of team composition and climate for innovation. J of Managem. 2013 mars;39(3):684–708. DOI: 10.1177/0149206310394187
14. Aakre J, Scarning HS. Prosjekthåndboka 3.0. Verktøykasse for kreative team. 3. utg. Oslo: Universitetsforlaget; 2016.






















0 Kommentarer