Covid-19: ammestart under en global pandemi
Bakgrunn: Amming og morsmelk har en rekke helsefordeler for både mor og barn. For at kvinner skal få til ammingen, er det viktig med støtte fra partneren deres, og helseinstitusjonen må ha en strukturert og positiv tilnærming til amming. Mor-barn-vennlig standard er et kvalitetsmål for barselomsorgen i Norge, og smitteverntiltakene som myndighetene innførte under koronapandemien, kan ha påvirket hvordan ammehjelpen ble gjennomført på barsel.
Hensikt: Hensikten var å beskrive ammehjelpen førstegangsfødende fikk da smitteverntiltakene var på det strengeste under koronapandemien, og hvordan det gikk med ammestarten.
Metode: Vi gjorde en deskriptiv tverrsnittsstudie med et elektronisk spørreskjema utviklet for denne studien. Vi rekrutterte kvinnene via sosiale medier.
Resultater: Til sammen inkluderte vi 821 kvinner i analysene. Av disse opplevde halvparten å få god ammehjelp. Kvinnene i studien hadde fått lite informasjon og veiledning sammenliknet med det som er forventet av en mor-barn-vennlig avdeling. Partnerens tilstedeværelse hadde ikke innvirkning på informasjonen kvinnene fikk. De som lå over to dager i en barselavdeling, fikk mer informasjon og veiledning. Nesten halvparten av kvinnene ga morsmelkerstatning på barsel. Dette er flere enn det som har kommet frem i norske undersøkelser av spedbarns kosthold. Omtrent 70 prosent av kvinnene i studien fullammet to uker etter fødselen.
Konklusjon: Smitteverntiltakene kan se ut til å ha hatt en negativ innvirkning på hjelpen førstegangsfødende fikk med amming i barselavdelingen. I tillegg ser vi at det var mer bruk av morsmelkerstatning, noe som kan ha ført til at færre kvinner fullammet, og lengden på ammeperioden var redusert. Andelen som fullammet to uker etter fødselen i denne studien, var lavere enn resultater som har kommet frem i andre undersøkelser, men studien kan ikke konkludere med at det har sammenheng med smitteverntiltakene. Det vil være nødvendig med forskning på hvordan det går med disse kvinnene videre i ammeforløpet, for å kunne forstå konsekvensene av smitteverntiltakene på lang sikt.
Referer til artikkelen
Stette A, Thorsteinsen C, Henriksen L. Covid-19: ammestart under en global pandemi. Sykepleien Forskning. 2021; 16(85747):e-85747. DOI: 10.4220/Sykepleienf.2021.85747
Det er bred faglig enighet om viktigheten av amming og morsmelk for barnets og morens helse (1–3). Verdens helseorganisasjon (WHO) anbefaler mødre å gi barnet sitt kun morsmelk de første seks månedene og fortsette ammingen ved siden av fast føde til barnet er to år eller mer (4).
Amming er en fysiologisk prosess som er påvirket av hormonelle endringer under graviditeten og etter fødselen, og det er en ferdighet som må læres. Morens motivasjon og hennes tillit til sin egen ammeevne har stor innvirkning på hvordan det går med ammingen. Dette påvirkes igjen av holdninger og kunnskap i samfunnet, kvinnens familie og helseinstitusjonen (5). Den støtten og hjelpen en kvinne får, påvirker hvor lenge og hvor mye hun ammer (6).
Partneren kan påvirke ammestarten og lengden på ammeforløpet ved å gi praktisk hjelp, oppmuntre til amming og være oppmerksom på kvinnens behov. Når kvinnen og partneren samarbeider om ammingen, får kvinnen mer kontroll over ammeforløpet og større tiltro til sin egen ammeevne (7).
Helseinstitusjoner har en unik rolle når det gjelder å fremme amming, da det ofte er der kvinnene tilbringer de første dagene med sitt nyfødte barn. Derfor er det en anbefaling i retningslinjen for barselomsorg at moren får være på barselavdelingen til ammingen er etablert eller tilbudet om hjelp fra kommunehelsetjenesten er tilstrekkelig (8). Studier viser at tidlig hjemreise for moren og barnet ikke har en negativ effekt på ammingen så lenge kvinnen får tilbud om minst ett hjemmebesøk (9).
Mor-barn-vennlig standard
Mor-barn-vennlig standard er et globalt initiativ som ble startet av WHO og UNICEF i 1989 for å fremme amming (10). Initiativet ble innført i Norge i 1993 og er i dag kvalitetsstandarden for føde- og barselavdelinger etter anbefaling fra Helsedirektoratet (8, 11).
Mor-barn-vennlig standard består av «Ti trinn for vellykket amming» (vedlegg 1), som må innføres i en helseinstitusjon for at den skal kunne kalle seg mor-barn-vennlig (12). Trinnene skal tilrettelegge for amming og oppfylle kravene til informasjon og veiledning. Flere studier har funnet at mor-barn-vennlig standard øker andelen kvinner som ammer (13, 14).
Smitteverntiltak i forbindelse med covid-19
I januar 2020 ble det påvist et nytt koronavirus i Kina som spredte seg raskt til andre deler av verden. Den 12. mars 2020 erklærte WHO utbruddet som en pandemi. Myndighetene innførte omfattende og inngripende smitteverntiltak i Norge generelt og på helseinstitusjoner spesielt (15).
I føde- og barselomsorgen var anbefalingene at partnere kun kunne være til stede under den aktive fødselen og to timer etter fødselen (16). Dermed var barselavdelingene anbefalt å ikke tillate at partneren var til stede.
En annen anbefaling var å gjøre barseloppholdet så kort som mulig, helst under 48 timer (17). For mange førstegangsfødende var dette kortere enn normalt, og man kan ikke forvente at ammingen er etablert så tidlig (18).
I tillegg ble det lagt føringer for en rekke smitteverntiltak på avdelingene med økt oppmerksomhet på desinfisering, isolering og endringer i daglige rutiner (16). Endringene kan ha ført til en økt arbeidsbelastning for de ansatte, som igjen kan ha påvirket tiden de hadde med hver enkelt kvinne.
Situasjonen med en pandemi kan gjenta seg. Kan vi lære noe som vi kan bruke hvis det skjer igjen? Det er verdifullt å vite om endringene i avdelingene har hatt innvirkning på kvinnenes ammestart, slik at disse erfaringene kan brukes til å forbedre dagens praksis.
Hensikten med studien
Vi ønsket å undersøke hva som skjedde med ammehjelpen i barselomsorgen under de strenge smitteverntiltakene. Hensikten med studien var å beskrive ammehjelpen førstegangsfødende fikk da smitteverntiltakene var på det strengeste under koronapandemien, og hvordan det gikk med ammestarten.
Metode
Studien var en kvantitativ tverrsnittsstudie, som vi gjennomførte som en nettbasert spørreundersøkelse.
Utvalg
Populasjonen besto av førstegangsfødende som hadde født i Norge mellom 12. mars og 12. mai 2020. Vi ekskluderte kvinner med barn som hadde ligget på nyfødtintensiv avdeling, og kvinner som ikke fødte til termin, da disse barna kan ha andre ernæringsbehov enn friske nyfødte og barn som ble født ved termin.
Datainnsamlingsmetode
Vi samlet inn data ved hjelp av Universitetet i Oslos (UiO) Nettskjema. Vi fant ingen tidligere utviklede spørreskjemaer som passet til kartleggingen. Spørreskjemaet er derfor utarbeidet spesielt for denne undersøkelsen.
Da vi utarbeidet spørreskjemaet, hentet vi inspirasjon fra et spørreskjema om ammeveiledning og ammeproblemer (18). Mor-barn-vennlig standard er kvalitetsmålet på de fleste sykehus, og vi valgte derfor å bruke «Ti trinn for vellykket amming» til å styre spørsmålene. Vi fikk innspill fra Nasjonal kompetansetjeneste for amming underveis i prosessen.
For å sikre at spørreskjemaet var forståelig, relevant og hadde uttømmende svaralternativer, utførte vi en pilottest underveis i prosessen blant kvinner som oppfylte inklusjonskriteriene helt eller delvis. Tilbakemeldingene førte til at vi la til forklarende tekst til enkelte spørsmål og flere svaralternativer til andre.
Oppbygningen av spørsmålene i spørreskjemaet (vedlegg 2) var kronologisk fra fødselen til tiden etter hjemkomsten fra barselavdelingen. Kvinnene fikk mellom 27 og 38 spørsmål, da noen av spørsmålene var filterspørsmål. Svaralternativene varierte mellom likertskalaer, enkeltsvar og flervalg.
Siden vi ønsket å innhente informasjon fra disse kvinnene mens smitteverntiltakene ennå pågikk, ville vi sende ut spørreskjemaet raskt. Det var derfor mest hensiktsmessig å benytte et bekvemmelighetsutvalg, som innebærer at det rekrutteres respondenter ut fra hvem som er tilgjengelig (19).
Vi ønsket å få så mange respondenter som mulig for å kunne gjøre funnene generaliserbare. Derfor rekrutterte vi gjennom Facebook. Ifølge Ipsos bruker rundt 90 prosent av kvinner mellom 18 og 39 år Facebook, og 82 prosent bruker kanalen daglig (20).
Vi la ut spørreskjemaet i Facebook-grupper som henvender seg til mødre. Blant disse var «Mammaklubb for bra damer» med over 19 000 medlemmer og «Ammehjelpsgruppen», som har over 32 000 medlemmer. I tillegg delte vi spørreundersøkelsen på Facebook. Skjemaet lå ute mellom 26. mai og 26. juni 2020.
Analyse
Vi analyserte datamaterialet i IBM SPSS Statistics versjon 27. I denne studien ville vi kartlegge ammehjelpen som førstegangsfødende fikk på barselavdelingene under strenge smitteverntiltak. Vi brukte derfor beskrivende statistikk med frekvens- og krysstabeller som vi mente var tilstrekkelig til å besvare vår problemstilling.
Studien hadde kun kategoriske data, og resultatene er presentert i antall og andeler (prosent). På krysstabeller benyttet vi kjikvadrattest for å teste forskjellene mellom grupper, og vi satte signifikansnivået til 0,05. Spørsmål relatert til veiledningspunktene kvinnene fikk, hadde flere svaralternativer.
For å analysere dette laget vi et flervalgssett i SPSS via kommandoen «Multiple response set». Her ble hvert enkelt svar kodet om til dikotome variabler (hadde kvinnene fått den spesifikke veiledningen, ja eller nei), som så ble gruppert i et sett.
Vi brukte frekvensanalyser for å se hvor mange som hadde fått den spesifikke veiledningen, og krysstabeller for å se på forskjeller mellom liggetid tid på barsel og om partneren var til stede.
Etiske overveielser
Norsk senter for forskningsdata vurderte at denne studien ikke var meldepliktig til dem eller Regionale komiteer for medisinsk og helsefaglig forskningsetikk (REK), da vi planla en anonym spørreundersøkelse via Universitetet i Oslos Nettskjema.
For å sikre at respondentene ikke skulle bli identifiserbare, hadde vi ingen åpne felter for fritekst, og bakgrunnsopplysningene var kategoriske og holdt på et minimum. Vi anså et svar på spørreskjemaet som et samtykke til å være med i studien.
Resultater
I alt 882 kvinner svarte på undersøkelsen. Av disse fjernet vi 61 fra datasettet på bakgrunn av eksklusjonskriteriene og inkluderte 821 i analysene. Til sammen 79,5 prosent av kvinnene var mellom 25 og 35 år.
Det var respondenter fra alle landets fylker (se tabell 1), og de fleste var fra fylker med store fødeinstitusjoner og høy befolkningstetthet. De fleste kvinnene fødte på en fødeavdeling eller kvinneklinikk (94,3 prosent), og andelen som fikk utført keisersnitt, var 15,8 prosent.
En av fem (19,9 prosent) av kvinnene rapporterte at de hadde partneren sin til stede under barseloppholdet. Halvparten av kvinnene dro hjem fra barselavdelingen innen 48 timer.

Opplevelse av ammehjelp på barsel
Vi spurte kvinnene i hvilken grad de opplevde å få hjelp med det de lurte på rundt ammingen på barsel (se tabell 2). De som hadde partneren sin til stede, opplevde i større grad å få hjelp enn de som ikke hadde med partneren. Kvinnene som lå kort tid på barsel, fikk i mindre grad hjelp enn de som var der lenger.
Det var signifikante forskjeller mellom fylkene når det gjaldt hvorvidt kvinnene fikk hjelp med amming. Møre og Romsdal var fylket hvor den største andelen av kvinnene i stor grad fikk hjelp (66,7 prosent), mens Oslo hadde den laveste andelen (40,7 prosent).
Veiledningspunkter på barsel
Tabell 3 viser i hvilken grad kvinnene fikk informasjon relatert til «Ti trinn for vellykket amming». Tallene viser i hovedsak at kvinnene fikk lite veiledning. Flest fikk informasjon om «Hvor ofte barnet bør die» (54,2 prosent).
Kun 25,3 prosent av kvinnene fikk informasjon om «Hvordan du kan forebygge/behandle brystspreng». Her var det en signifikant forskjell mellom kvinnene som hadde med partneren sin, og de som ikke hadde det.
Liggetid hadde noe innvirkning. Blant kvinnene som lå mellom null og to dager, hadde en lavere andel fått informasjon om «Hvordan håndmelke», «Hvordan du kan forebygge/behandle brystspreng» og «Hvor ofte barnet bør die».

Bruk av morsmelkerstatning
Blant kvinnene i studien svarte 46,3 prosent at deres barn fikk morsmelkerstatning i løpet av de tre første levedøgnene. Fødestuer brukte like mye morsmelkerstatning (42,6 prosent) som kvinneklinikker og fødeavdelinger (46,5 prosent).
Kvinner som lå mer enn to dager på barsel, ga i større grad barnet morsmelkerstatning (30,8 prosent mot 61,9 prosent) (dataene er ikke i tabellene).
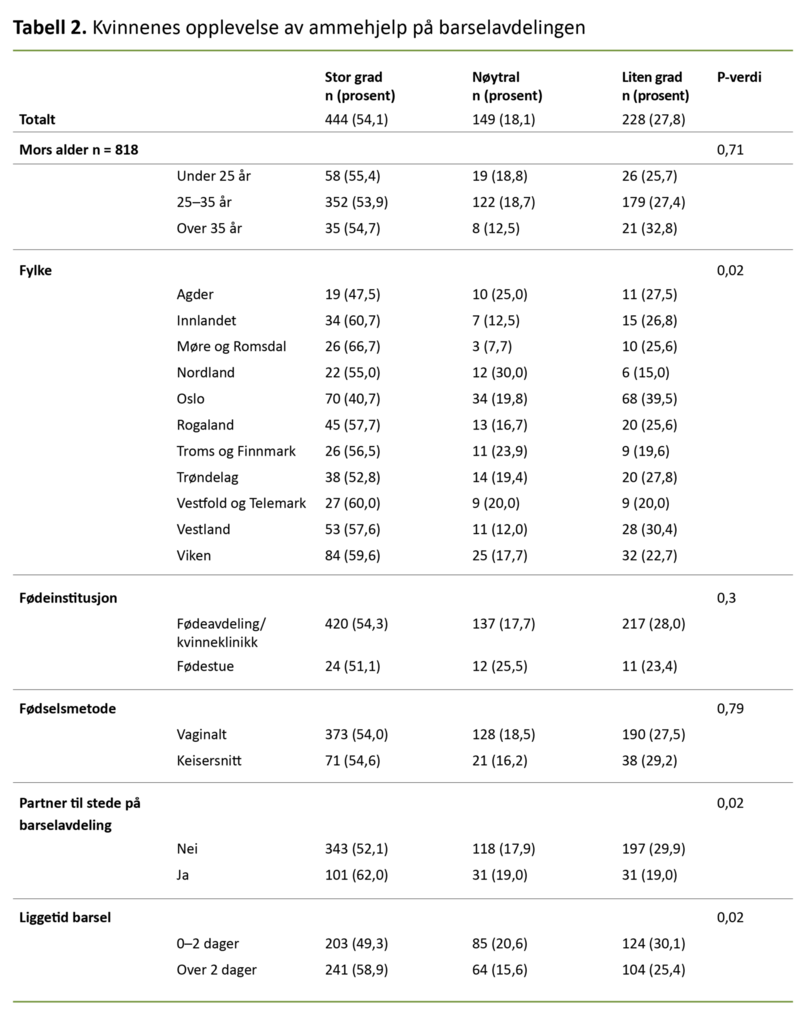
Ammestatus to uker etter fødselen
Vi spurte kvinnene om hvordan det gikk med ammingen to uker etter fødselen (se figur 1), og 92 prosent ammet fortsatt. Blant disse var det 72 prosent som fullammet. Ammestatusen var lik for kvinnene som hadde med partneren sin, og kvinnene som ikke hadde det.
Blant dem som lå over to dager på barselavdeling (63,8 prosent), fullammet en lavere andel sammenliknet med dem som lå mellom null og to dager på barsel (79,4 prosent) (dataene er ikke i tabellene).
Diskusjon
Resultater fra studien viser at smitteverntiltakene i barselomsorgen trolig har hatt negativ effekt på førstegangsfødendes opplevelse av ammehjelp under barseloppholdet. Kvinnene som hadde partneren sin til stede, var mer fornøyd med hjelpen de fikk.
Ammeveiledningen var mangelfull i forhold til det som er forventet av en mor-barn-vennlig avdeling. Det var mer bruk av morsmelkerstatning, og færre kvinner fullammet etter to uker sammenliknet med tidligere undersøkelser.
Pandemien endret arbeidshverdagen
Det var forskjeller mellom fylkene når det gjaldt hvor mye hjelp kvinnene følte at de fikk. Årsaken kan være at det var opp til hver enkelt fødeinstitusjon å lage lokale prosedyrer for hvordan de skulle håndheve de anbefalte smitteverntiltakene (16).
I tillegg kan det være ulik kultur ved avdelingene. En studie fant at morens opplevelse av å bli støttet økte når jordmoren hadde en positiv holdning til amming (21). Omfordeling av ressurser under pandemien kan ha gått ut over jordmødrenes oppmerksomhet og innstilling til blant annet amming.
Koronapandemien har endret arbeidshverdagen i avdelingene ved at de ansatte bruker tid og ressurser på smitteverntiltak. Økt arbeidsbelastning, og frustrasjon rundt dette, kan gjøre at personalet har hatt mindre tid til den ofte tidkrevende oppgaven ammeveiledning er.
Kvinner har trolig merket denne reduserte kapasiteten, noe som har kommet frem gjennom artikler og kronikker i dagspressen (22, 23).
Kvinner som lå under 48 timer på barsel, opplevde å få mindre hjelp.
Blant kvinnene som hadde med seg partneren sin, opplevde en større andel å få hjelp i barselavdelingen. Det kan skyldes at kvinnene inkluderte den støtten de fikk fra partneren sin i hjelpen de fikk.
Hvis helsepersonell hadde mindre tid til å være til stede hos kvinnene under koronapandemien, og partneren ikke var til stede, er det nærliggende å tro at det kan ha påvirket kvinnenes erfaring med støtte og hjelp.
Kvinner som lå under 48 timer på barsel, opplevde å få mindre hjelp. Det er uheldig, da kvinner som reiser tidlig hjem, har et stort behov for veiledning for å kunne takle ammeutfordringer på egen hånd (9). Når liggetiden er redusert, bør ammehjelpen som gis, være tilrettelagt for dette.
Manglende informasjon og veiledning
Det er overraskende at kvinnene fikk så lite informasjon og veiledning. Veiledningspunktene er et verktøy som skal sikre at kvinnene får god informasjon på barselavdelingen (11).
Siden de fleste fødeinstitusjoner i Norge er godkjent som mor-barn-vennlige avdelinger etter krav om at 80 prosent av kvinnene skal ha fått informasjon om de fleste veiledningspunktene, må vi anta at tallene i denne studien er betydelig lavere enn det som er normalt (11).
At partneren var til stede, hadde kun betydning for ett av veiledningspunktene. Liggetid hadde større innvirkning. Blant annet var det en lavere andel av kvinnene som reiste hjem tidlig, som fikk informasjon om brystspreng.
Fordi brystspreng normalt oppstår to til fire dager etter fødselen (18), er det bekymringsverdig at så få fikk informasjon om det da de reiste hjem på dag to, og måtte håndtere det på egen hånd.
Siden kvinnene som hadde lengre liggetid enn anbefalt under koronapandemien, heller ikke hadde fått tilstrekkelig veiledning i henhold til en mor-barn-vennlig standard, kan vi anta at økt arbeidsbelastning og endrede ressurser spiller inn.
Høyere bruk av morsmelkerstatning
Vi fant at omtrent halvparten av kvinnene i denne studien hadde gitt morsmelkerstatning til barnet sitt i løpet av den tiden de lå på barselavdelingen. Det er en betydelig økning sammenliknet med spedkostundersøkelsene fra 2013 og 2020 (24, 25).
I disse undersøkelsene oppga henholdsvis 25 og 29 prosent at de ga barnet morsmelkerstatning den første leveuken (24, 25). I henhold til «Ti trinn for vellykket amming» skal det ikke gis morsmelkerstatning uten medisinsk indikasjon.
I vår studie var det bare 53,1 prosent av barna som kun fikk morsmelk.
For å bli godkjent som mor-barn-vennlig må sykehuset kunne rapportere at minst 80 prosent av barn som er født til termin, har fått kun morsmelk i løpet av sykehusoppholdet (12). I vår studie var det bare 53,1 prosent av barna som kun fikk morsmelk, og det viser at en mor-barn-vennlig standard ikke ble overholdt for disse kvinnene under pandemien.
Vi kan ikke se av våre resultater om det er medisinsk grunnlag for den økte bruken av morsmelkerstatning, men vi kan anta at det i stor grad ble gitt uten medisinsk indikasjon når det ble gitt til så mange. Dette støttes også av at bruken av morsmelkerstatning i vår studie er like høy på fødestuer som på fødeavdelinger og kvinneklinikker.
Det er kun friske mødre og barn som selekteres til en fødestue. Derfor forventer man ikke medisinske indikasjoner for å gi morsmelkerstatning (26). Morsmelkerstatning kan være gitt på grunn av travle barselavdelinger under pandemien. «Ti trinn for vellykket amming» spesifiserer at ressursmangel ikke er en god nok grunn for å gi morsmelkerstatning (12).
Ammestatus to uker etter fødselen
Landsomfattende spedkostundersøkelser fra 2013 og 2020 viser at andelen kvinner som fullammet etter to uker, var henholdsvis 84 og 85 prosent (24, 25). Til sammenlikning var det en betydelig lavere andel som fullammet i vår studie (71,6 prosent).
Kvinnene i spedkostundersøkelsene inkluderte både første- og flergangsfødende i motsetning til vårt utvalg. Det kan være en årsak til forskjellen.
Partneren spiller en viktig rolle når kvinner skal etablere amming (7, 27). Likevel fant vi i vår studie ingen signifikant forskjell mellom kvinnene som hadde partneren til stede, og de som ikke hadde det, når vi ser på ammestatusen etter to uker. En liten gruppe kvinner fikk ha med seg partneren sin (19,9 prosent).
Man kan anta at partnerne som fikk være til stede, hadde begrensninger for hva de kunne gjøre på avdelingen på grunn av smitteverntiltak.
Man kan anta at partnerne som fikk være til stede, hadde begrensninger for hva de kunne gjøre på avdelingen på grunn av smitteverntiltak. Dette kan ha påvirket blant annet mulighetene de hadde for å avlaste og tilrettelegge for kvinnene, noe som er en viktig del av partnernes støttende funksjon. Det kan ha påvirket effekten av tilstedeværelsen (7).
Det var et overraskende funn at kvinner med kort liggetid hadde en større sjanse for å fullamme på tross av at de oppga å få mindre veiledning enn de som lå lenger. Det kan ha sammenheng med at de som lå lenger, i større grad ga morsmelkerstatning. Det er en kjent faktor som påvirker fullamming (28).
Det må tas med i beregningen at de som lå lenger, kan ha hatt medisinske problemstillinger som kan ha ført til ammeutfordringer.
Studiens styrker og svakheter
Studiens utvalg er et bekvemmelighetsutvalg som kan påvirke generaliserbarheten. Ved å bruke denne datainnsamlingsmetoden har vi ikke mulighet til å si hvor mange som har kunnet delta, og hvem som har valgt å ikke svare. En styrke er det høye antallet respondenter.
I Norge er det cirka 3800 (29) førstegangsfødende som føder i løpet av to måneder, så vår svarrespons er omtrent 23 prosent. Respondentene skiller seg ikke mye fra den generelle fødepopulasjonen når det gjelder målte bakgrunnsvariabler.
Blant kvinnene i studien var 79,5 prosent mellom 25 og 35 år. Gjennomsnittsalderen for førstegangsfødende i Norge i 2019 var 29,7 år (29). Andelen av kvinner som har utført keisersnitt (15,8 prosent), er lik andelen av keisersnitt i fødepopulasjonen i Norge (15,9 prosent) (29).
Rekrutteringen foregikk via sosiale medier.
Rekrutteringen foregikk via sosiale medier. På tross av at majoriteten av befolkningen bruker slike medier, må vi anta at det er deler av populasjonen vi ikke har nådd frem til. I tillegg kan de ulike Facebook-gruppene vi valgte for å rekruttere kvinnene, ha påvirket utvalget og potensielt gi en utvalgsskjevhet.
For å motvirke dette kontaktet vi ulike grupper for å dele spørreundersøkelsen, og den ble delt videre i disse gruppene. Studier viser at rekruttering på Facebook kan gi representative utvalg på lik linje med tradisjonelle innsamlingsmetoder (30).
Det er alltid en mulighet for hukommelsesskjevhet i tverrsnittsstudier (19). Imidlertid er denne studien gjennomført kort tid etter det vi spør om, det vil derfor være mindre sjanse for at kvinnene ikke husker tilbake.
En svakhet ved studien er at spørreskjemaet som vi benyttet, ikke var validert. Vi brukte derfor mye tid på å utarbeide spørreskjemaet blant annet ved å samarbeide med Nasjonal Kompetansetjeneste for amming og gjennomføre en pilottest.
Vi valgte beskrivende statistikk og bivariate analyser i vår studie, som vi mener samsvarer med studiens hensikt. At det er en enkel analysetilnærming, må tas i betraktning når resultatene tolkes.
Konklusjon
Vi ser at ammehjelpen førstegangsfødende fikk under koronapandemien, ikke var etter en mor-barn-vennlig standard. Siden de fleste sykehus er godkjent etter denne standarden, kan vi anta at smitteverntiltakene hadde en negativ innvirkning på hjelpen de fikk. Kun halvparten av kvinnene opplevde å få god hjelp med ammingen på barsel.
Kvinnene fikk mer morsmelkerstatning og mangelfull informasjon og veiledning. Vi vet at det påvirker hvor mange som fullammer, og hvor lenge de ammer. Andelen kvinner som fullammet to uker etter fødselen, var lavere i vår studie enn resultatene fra andre studier viser.
Siden resultatene fra vår studie kun inkluderer førstegangsfødende, kan vi ikke konkludere med at den lave andelen kun skyldtes smitteverntiltakene.
I studien har vi sett på amming frem til to uker etter fødselen. Det vil være nødvendig å undersøke det videre ammeforløpet for å forstå de reelle konsekvensene av smitteverntiltakene.
Referanser
1. Victora CG, Bahl R, Barros AJD, França GVA, Horton S, Krasevec J et al. Breastfeeding in the 21st century: epidemiology, mechanisms, and lifelong effect. The Lancet. 2016;387(10017):475–90. DOI: 10.1016/s0140-6736(15)01024-7
2. Chowdhury R, Sinha B, Sankar MJ, Taneja S, Bhandari N, Rollins N et al. Breastfeeding and maternal health outcomes: a systematic review and meta-analysis. Acta Paediatrica. 2015;104(S467):96–113. DOI: 10.1111/apa.13102
3. Ip S, Chung M, Raman G, Chew P, Magula N, DeVine D et al. Breastfeeding and maternal and infant health outcomes in developed countries. 2007. Evidence Report Technology Assessments nr. 153. Tilgjengelig fra: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4781366/ (nedlastet 10.05.2020).
4. Verdens helseorganisasjon. Global strategy for infant and young child feeding. Genève: Verdens helseorganisasjon; 2003. Tilgjengelig fra: https://apps.who.int/iris/bitstream/handle/10665/42590/9241562218.pdf?sequence=1. (nedlastet 02.05.2020).
5. Rollins NC, Bhandari N, Hajeebhoy N, Horton S, Lutter CK, Martines JC et al. Why invest, and what it will take to improve breastfeeding practices? The Lancet. 2016;387(10017):491–504. DOI: 10.1016/s0140-6736(15)01044-2
6. McFadden A, Gavine A, Renfrew MJ, Wade A, Buchanan P, Taylor JL et al. Support for healthy breastfeeding mothers with healthy term babies. Cochrane Database of Systematic Reviews. 2017(2). DOI: 10.1002/14651858.CD001141.pub5
7. Davidson EL, Ollerton RL. Partner behaviours improving breastfeeding outcomes: an integrative review. Women and Birth. 2020;33(1):e15–e23. DOI: 10.1016/j.wombi.2019.05.010
8. Helsedirektoratet. Nytt liv og trygg barseltid for familien: Nasjonal faglig retningslinje for barselomsorgen. Oslo: Helsedirektoratet; 2014.
9. Brown S, Small R, Argus B, Davis PG, Krastev A. Early postnatal discharge from hospital for healthy mothers and term infants. Cochrane Database of Systematic Reviews. 2002(3). DOI: 10.1002/14651858.CD002958
10. Verdens helseorganisasjon. Guideline: protecting, promoting and supporting breastfeeding in facilities providing maternity and newborn services. Genève: Verdens helseorganisasjon; 2017. Tilgjengelig fra: https://www.who.int/publications-detail/9789241550086 (nedlastet 02.05.2020).
11. Nasjonal kompetansetjeneste for amming. Mor-barn-vennlig standard (MBV) 2019. Tilgjengelig fra: https://oslo-universitetssykehus.no/fag-og-forskning/nasjonale-og-regionale-tjenester/nasjonal-kompetansetjeneste-for-amming-nka/mor-barn-vennlig-standard-mbv (nedlastet 02.05.2020).
12. Nasjonal kompetansetjeneste for amming. Mor-barn-vennlig standard (MBV). Ti trinn for vellykket amming. Oslo; 2018.
13. Pérez‐Escamilla R, Martinez JL, Segura‐Pérez S. Impact of the baby‐friendly hospital initiative on breastfeeding and child health outcomes: a systematic review. Maternal & Child Nutrition. 2016;12(3):402–17. DOI: 10.1111/mcn.12294
14. Beake S, Pellowe C, Dykes F, Schmied V, Bick D. A systematic review of structured compared with non-structured breastfeeding programmes to support the initiation and duration of exclusive and any breastfeeding in acute and primary health care settings. Maternal & Child Nutrition. 2012;8(2):141–61. DOI: 10.11124/jbisrir-2011-121
15. Folkehelseinstituttet. Fakta om covid-19-utbruddet. Oslo: Folkehelseinstituttet; 2020. Tilgjengelig fra: https://www.fhi.no/nettpub/coronavirus/fakta-og-kunnskap-om-covid-19/fakta-om-covid-19-utbruddet/?term=&h=1 (nedlastet 30.03.2020).
16. Helseaktuelt. Min koronahverdag: Jordmor Mai-Britt i beredskap på Ringerike sykehus. Helseaktuelt 26.3.2020. Oslo: Helsedirektoratet; 2020. Tilgjengelig fra: https://medium.com/helseaktuelt/min-koronahverdag-jordmor-mai-britt-i-beredskap-p%C3%A5-ringerike-sykehus-273e1dddd3fd (nedlastet 10.05.2021).
17. Oslo universitetssykehus. Fødeavdelingen. Viktig informasjon om koronasituasjonen ved Føde- og barselseksjonene ved OUS. Oslo: Oslo universitetssykehus. Tilgjengelig fra: https://oslo-universitetssykehus.no/avdelinger/kvinneklinikken/fodeavdelingen#viktig-informasjon-om-koronasituasjonen-ved-fode--og-barselseksjonene-pa-ous (nedlastet 10.05.2021).
18. Tufte E. Norske kvinners ammeproblemer [masteroppgave]. Nordic School of Public Health; 2005.
19. Ringdal K. Enhet og mangfold: Samfunnsvitenskapelig forskning og kvantitativ metode. 4. utg. Bergen: Fagbokforlaget; 2018.
20. Ipsos. Sosiale medier tracker Q2’20 2020. Tilgjengelig fra: https://www.ipsos.com/sites/default/files/ct/publication/documents/2020-07/ipsos_some_2._kvartal_2020.pdf (nedlastet 05.05.2020).
21. Ekström AC, Thorstensson S. Nurses and midwives professional support increases with improved attitudes; Design and effects of a longitudinal randomized controlled process-oriented intervention. BMC Pregnancy Childbirth. 2015;15:275.
22. Thomassen AL. Å bli mor under en pandemi. Dagsavisen. 02.09.2020. Tilgjengelig fra: https://www.dagsavisen.no/debatt/a-bli-mor-under-en-pandemi-1.1766957 (nedlastet 02.09.2020).
23. Solheim M. Fødsel under pandemi: Marlene (25) føler ho blei frårøva den største opplevinga i livet. NRK. 09.10.2020. Tilgjengelig fra: https://www.nrk.no/trondelag/fodsel-under-pandemi_-marlene-_25_-foler-ho-blei-frarova-den-storste-opplevinga-i-livet-1.15167440 (nedlastet 09.10.2020).
24. Helsedirektoratet. Amming og spedbarns kosthold. Landsomfattende undersøkelse 2013. Oslo: Helsedirektoratet; 2014.
25. Folkehelseinstituttet. Spedkost 3. Landsomfattende undersøkelse av kostholdet blant spedbarn i Norge, 6 måneder. Oslo: Folkehelseinstituttet; 2020.
26. St.meld. nr. 12 (2008–2009). En gledelig begivenhet. Om en sammenhengende svangerskaps-, fødsels- og barselomsorg. Oslo: Helse- og omsorgsdepartementet; 2008.
27. Hunter T, Cattelona G. Breastfeeding initiation and duration in first-time mothers; Exploring the impact of father involvement in the early post-partum period. Health Promot Perspect. 2014;4(2):132–6.
28. Häggkvist A-P, Brantsæter AL, Grjibovski AM, Helsing E, Meltzer HM, Haugen M. Prevalence of breast-feeding in the Norwegian Mother and Child Cohort Study and health service-related correlates of cessation of full breast-feeding. Public Health Nutrition. 2010;13(12):2076–86. DOI: 10.1017/s1368980010001771
29. Folkehelseinstituttet. Medisinsk fødselsregister. Oslo: Folkehelseinstituttet; 2019. Tilgjengelig fra: http://statistikkbank.fhi.no/mfr/ (nedlastet 02.10.2020).
30. Thornton L, Batterham PJ, Fassnacht DB, Kay-Lambkin F, Calear AL, Hunt S. Recruiting for health, medical or psychosocial research using Facebook: systematic review. Internet Interventions. 2016;4:72–81. DOI: 10.1016/j.invent.2016.02.001
Følgende tekst ble endret 11.05.2021 og erstattet med teksten som nå foreligger i artikkelen:
Smitteverntiltak i forbindelse med covid-19
I januar 2020 ble det påvist et nytt koronavirus i Kina som spredte seg raskt til andre deler av verden. Den 12. mars 2020 erklærte WHO utbruddet som en pandemi (15). Myndighetene innførte omfattende og inngripende smitteverntiltak i Norge generelt og på helseinstitusjoner spesielt (16).
I føde- og barselomsorgen anbefalte Helsedirektoratet at partnere kun kan være til stede under den aktive fødselen og to timer etter fødselen. Dermed var barselavdelingene anbefalt å ikke tillate at partneren er til stede.
En annen anbefaling var å gjøre barseloppholdet så kort som mulig, helst 0–48 timer. For mange førstegangsfødende var dette kortere enn normalt, og man kan ikke forvente at ammingen er etablert så tidlig (17).
I tillegg la Helsedirektoratet føringer for en rekke smitteverntiltak på avdelingene med økt oppmerksomhet på desinfisering, isolering og endringer i daglige rutiner (16).
Manglende informasjon og veiledning
Fordi brystspreng normalt oppstår to til fire dager etter fødselen, er det bekymringsverdig at så få fikk informasjon om det da de reiste hjem på dag to, og måtte håndtere det på egen hånd (17).
Referanser
16. Helsedirektoratet. Koronavirus – beslutninger og anbefalinger [Nettdokument]. Oslo: Helsedirektoratet; 2020. [Oppdatert 9.6]. Tilgjengelig fra: https://www.helsedirektoratet.no/veiledere/koronavirus (nedlastet 09.06.2020).
17. Alquist R, Strømsnes H. Amming: en håndbok for helsepersonell. 4. utg. Bergen: Fagbokforlaget; 2016.

Mest lest
Doktorgrader
Kort- og langsiktige følger etter distal dyp venetrombose og overfladisk venetrombose i underekstremitetene
Fødende kvinner vil ha ekte personlig omsorg
Korleis kan jordmor balansera etiske vurderingar om helsa til fosteret opp mot gravide kvinners autonomi og ønskjer i forhold til fosterovervaking?
Dokumentering av de udokumenterte – bruk av svangerskapsomsorg og perinatale utfall blant udokumenterte migranter i Norge


































0 Kommentarer