Smittevern på sykehjem under covid-19-pandemien
Bakgrunn: Skrøpelige eldre med multisykdom er ekstra sårbare og har høyere risiko enn yngre for alvorlig sykdom og død ved covid-19. Alle helse- og omsorgsinstitusjoner skal ha et infeksjonskontrollprogram som skal gi skriftlige retningslinjer for generelle smitteverntiltak og for undersøkelse, behandling og pleie. De fleste som bor på norske sykehjem, er skrøpelige, sårbare og multisyke. Det har kommet signaler om at det er for lite smittevernutstyr i slike institusjoner. Vi har ikke konkrete tall på hvor stor eller prekær utstyrsmangelen er. Det har også vært hevdet at manglende opplæring og sviktende rutiner har ført til store utfordringer der de har hatt smitte.
Hensikt: Vi ønsket å kartlegge hvordan avdelingsledere ved sykehjemmene selv vurderer evnen til å håndtere smittevern, tilgangen på smittevernutstyr, testingen av personale og pasienter samt rutiner for smittevern og kompetanse blant personalet. Videre ville vi sammenlikne avdelinger med og uten smitte.
Metode: Vi benyttet et egenutviklet elektronisk spørreskjema til avdelingsledere og gjorde en tverrsnittsstudie med deskriptivt, eksplorativt design.
Resultater: Åttito sykehjem sa ja til å delta i undersøkelsen, og vi fikk inn svar fra 93 avdelingsledere. Tilgangen på smittevernutstyr, bruken av utstyr og opplæringen er bedre enn det inntrykket som har kommet frem i mediene. Når det gjelder muligheten til å overholde smittevernreglene, som avstand, punktdesinfeksjon og personale som jobber på flere steder, hadde flere avdelinger utfordringer. Kun på få punkter skilte avdelinger med smitte seg fra de uten smitte.
Konklusjon: Mye er bra når det gjelder smittevern på norske sykehjem, men det er likevel rom for forbedringer. Opplæring av personalet på viktige fagområder, som smittevern, bør gjøres obligatorisk og ikke overlates til den enkelte ansattes initiativ. Når det gjelder bemanningssituasjonen, er det fremdeles utfordringer med mangel på sykepleiere og små stillinger som medfører at mange pleiere arbeider flere steder. Slik bemanning kan medføre økt smitterisiko under den nåværende epidemien og i fremtidige epidemier.
Referer til artikkelen
Kirkevold Ø, Eriksen S, Lichtwarck B, Selbæk G. Smittevern på sykehjem under covid-19-pandemien. Sykepleien Forskning. 2020; 15(81554):e-81554. DOI: 10.4220/Sykepleienf.2020.81554
Skrøpelige eldre med multisykdom er ekstra sårbare og har høyere risiko enn yngre for alvorlig sykdom og død ved covid-19 (1–3), og vi må ta forholdsregler for å begrense smitte, spesielt med tanke på sårbare personer (4).
Alle helse- og omsorgsinstitusjoner skal ha et infeksjonskontrollprogram som skal gi skriftlige retningslinjer for generelle smitteverntiltak og for undersøkelse, behandling og pleie (5).
Det skal også være et system for å overvåke infeksjoner på institusjoner og retningslinjer for å oppklare og begrense utbrudd av infeksjoner. Systemet skal utformes slik at infeksjoner raskt kan oppdages og identifiseres. Det skal være tydelig hvem som har det faglige og organisatoriske ansvaret for tiltakene (5).
Forskning på covid-19
En litteraturgjennomgang av studier frem til mars 2020 viste at sykdomsforløpet hos eldre over 70 år utvikler seg raskere enn hos andre aldersgrupper (2). Det er høyere dødelighet ved covid-19 hos sykehjemsbeboere enn hjemmeboende eldre (1, 6).
De fleste som bor på norske sykehjem, er skrøpelige, sårbare og multisyke (7). De norske helsemyndighetene anbefaler at pasienter som bor på sykehjem, og som blir syke med covid-19, i hovedsak bør behandles på sykehjemmet og ikke innlegges på sykehus (8).
I Norge er gjennomsnittsalderen for dem som dør av covid-19, 83 år (9), og 60 prosent av disse bor på sykehjem eller annen kommunal pleie- og omsorgsinstitusjon (9). I dagspressen har det kommet signaler om at det er for lite smittevernutstyr i slike institusjoner (10).
Det har imidlertid manglet konkrete tall på hvor stor eller prekær utstyrsmangelen er. Det har også vært hevdet at manglende opplæring og sviktende rutiner har ført til store utfordringer der de har hatt smitte (11).
Vi har ikke funnet vitenskapelige publikasjoner eller annen systematisk beskrivelse av situasjonen som underbygger eller svekker disse uttalelsene.
Statusgjennomgang ved norske sykehjem
I uke 13 (23.–27. mars 2020) foretok Nasjonal kompetansetjeneste for aldring og helse (Aldring og helse) i samarbeid med Helsedirektoratet en statusgjennomgang ved norske sykehjem. Personene som svarte, arbeidet i hovedsak klinisk på sykehjemsavdelinger, slik som sykepleiere, helsefagarbeidere og leger.
De ble stilt følgende spørsmål: «Hva slags utfordringer møter dere på ditt arbeidssted som følge av koronautbruddet? Hva er konsekvensene for pasienter, pårørende og personalet? Hvilke tiltak er iverksatt?»
I denne statusgjennomgangen kom det frem at helsepersonell var bekymret for utfordringer ved smitte når det gjaldt å overholde smittevernreglene, tilgang på smittevernutstyr, gode rutiner og kompetanse hos personalet (ikke-publisert notat).
Det kom også frem at det kunne være vanskelig å få testet personale med symptomer på covid-19. En måned senere var det en betydelig økning av antallet pasienter med covid-19 i Norge.
Hensikten med studien
Vi ønsket derfor å gjennomføre en studie med målsetting om å kartlegge hvordan avdelingsledere ved sykehjemmene selv vurderer evnen til å håndtere smittevern, hva slags tilgang de har på smittevernutstyr, om de har rutiner for testing av personale og pasienter, om de har rutiner for smittevern, og hvordan de har ivaretatt kompetansen blant personalet.
Vi antok at smitte i avdelingen gjorde det lettere å avdekke hvordan smittevernet fungerte. Vi ønsket derfor å sammenlikne avdelinger med og uten smitte.
Metode
Spørreskjema
Vi utviklet et spørreskjema basert på tre kilder: 1) myndighetenes veiledere i smittevern i forbindelse med koronakrisen (12), 2) bekymringer om smittevernsituasjonen på sykehjemmene som hadde kommet frem i pressen, og 3) en mindre kartlegging om koronasituasjonen i sykehjem gjennomført av Aldring og helse.
Først definerte vi viktige temaområder (13–15), så ble undertemaer formulert, før vi utformet endelig forslag til spørsmål. Temaene var håndtering av smittefare, tilgang på smittevernutstyr, testing, tilgang på utstyr for diagnostikk og behandling, rutiner for smittevern og informasjon og opplæring.
Spørreskjemaet besto av 28 ja/nei-spørsmål og 17 spørsmål med svaralternativene «meget sjelden eller aldri», «nokså sjelden», «av og til», «nokså ofte», «meget ofte eller alltid».
For hvert temaområde var det i tillegg et felt for kommentarer og utdypinger. Vi registrerte også type avdeling og hvilket fylke avdelingen lå i.
Spørreskjemaet ble pilottestet på to sykehjemsavdelinger for å vurdere relevans, forståelighet og entydighet samt hvor lang tid det tok å fylle ut. Vi foretok ingen endringer i skjemaet etter piloteringen. Disse to skjemaene inngår i det totale materialet.
Utvalg og gjennomføring
Målgruppen var avdelingsledere på sykehjem. Med avdeling menes en administrativ selvstendig enhet med egen leder. Noen avdelinger kunne bestå av flere enheter som var poster eller atskilte grupper med felles leder.
Først kontaktet vi institusjonslederen på e-post, deretter per telefon. Vi ba om tillatelse til å kontakte avdelingslederne for å få informasjon om smittevernsituasjonen på avdelingene.
Avdelingslederne kunne velge mellom å bli intervjuet i et strukturert intervju på telefon eller få skjemaet som en Questback-undersøkelse på e-post. Vi opprettet ingen liste med koplinger til svarene. Questback var en generell lenke uten mulighet til å spore opp hvem som hadde svart.
Seks ansatte i Aldring og helse fikk ansvaret for å samle inn dataene fra et utvalg sykehjem. I tillegg gjennomførte hovedforfatteren og andreforfatteren noe av datainnsamlingen.
Vi foretok et strategisk utvalg sykehjem fra små, mellomstore og store kommuner i alle fylkene. For å sikre at vi inkluderte avdelinger hvor de hadde erfaring med pasienter som hadde covid-19, inkluderte vi også sykehjem der det var kjent at det var eller hadde vært smitte.
Rekrutteringen og datainnsamlingen ble gjennomført i perioden 22.–30. april 2020.
Analyser
Vi brukte deskriptiv statistikk med beskrivelse av antall og andeler (prosent). Vi trekker frem noen av fritekstsvarene der det synes hensiktsmessig for helhetsforståelsen. Avdelinger som hadde eller hadde hatt smitte, ble sammenliknet med avdelinger uten smitte.
For å teste den statistiske sikkerheten for eventuelle forskjeller mellom avdelingene med og uten smitte foretok vi kjikvadrattester og Fishers eksakte tester.
Vi testet ja/nei-spørsmål direkte og dikotomiserte spørsmål med svaralternativene «meget sjelden eller aldri», «nokså sjelden», «av og til», «nokså ofte» og «meget ofte eller alltid», hvor svaralternativene «nokså ofte» og «meget ofte eller alltid» fikk verdien 1, og de resterende tre fikk verdien 0.
Tabellene presenterer fordelingen av alle svaralternativene, mens de statistiske testene ble gjort på de dikotome verdiene.
Etiske betraktninger
Studien omfatter helsetjenester, ikke individuelle forhold hos pasienter eller ansatte, og ble derfor ikke forelagt Regionale komiteer for medisinsk og helsefaglig forskningsetikk. Informasjonen ble gitt anonymt, og derfor ble studien heller ikke forelagt personvernombudet.
Resultater
Vi kontaktet 89 sykehjem. Ved to sykehjem fikk vi ikke kontakt med riktig person, ett sykehjem sa nei til å delta uten noen videre begrunnelse, og fire sa nei til å delta fordi de hadde stort arbeidspress, hovedsakelig på grunn av koronakrisen.
Åttito sykehjem med 93 avdelinger deltok i undersøkelsen. Det var inntil to avdelinger fra samme sykehjem.
Alle fylkene er representert. Det var flest deltakere fra Viken (16 avdelinger) og færrest fra Troms og Finnmark (tre avdelinger). Det var 16 avdelinger (17,2 prosent) som hadde hatt eller hadde smitte.
Disse avdelingene var fordelt på seks fylker. Skjemaene hadde sju kommentarfelt, og 71 avdelingsledere kommenterte i minst ett av kommentarfeltene.
Smittefare
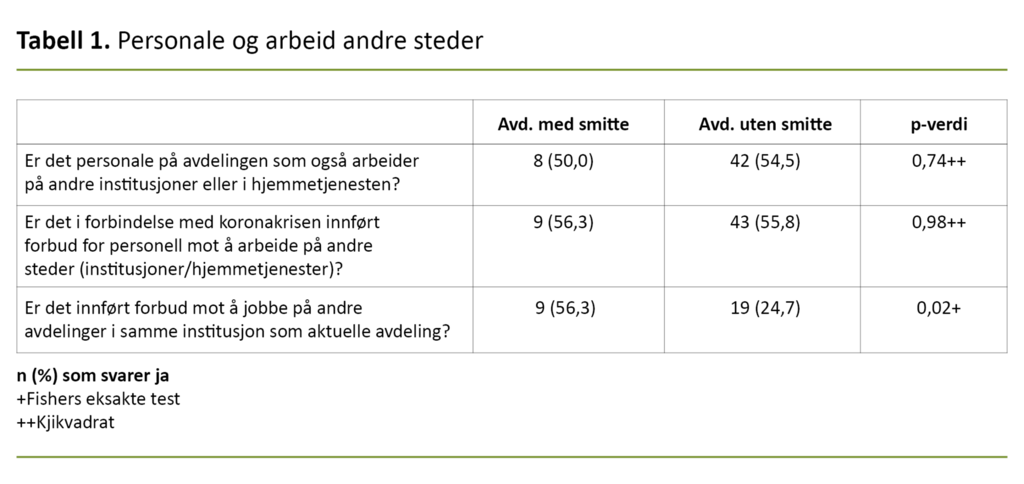
Tre spørsmål omhandlet begrensninger i personalets mulighet til å arbeide flere steder (tabell 1), og tre omhandlet muligheten til å holde avstand mellom personalet og pasienter og pasientene seg imellom (tabell 2).
På avdelingene som hadde smitte, var det åtte avdelinger (50 prosent) som hadde innført både forbud mot å arbeide ved andre institusjoner og hjemmetjenester. Sju av disse hadde også forbud mot å arbeide på andre avdelinger i samme institusjon.
Blant de åtte avdelingene som svarte at de hadde innført forbud mot å arbeide andre steder, var det likevel to avdelinger som oppga at de hadde personale som arbeidet på andre institusjoner eller i hjemmetjenesten.
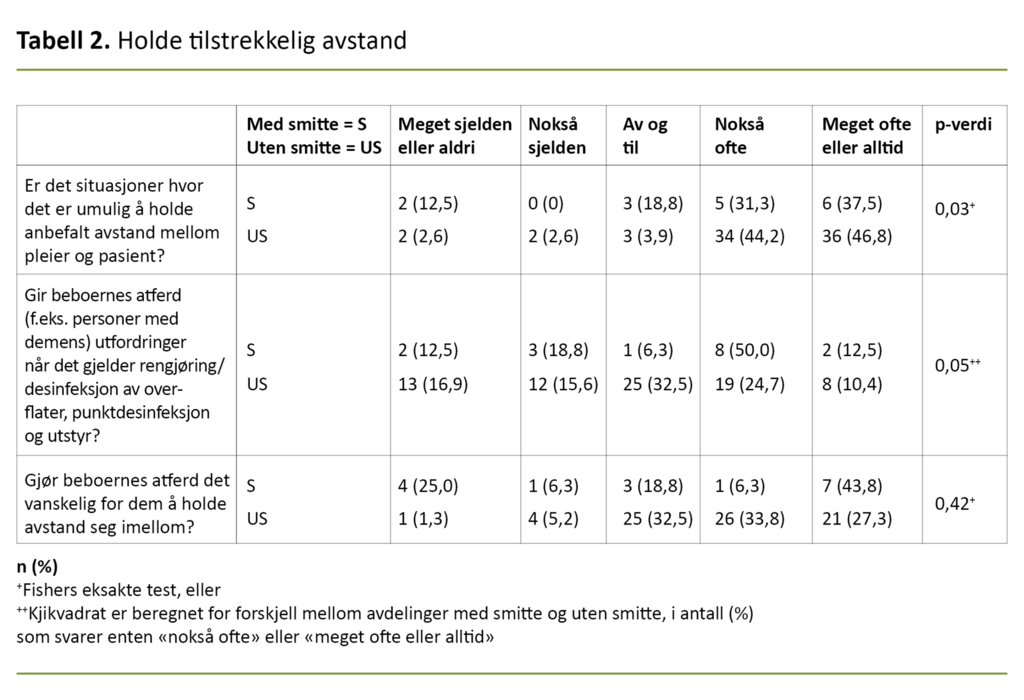
Det var en signifikant større andel av avdelingene uten smitte som beskrev at det nokså ofte eller meget ofte eller alltid var situasjoner hvor det var umulig å holde anbefalt avstand mellom pleieren og pasientene.
Det kunne være spesielt utfordrende å overholde smittevernregler for beboere med demens.
På spørsmål om beboernes atferd ga utfordringer med rengjøring, svarte flest avdelinger med smitte at de nokså ofte eller meget ofte eller alltid hadde utfordringer (tabell 2).
I fritekstkommentarene beskrev flere at de tilstrebet at personalet ikke jobbet flere steder eller på flere avdelinger, men at det kunne være vanskelig å gjennomføre på grunn av at mange har små stillinger, og at en sykepleier ofte har ansvaret for flere avdelinger.
Flere beskrev at det var umulig å holde anbefalt avstand mellom pleier og beboere, særlig i stellesituasjoner. Det kunne være spesielt utfordrende å overholde smittevernregler for beboere med demens. En avdelingsleder fortalte at de hadde etablert faste grupper av beboere ved måltidene.
Smittevernutstyr
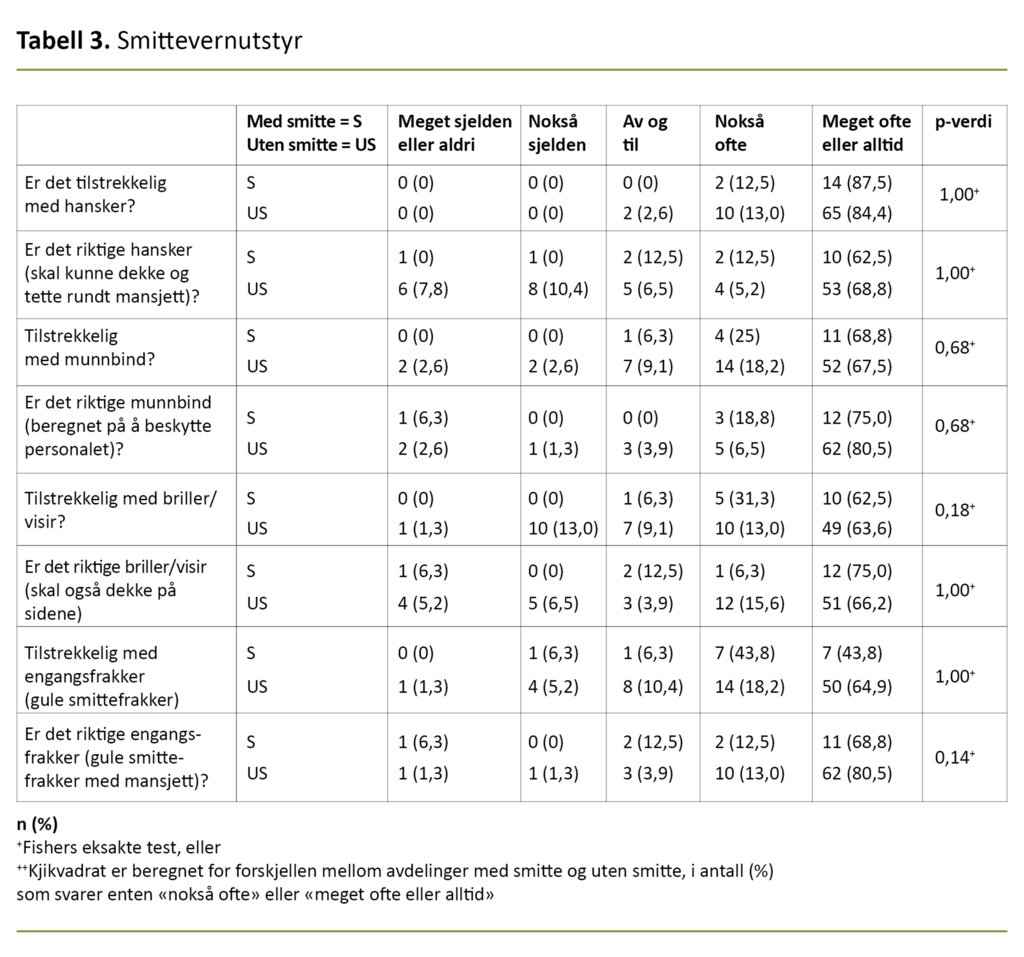
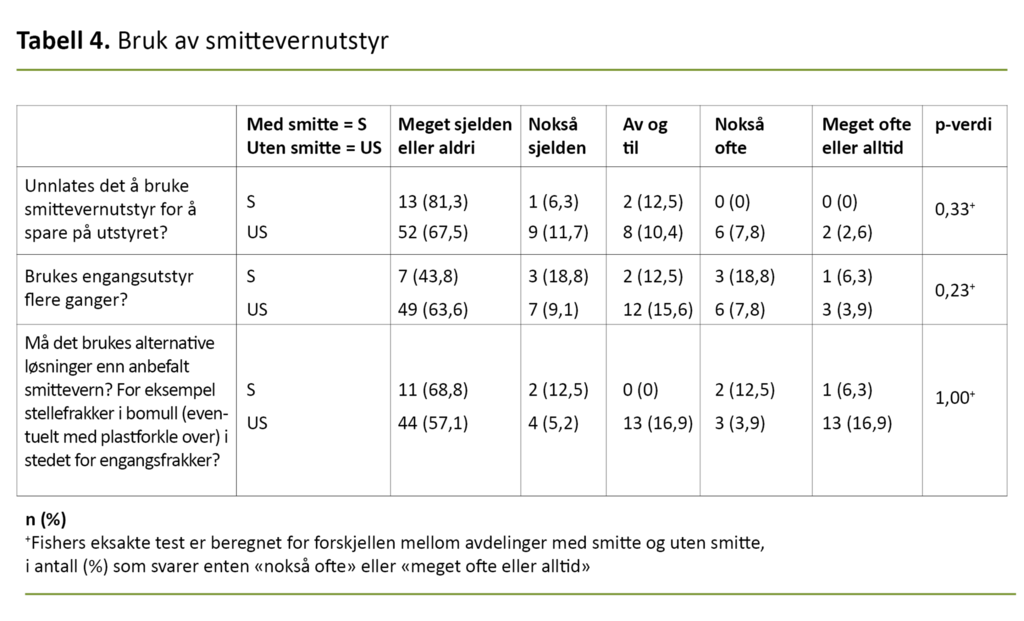
Vi stilte 13 spørsmål om tilgangen på og bruken av smittevernutstyr, fire spørsmål om det var tilstrekkelig med smittevernutstyr og fire spørsmål om det var riktig utstyr for situasjonen (tabell 3).
Av avdelingene uten smitte beskrev 63 av 77 (81,8 prosent) at det var lett å få tak i smittevernutstyr når de trengte det, mens 15 av 16 av avdelingene med smitte (93,8 prosent) sa det samme.
Noen flere avdelinger med smitte (75 prosent) enn de som ikke hadde smitte (46,8 prosent), hadde låst inn smittevernutstyret, men det var ingen forskjell på tilgjengeligheten av utstyr, uavhengig av om det var innelåst eller ikke.
Munnbind ble brukt flere ganger når det ikke var påvist smitte.
Vi stilte tre spørsmål om bruken av smittevernutstyr (tabell 4). Fritekstkommentarene omhandlet at det var usikkerhet og mangel på utstyr i en tidlig fase (tre til fire uker før denne studien), men at de hadde tilstrekkelig med utstyr nå (siste uken i april 2020).
Flere påpekte at de ikke hadde hatt smitte enda, og at de var bekymret for om de ville ha nok smittevernutstyr hvis de fikk smitte på sykehjemmet. I starten brukte noen alternativt utstyr som ikke var godkjent, men de fleste beskrev at de hadde adekvat utstyr ved kartleggingstidspunktet.
Noen uttrykte at det var vanskelig å få tak i adekvat utstyr som munnbind, visir og hansker med lang mansjett. Ved påvist koronasmitte sparte de ikke på smittevernutstyret, men de brukte alternativt utstyr ved vanlig stell. Munnbind ble brukt flere ganger når det ikke var påvist smitte.
Testing og medisinsk utstyr
Både når det gjaldt testing av personalet og pasientene oppga 90 av avdelingene (96,8 prosent) at det var klare rutiner, og at det for 85 av avdelingene (91,4 prosent) nokså sjelden, meget sjelden eller aldri hadde vært brudd på testrutinene for personalet.
Det samme var tilfellet for 89 av avdelingene (95,7 prosent) for pasientene. Åttito avdelinger (88,2 prosent) oppga at det meget ofte eller alltid eller nokså ofte var nok testutstyr.
Alle avdelinger unntatt to hadde pulsoksymeter, og alle utenom én avdeling hadde utstyr til å gi oksygen. Åtte avdelinger (8,6 prosent) hadde ikke utstyr til å gi oksygen til flere samtidig, og 24 (25,8 prosent) hadde kun ett pulsoksymeter.
Rutiner
Alle avdelingene utenom en svarte at det var laget egne rutiner for smittevern i kommunen i forbindelse med koronakrisen, og 83 avdelinger (89,2 prosent) svarte at det var laget egne rutiner for det samme i avdelingen.
Førtini avdelinger (52,7 prosent) hadde navngitte personer (eller funksjoner) på hvert skift med ansvar for at rutinene ble fulgt. På spørsmålene om rutiner var det ingen forskjell på svarene fra avdelingene med og uten smitte.
Kunnskap, informasjon og opplæring
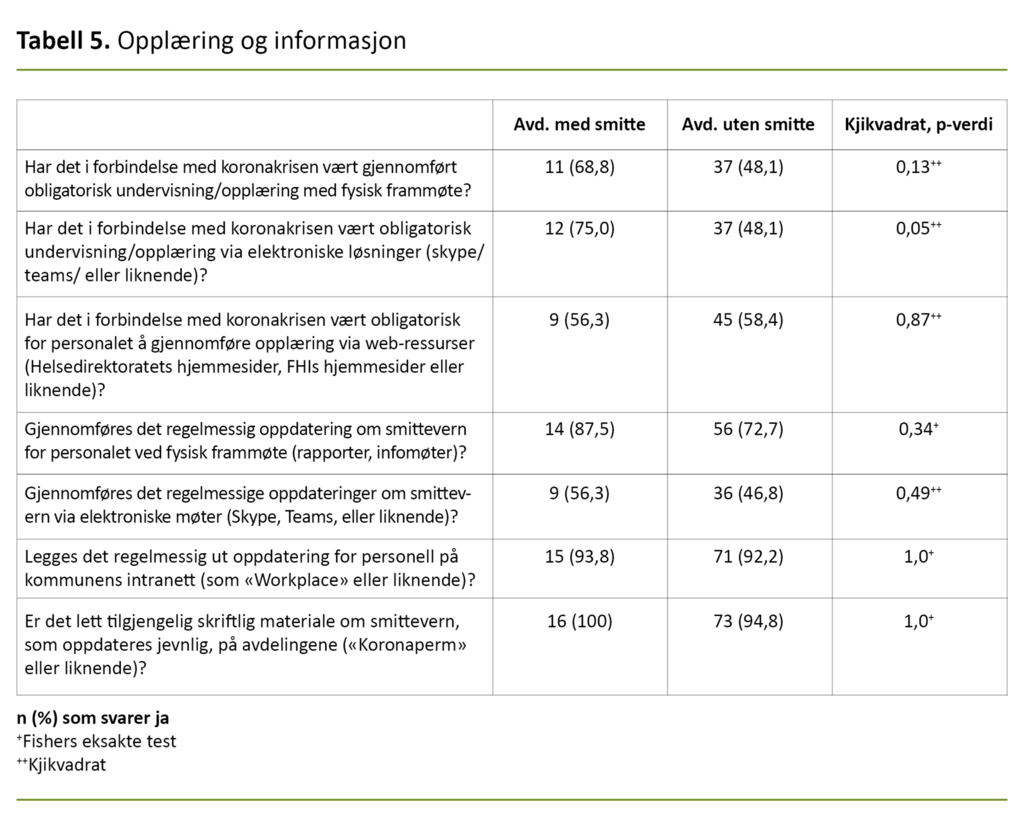
Vi stilte åtte spørsmål om informasjon og opplæring. Syttifire avdelinger (80 prosent) svarte at de hadde en eller annen form for obligatorisk opplæring om smittevern i forbindelse med koronakrisen (svarte ja på minst et av de tre første spørsmålene i tabell 5).
De resterende 19 avdelingene oppga at de la til rette for at personalet skulle kunne se opplæringsmaterialet som var lagt ut på Folkehelseinstituttets og Helsedirektoratets hjemmesider.
Annet
Syttiåtte avdelinger (84,8 prosent) oppga at det var opprettet «koronaavdeling» i kommunen, og 38 avdelinger (41,3 prosent) hadde gjort fysiske eller bygningsmessige endringer i forbindelse med koronakrisen.
Det var ikke forskjell på hvordan avdelinger med og uten smitte svarte på disse to spørsmålene. Femten avdelinger (93,8 prosent) med smitte oppga at de hadde gjort endringer i turnusen eller omdisponert personale, mens 34 av avdelingene uten smitte (44,7 prosent, p-verdi < 0,01) oppga at de hadde gjort endringer i turnusen eller omdisponert personale.
Diskusjon
Denne kartleggingsstudien viser at tilgangen på smittevernutstyr, bruken av utstyr og opplæringen er bedre enn det inntrykket vi hadde før undersøkelsen.
Kun på få punkter skilte avdelinger med smitte seg fra de uten smitte.
Når det gjelder muligheten til å overholde smittevernreglene, slik som avstand, punktdesinfeksjon og personale som ikke jobber på flere steder, hadde flere avdelinger utfordringer. Kun på få punkter skilte avdelinger med smitte seg fra de uten smitte.
Avdelinger med smitte lot personale jobbe flere steder
Vi hadde ventet at særlig avdelinger med smitte hadde hindret personale fra å arbeide andre steder. At halvparten av disse avdelingene hadde personale som jobbet andre steder, og at kun litt over halvparten av avdelingene hadde innført restriksjoner mot dette, er overraskende.
Bortsett fra forbud mot å arbeide på andre avdelinger ved samme institusjon, skilte avdelingene med smitte seg ikke fra de uten smitte. For å få dekket turnusen har mange avdelinger basert seg på relativt små brøkstillinger.
Undersøkelser viser at de som arbeider i slike stillinger, ofte blir «tvunget» til å arbeide flere steder for å få en vanlig inntekt (16). I tillegg kom det frem at sykepleiere ofte har ansvaret for flere avdelinger. Det skaper utfordringer for smittevern. Det er også hevdet at personale som arbeider på flere avdelinger, direkte bidrar til smittespredning (17).
En gjennomgang som Stockholms län har gjort av sine 227 eldreboende, avdekket at desto flere ansatte som var i kontakt med pasientene, desto større var faren for at beboerne ble smittet (18, 19). Det å ha en fast, stabil stab, hvor ansatte ikke arbeider andre steder, er kanskje den viktigste forbedringen som kan gjøres for smittevernet.
Det var vanskelig å holde avstand
Femtifem avdelinger (59,1 prosent) oppga at det nokså ofte eller meget ofte eller alltid var vanskelig for pasientene å holde avstand seg imellom. Kommentarene viser at personer med demens som ikke forstår situasjonen, er den største utfordringen.
Fordi over 80 prosent av beboerne på sykehjem har demens, må man være ekstra oppmerksom på dette og arbeide for å finne gode løsninger. Kanskje løsningen med faste grupper, som én avdeling beskrev, er praktisk gjennomførbar, slik at det blir mulig å begrense smitten til den ene gruppen.
Åttien avdelinger (87 prosent) (tabell 2) oppga at det nokså ofte eller meget ofte eller alltid var umulig å holde avstand mellom pleiere og beboere i alle situasjoner. At 87 prosent i stor grad ikke klarte å overholde myndighetenes anbefaling om avstand, er et sannsynlig funn gitt at de fleste pasientene trenger fysisk hjelp.
Når det ikke kan holdes forsvarlig avstand, skal basale smittevernrutiner følges, og i noen situasjoner skal det også benyttes smittevernutstyr (12).
Kommentarene tyder på at det var i slike situasjoner de gjenbrukte utstyr og brukte alternativt utstyr. De benyttet munnbind en hel vakt og brukte bomullsfrakker der de tidligere hadde brukt engangsfrakker.
Mange hadde smittevernutstyr
Som tabell 3 viser, svarte et stort flertall av avdelingslederne at de hadde tilgang på fullverdig smittevernutstyr. Kommentarene viser at det ikke hadde vært slik hele tiden, men at situasjonen hadde bedret seg.
De som ikke hadde smitte, uttrykte bekymring for at det utstyret de hadde, ikke ville holde lenge hvis de fikk smitte på sykehjemmet. Imidlertid oppga ikke en større andel av avdelingene med smitte enn de uten smitte at de hadde mangel på smittevernutstyr.
Et stort flertall av avdelingene hadde klare rutiner for når en person skulle testes.
Før studien var det meldinger som tydet på at personale og pasienter ved sykehjem ikke alltid ble testet, selv om kriteriene tilsa dette (20).
Tallene i studien vår viser at et stort flertall av avdelingene hadde klare rutiner for når en person skulle testes, og at rutinene stor sett ble fulgt. Dette resultatet indikerer at det har vært en forbedring i testingen.
Ansvaret for smittevern var uklart
Alle avdelingene oppga at det var egne rutiner for smittevern i kommunen. Noen avdelinger hadde ikke egne rutiner på avdelingen, men fulgte felles rutiner for sykehjemmet eller kommunen.
Det at kun 49 av 93 avdelinger oppga å ha navngitte personer (eller funksjoner) på hvert skift med ansvar for at rutinene ble fulgt, mener vi viser at mange avdelinger har uklart ansvar for smittevern på den enkelte vakten, og at det kan bety svekket smittevern.
Selv om fire av fem avdelinger hadde en eller annen form for obligatorisk opplæring, var det 19 avdelinger (17,0 prosent) som hadde overlatt ansvaret for å oppdatere seg på smittevern til den enkelte pleieren.
Selv om det ble lagt til rette for at de kunne se opplæringsfilmene til Folkehelseinstituttet, mener vi at det er uheldig at ikke alle sikres nødvendig opplæring i smittevern.
Styrker og svakheter ved studien
Denne studien har ikke sett på faktisk smittevernberedskap ved observasjon, men er basert på svar fra avdelingsledere ved sykehjemmene.
Det kan skape informasjonsskjevhet ved at ledelsen ikke nødvendigvis sitter inne med detaljert informasjon om hvordan smittevernberedskapen oppleves blant dem som arbeider nærmest pasientene.
I tillegg er det en risiko for at avdelingslederne, som jo har det øverste administrative ansvaret ved avdelingene, også for adekvat smittevernberedskap, vil kunne beskrive situasjonen positivt med tanke på eget omdømme.
Undersøkelsen omfatter et begrenset antall sykehjem som ikke er tilfeldig utvalgt. Det begrenser generaliserbarheten noe, selv om svarprosenten er høy.
Fire sykehjem som hadde store utfordringer med koronasmitte på egne avdelinger, valgte ikke å delta. Likevel var det 16 av de 93 avdelingene som svarte på undersøkelsen, som hadde hatt eller hadde pasienter med covid-19-infeksjon.
På flere av sykehjemmene var det to avdelinger som svarte. Siden alle svarene var anonyme, hadde vi ingen mulighet til å identifisere hvor det var to avdelinger fra samme sykehjem.
Vi tok ikke hensyn til dette momentet i analysene, noe som kan gi mindre variasjon i svarene enn det som hadde vært tilfellet hvis kun én avdeling svarte fra hvert sykehjem.
Konklusjon
Denne studien viser at situasjonen rundt rutiner, opplæring av personale og tilgang på smittevernutstyr på norske sykehjem er bedre enn inntrykket som har kommet frem i mediene.
I perioden fra den første tiden smitten kom til landet, og frem til slutten av april 2020, har antakelig mye falt på plass angående smittevernutstyr, testing av personale og beboere, rutiner og opplæring. Det er likevel rom for forbedringer.
Når det gjelder bemanningssituasjonen, er det fremdeles utfordringer med mangel på sykepleiere og små stillinger som medfører at mange pleiere arbeider flere steder. Det kan medføre økt smitterisiko under den nåværende epidemien og for fremtidige epidemier.
Tiltak for å redusere personalets behov for å arbeide på flere institusjoner, bør være en del av den vanlige driften. Det bør også ses på hvordan beboere som ikke klarer å overholde smitteverntiltak, kan leve sammen som vanlig, uten at det utgjør en risiko for et helt sykehjem.
Opplæring av personalet på viktige fagområder som smittevern bør gjøres obligatorisk og ikke overlates til den enkelte ansattes initiativ.
Vi mener at resultatene fra denne studien er viktige i den videre planleggingen av smittevern på sykehjem – både for kommunale ledere, institusjonsledere og avdelingsledere.
Referanser
1. McMichael TM, Currie DW, Clark S, Pogosjans S, Kay M, Schwartz NG, et al. Epidemiology of Covid-19 in a long-term care facility in King County, Washington. The New England Journal of Medicine. 2020;382:2005–11. DOI: 10.1056/NEJMoa2005412
2. Wang L, Wang Y, Ye D, Liu Q. Review of the 2019 novel coronavirus (SARS-CoV-2) based on current evidence. International Journal of Antimicrobial Agents. 2020:105948. DOI: 10.1016/j.ijantimicag.2020.105948
3. Wu C, Chen X, Cai Y, Xia J, Zhou X, Xu S, et al. Risk factors associated with Acute Respiratory Distress Syndrome and death in patients with Coronavirus Disease 2019 pneumonia in Wuhan, China. JAMA Internal Medicine. 13.03.2020. DOI: 10.1001/jamainternmed.2020.0994
4. Fonn M. Korona: Unngå å bli syk, bruk smittevernutstyr riktig. Sykepleien. 11.03.2020. Tilgjengelig fra: https://sykepleien.no/2020/03/korona-unnga-bli-syk-bruk-smittevernutstyr-riktig (nedlastet 15.05.2020).
5. Forskrift 17.06.2005 nr. 610 om smittevern i helse- og omsorgstjenesten. Tilgjengelig fra: https://lovdata.no/dokument/SF/forskrift/2005-06-17-610 (nedlastet 15.05.2020).
6. Onder G, Rezza G, Brusaferro S. Case-fatality rate and characteristics of patients dying in relation to COVID-19 in Italy. JAMA. 2020;323(18):1775–6. DOI: 10.1001/jama.2020.4683
7. Jorgensen LB, Thorleifsson BM, Selbaek G, Saltyte Benth J, Helvik AS. Physical diagnoses in nursing home residents – is dementia or severity of dementia of importance? BMC Geriatrics. 2018;18(1):254.
8. Helsedirektoraret. Koronavirus – beslutninger og anbefalinger. Oslo: Helsedirektoratet; 2020. Tilgjengelig fra: https://www.helsedirektoratet.no/veiledere/koronavirus/kommunehelsetjenesten-og-tannhelsetjenesten/sykehjem?malgruppe=undefined (nedlastet 12.05.2020).
9. Folkehelseinstituttet. COVID-19 – Dagsrapport – torsdag 23. april 2020. Oslo: Folkehelseinstituttet; 2020. Tilgjengelig fra: https://www.fhi.no/contentassets/e110607a67df46cbba8e30a443264a73/vedlegg/tidligere-dagsrapporter/2020.04.23-dagsrapport-covid-19.pdf (nedlastet 24.04.2020).
10. Muladal A, Engen T. KS slår alarm: Alvorlig mangel på smittevernutstyr. VG. 21.04.2020. april.
11. Wallum S. Mener det er omfattende systemsvikt ved flere sykehjem. Adresseavisen. 20.04.2020.
12. Folkehelseinstituttet. Råd til sykehjem og andre heldøgnsplasser under covid-19-pandemien. Oslo: Folkehelseinstituttet; 2020. Tilgjengelig fra: https://www.fhi.no/nettpub/coronavirus/helsepersonell/sykehjem-og-smittevern-mot-covid-19/?term=&h=1 (nedlastet 13.05.2020).
13. Boynton PM, Greenhalgh T. Selecting, designing, and developing your questionnaire. BMJ. 2004;328(7451):13125.
14. Haraldsen G. Spørreskjemametodikk: etter kokebokmetoden. Oslo: Ad Notam Gyldendal; 1999.
15. Wärneryd B. Att fråga – om frågekonstruktion vid intervjuundersökningar och postenkäter. Örebro: Statistiska Centralbyrån; 1993.
16. Amble N. Forsøk og erfaringer med arbeidstidsordninger som reduserer uønsket deltid i turnus – en oppsummering. Oslo: Arbeidsforskningsinstituttet; 2008. Rapportnr. 4/08.
17. Fagbladet/NTB. Fagforbundet mener deltidsstillinger på sykehjem kan ha forsterket koronakrisen: Fagbladet. 31.03.2020. Tilgjengelig fra: https://fagbladet.no/nyheter/fagforbundet-mener-deltidsstillinger-pa-sykehjem-kan-ha-forsterket-koronakrisen-6.91.692087.ddb050a0b6 (nedlastet 12.05.2020).
18. Wikén J, Salihu D, Velizelos A. SVT granskar: Så tog sig coronaviruset in på Sveriges äldreboenden. Stockholm: SVT. 10.05.2020. Tilgjengelig fra: https://www.svt.se/nyheter/inrikes/svt-granskar-sa-tog-sig-coronaviruset-in-pa-sveriges-aldreboenden (nedlastet 13.05.2020).
19. Region Stockholm. Kunskaper från enkät ska minska smittspridning på äldreboenden Stockholm: Region Stockholm; 04.05.2020. Tilgjengelig fra: https://www.sll.se/nyheter-stockholms-lans-landsting/2020/05/kunskaper-fran-enkat-ska-minska-smittspridning-pa-aldreboenden/ (nedlastet 10.06.2020).
20. Aas O, Dommerud T. Sykehjem i fem kommuner skiller seg ut. Her har over 40 prosent av alle koronadødsfallene skjedd. Aftenposten. 23.04.2020.
Mest lest
Doktorgrader
Selvrealisering og betydning for helsesykepleieres fortsatte yrkesutøvelse. En kvalitativ studie.
Dårlig samvittighet hos sykepleiere - En multimetodestudie om sykepleieres erfaring med dårlig samvittighet i sykehjem og hjemmebasert omsorg
Helserelatert livskvalitet og mental helse etter ekstremt prematur fødsel
Å leke med dukker i sykepleierutdanningen






































0 Kommentarer