Teambasert organisering i behandling av pasienter med komplekse diagnoser. En kvalitativ studie av et overvektsteam i spesialisthelsetjenesten
Bakgrunn: Sykelig overvekt er et sammensatt og voksende problem som krever flerfaglig innsats for å få til en vellykket behandling. Det kan være krevende å få til et helhetlig og sammenhengende behandlingstilbud for pasienter med komplekse diagnoser. En rekke virkemidler er lansert for å bygge ned organisatoriske og profesjonelle grenser i helse- og velferdstjenestene. Artikkelen belyser hvilke faktorer som bør være til stede for at en teambasert organisering kan være hensiktsmessig i behandlingen av pasienter med sykelig overvekt.
Hensikt: Studien skal bidra til mer kunnskap om teambasert organisering i behandlingen av pasienter med komplekse diagnoser, slik som sykelig overvekt. Vi ville belyse planleggings- og implementeringsprosessen, hvordan teamet var organisert, og hvilket samarbeid som eksisterte med de lokalbaserte tjenestene.
Metode: Vi anvendte et kvalitativt forskningsdesign. Studiens empiriske nedslagsfelt var et overvektsteam i spesialisthelsetjenesten. Datamaterialet besto av intervjuer med fjorten profesjonsutøvere som hadde erfaring med arbeid i teamet, samt interne styringsdokumenter. Analysen var en kombinasjon av deduktiv og induktiv tilnærming. Det empiriske materialet ble fortolket i lys av et organisasjonsteoretisk perspektiv. Et teoretisk rammeverk ble anvendt for å belyse hvilke faktorer som bør være til stede for at teambasert organisering kan være hensiktsmessig i behandlingen av pasienter med komplekse diagnoser.
Resultat: Profesjonene som deltok i prosjektgruppen, hadde innflytelse i planleggingen av overvektsteamet. Det var satt av tilstrekkelig tid til møtedeltakelse. Teamet hadde lederstøtte, relevant profesjonssammensetning, tydelige roller og arbeidsoppgaver og en god samarbeidskultur. Fordi pasientene hadde sammensatte utfordringer, måtte teamet være fleksibelt i det standardiserte pasientforløpet. Informantene uttrykte at det var minimalt samarbeid med de lokalbaserte tjenestene. Derfor kan pasientene være utsatt for sårbare overganger etter endt behandling i spesialisthelsetjenesten.
Konklusjon: Teambasert organisering rundt pasientgrupper med komplekse diagnoser synes å være en egnet organisasjonsform internt i spesialisthelsetjenesten.
Referer til artikkelen
Grundstrøm C, Fineide M. Teambasert organisering i behandling av pasienter med komplekse diagnoser. En kvalitativ studie av et overvektsteam i spesialisthelsetjenesten. Sykepleien Forskning. 2024; 19(94809):e-94809. DOI: 10.4220/Sykepleienf.2024.94809
Introduksjon
Manglende samarbeid og samordning kan føre til kontinuitetsbrudd i behandlingen av pasienter, særlig for dem med komplekse diagnoser (1–3). Tidligere forskning og litteratur peker på at spesialisering og arbeidsdeling, ulike organisasjonsstrukturer og -nivåer samt ulike faglige tilnærminger kan gjøre det krevende å få til helhetlige løsninger i praksis, særlig overfor disse pasientene (4–8).
De siste tiårene er en rekke løsninger blitt lansert for å bygge ned organisatoriske og profesjonelle grenser i tjenestetilbudet og skape helhet og sammenheng for den enkelte pasienten (9, 10). Teambasert organisering er et eksempel på en slik løsning (11, 12, 14, 16).
Det er ulike definisjoner på teambasert organisering, men vi støtter oss til følgende: «[…] en liten, flerfaglig sammensatt gruppe med et felles formål der medlemmene opplever felles ansvar for at de oppnår resultater» (18, s. 37). Det er duket for mulige utfordringer når et flerfaglig sammensatt team skal ha et felles ansvar for å oppnå resultater, og det er en rekke faktorer som har betydning for hvor vellykket et team er (11, 17–20).
Sykelig overvekt – en kompleks diagnose
Diagnosen sykelig overvekt utgjør et sammensatt og voksende problem som krever bred kompetanse og flerfaglig innsats for å få til en vellykket behandling (22). Forskning understreker at det er viktig med samarbeid mellom spesialisthelsetjenesten og de lokalbaserte tjenestene (12, 13, 20, 22). I 2011 fikk helseforetakene pålegg om å sikre et helhetlig og sammenhengende tilbud til pasienter med sykelig overvekt (25).
Hensikten med denne studien var å få økt kunnskap om teambasert organisering i behandlingen av pasienter med komplekse diagnoser. Med utgangspunkt i organisasjonsteoretisk forståelse spurte vi:
«Hvilke faktorer bør være til stede for at teambasert organisering kan være hensiktsmessig i behandlingen av pasienter med komplekse diagnoser?»
Inspirert av et teoretisk rammeverk for analyse av team (21) har vi belyst hvordan overvektsteamet ble planlagt og implementert, hvordan teamet var organisert, og hvilket samarbeid som eksisterte med de lokalbaserte tjenestene.
Metode
Artikkelen bygger på en kvalitativ analyse av data fra et samarbeidsprosjekt mellom et forskningsmiljø og et helseforetak, heretter kalt «Sykehuset». Hensikten var å få kunnskap om nye organisasjonsformer, og overvektsteamet ble valgt ut.
Rekruttering og utvalg
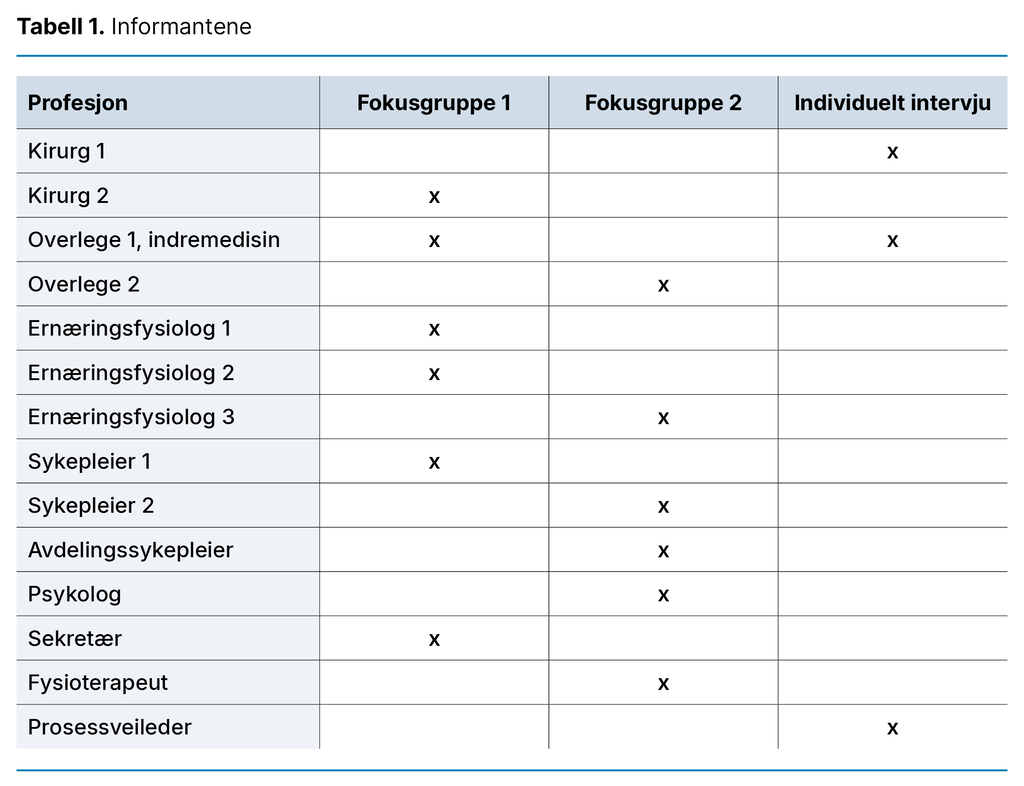
Tabell 1 viser en oversikt over de 14 informantene som ble rekruttert av ledelsen på Sykehuset via sykehusets medlemmer i prosjektet samt førsteforfatteren. Alle teammedlemmene i overvektsteamet samt to kirurger ble forespurt om å delta på fokusgruppeintervju. Den ene kirurgen kunne ikke delta her og ble derfor intervjuet alene.
Vi foretok også ett individuelt intervju med overlegen i indremedisin, kalt «overlege 1», som ga tilleggsinformasjon i telefonsamtaler i etterkant. Vedkommende var den som satt i førersetet både for planlegging og implementering av teamet sammen med en av ernæringsfysiologene. Vi foretok dessuten ett intervju med sykehusets prosessveileder.
Ettersom vi i denne studien ønsket å få frem ansattes fortolkninger i samtale rundt fenomenet «teambasert organisering», var fokusgruppeintervju en egnet metode (26). Førsteforfatteren og en annen forsker i prosjektet gjennomførte de to fokusgruppeintervjuene og ett individuelt intervju (med kirurg 1) på Sykehuset i perioden mai til oktober 2018.
Hvert intervju varte i cirka én time. De var semistrukturerte, og intervjuguiden besto av åpne spørsmål med temaer rundt planlegging og organisering av teamet. Stikkord i intervjuguiden dreide seg om hvorfor ideen ble lansert, hvilke utfordringer som skulle løses, hvordan de hadde planlagt, og hvem som deltok. Videre ba vi deltakerne om å fortelle hvordan de jobbet i teamet, og hva som kjennetegnet denne formen for arbeidsorganisering.
Gjennom disse spørsmålene fikk vi tak i informantenes fortolkninger av den nye arbeidsformen. Teamets samarbeid med eksterne aktører var noe som vi i utgangspunktet ikke hadde med i intervjuguiden, men som ble brakt på bane av informantene. Disse dataene ble også analysert.
Førsteforfatteren gjennomførte individuelle intervjuer alene med overlegen i indremedisin og prosessrådgiveren etter at fokusgruppeintervjuene var gjennomført. Intervjuguiden her hadde de samme åpne spørsmålene, men vi la inn noen konkrete spørsmål for å få bekreftet eller avkreftet utsagn som kom frem i fokusgruppeintervjuene. Vi gjorde lydopptak av intervjuene.
Via lederen på Overvektspoliklinikken, der teamet var lokalisert, hentet vi inn elleve interne dokumenter fra prosjektperioden mai til november 2012. Disse besto av et internt oppdragsdokument fra ledelsen, referater fra arbeidsgruppemøter og styringsgruppemøter samt sluttrapport. Dokumentene og en oversikt over pakkeforløpet hadde til hensikt å gi utfyllende informasjon til det øvrige datamaterialet.
Analyse av dataene
Førsteforfatteren transkriberte de individuelle intervjuene. Fokusgruppeintervjuene ble transkribert gjennom en ekstern oppdragsavtale. Begge forfatterne leste gjennom alle intervjuene. Ifølge Jacobsen (26) vil analyse av kvalitative data dreie seg om de fire forholdene dokumentere, utforske, systematisere og kategorisere samt binde sammen. En abduktiv analyse er karakterisert av en kombinasjon av deduktive og induktive tilnærminger (27).
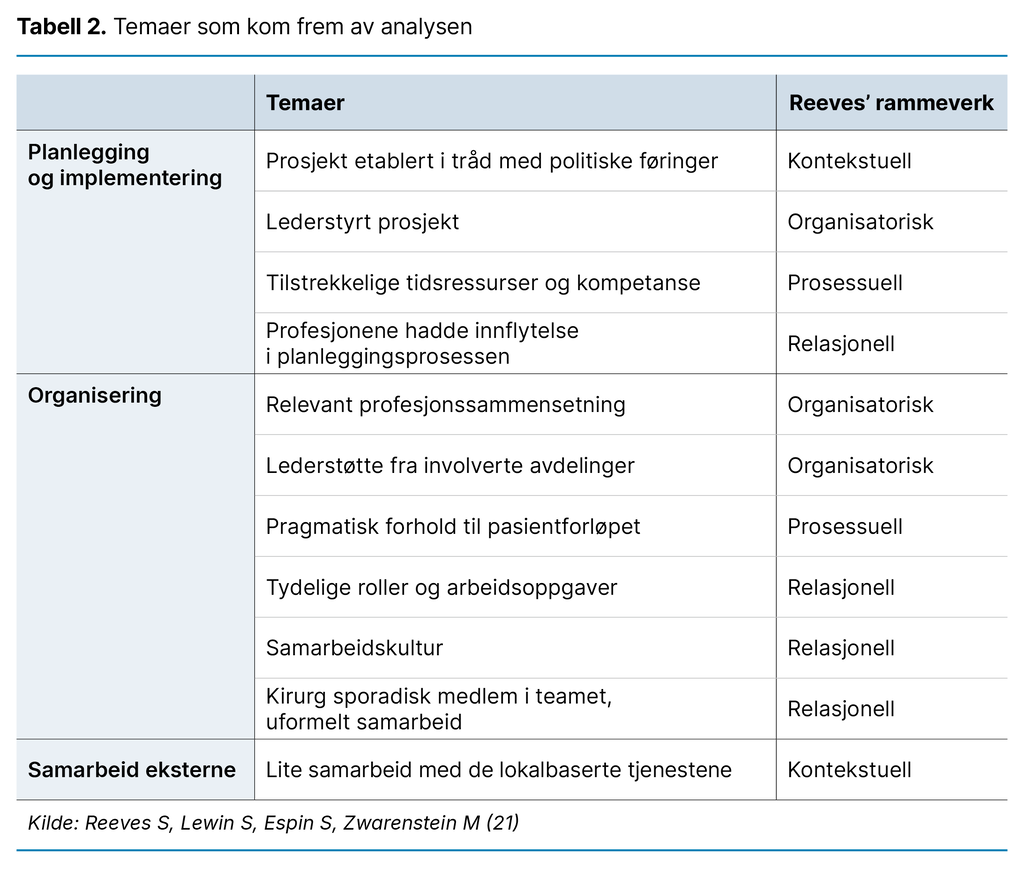
Vår deduktive inngang var hovedsakelig inspirert av et rammeverk som er utviklet av Reeves og medarbeidere (21), som opererer med fire faktorer for analyse av team. Hver av de fire faktorene blir preget av ulike elementer som teamets sammensetning og teammedlemmenes roller (relasjonelle), tid, kompleksitet og rutiner (prosessuelle), støtte fra organisasjonen og profesjonssammensetning (organisatoriske) og kultur, økonomi og politisk vilje (kontekstuelle).
Faktorene gir grunnlag for en bred tilnærming til studier av teambasert organisering. Dette teoretiske rammeverket ga perspektiver for fortolkning av meningsinnholdet i det empiriske materialet (26–28). Etter koding kom det frem kategorier og temaer som ble sortert i en matrise, som er illustrert i tabell 2.
Etiske overveielser
Studien ble meldt til og godkjent av Norsk senter for forskningsdata (NSD), referansenummer 58282. Alle informantene hadde signert informert samtykke om frivillig deltakelse. Under transkriberingen ble materialet anonymisert. Vi oppbevarte lydfilene på innelåst minnebrikke. Lydfilene ble slettet etter at prosjektet var avsluttet.
Resultater
Det analyserte materialet presenteres i tre deler: hvordan overvektsteamet ble planlagt og implementert, hvordan teamet ble organisert, og til slutt hvordan informantene fortolket samarbeidet med de lokalbaserte tjenestene.
Planlegging og implementering
Politiske føringer og pålegg (25) om at pasienter med sykelig overvekt skulle sikres et helhetlig og sammenhengende tilbud, var en sentral kontekstuell faktor. Sykehusdirektøren opprettet et prosjekt som hadde som mandat å planlegge og implementere et overvektsteam og overvektspoliklinikk i løpet av tre måneder. Vår studie fokuserer på organiseringen av overvektsteamet.
Styringsgruppen besto av direktøren for medisinsk klinikk, avdelingssjefene ved indremedisin og klinikk for kirurgi, direktøren for fag og pasientsikkerhet, tillitsvalgt fra Norsk Sykepleierforbund (NSF), tillitsvalgt fra Fagforbundet samt prosjektlederen. Med denne sammensetningen ble dette et lederstyrt prosjekt med tett kopling til sykehusets fagmiljøer, noe som var en sentral organisatorisk faktor.
Prosjektgruppen ble ledet av en prosjektleder med sykepleie- og økonomibakgrunn og besto av profesjonsutøvere fra indremedisin, kirurgisk og medisinsk sengepost og klinikk for psykiatri. Prosjektmedlemmene ble fristilt fra ordinære arbeidsoppgaver for å delta i prosjektet, og informantene ga uttrykk for at det var satt av tilstrekkelig med tid. Nok tid var en vesentlig prosessuell faktor.
Det var jevnlige møter med Lærings- og mestringssenteret (LMS), fysioterapiavdelingen og sosionomtjenesten samt brukerrepresentanter for å kvalitetssikre planlagte tilbud og definere funksjon, rolle og samarbeidsform. De hadde befaringer ved andre norske og svenske sykehus for å studere arbeidsmetoder og -organisering. Alle de besøkte stedene hadde en flerfaglig innretning, slik de selv var opptatt av.
Å sikre rett kompetanse i teamet var derfor sentralt:
«Vi nektet å starte før vi hadde fått en psykolog tilknyttet fordi vi tror tverrfagligheten er helt sentralt, og vi ønsket ikke å henvise til DPS for en vurdering etter et halvt år. Det var ganske vanskelig å få rekruttert en, og det var et press på at vi skulle åpne ettersom vi hadde mange pasienter på vent» (fokusgruppe 1).
Sitatet over kan tyde på at profesjonene hadde direkte innflytelse i beslutningsprosessen, og at ledelsen var lydhør for faglige innspill, noe som synes å ha vært en betydningsfull relasjonell faktor. Hvilke aktører som deltok i planleggingen, synes å være vesentlig for hvordan teamet ble organisert. En informant fortalte at hvis de hadde gått ut fra en ren medisinsk forståelse av overvektsproblematikk, ville organiseringen av teamet sett annerledes ut: «Så vi lyttet veldig mye på ernæringsfysiologen om hvordan vi burde organisere» (intervju, overlege 1).
Prosjektet munnet ut i en organisasjonsmodell der overvektsteamet ble organisert i et flerfaglig team under indremedisinsk avdeling og endokrinologisk avdeling under betegnelsen «Overvektspoliklinikken».
Organisering
Teamet besto av profesjonsutøvere fra avdelingene endokrinologisk, kirurgisk, fysioterapi, medisinsk rehabilitering samt medisinske poliklinikker. Profesjonene som var representert i teamet, var sykepleier, ernæringsfysiolog, lege og indremedisiner, fysioterapeut og psykolog. Prioritering av ressurser til teamet syntes å ha være avklart i prosjektfasen, og teamet fikk nye ressurser etter at det hadde startet opp.
Kirurgen var sporadisk medlem av overvektsteamet og deltok på teammøter kun der det var aktuelt med kirurgi. I et av fokusgruppeintervjuene ble dette problematisert: «Man kan vel si at om det skurrer noe sted, så er vel det i kommunikasjon mellom medisin og kirurgi» (fokusgruppe 2).
Det kom frem at dette handlet om at Overvektspoliklinikken og kirurgisk avdeling var lokalisert langt fra hverandre. I det individuelle intervjuet ga kirurgen uttrykk for at samarbeidet fungerte godt. Men overlegen ved poliklinikken bekreftet det som kom frem i fokusgruppeintervjuet. Vedkommende uttrykte at de to avdelingene hadde forskjellige kulturer for samarbeid, men at det var mye uformelt samarbeid om behandling av pasienter gjennom telefonsamtaler og fysiske møter.
Sammensetningen av teamet kan tyde på at det er en relevant profesjonssammensetning, noe som var en sentral organisatorisk faktor. Ulik organisasjonstilknytning kan i seg selv virke hemmende på teamets beslutningskompetanse. Dette temaet ble ikke problematisert av informantene ut over at kirurgen kun deltok sporadisk på teammøtene.
Profesjonenes deltakelse i overvektsteamet synes å være både ønsket og akseptert fra lederne ved de involverte avdelingene. Dette er en betydningsfull organisatorisk faktor. Slik vi fortolker det, kan lederstøtten være et resultat av at profesjonsutøverne og ledelsen samarbeidet i planleggings- og implementeringsprosessen.
Sykehuset hadde utarbeidet et normerende pakkeforløp som beskrev hele arbeidsprosessen fra vurdering av fastlege til avslutning av behandling. Tverrfaglig konsultasjon og tverrfaglig vurdering var to sentrale aktiviteter for teamet og er beskrevet i pakkeforløpet.
Tabell 3 viser en oversikt over roller og oppgaver de ulike profesjonene hadde i individuelle konsultasjoner med pasientene, omtalt som tverrfaglig konsultasjon i pakkeforløpet.
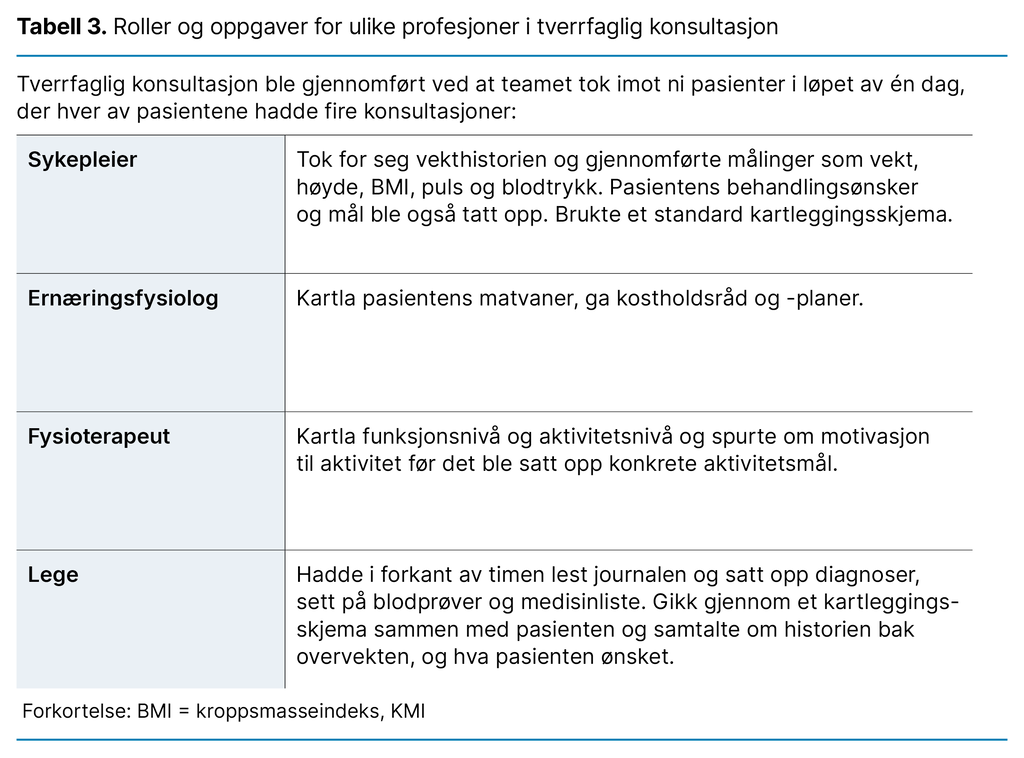
Psykologen hadde ikke konsultasjon med pasienten, men gjorde en egen vurdering ut fra journalen og laget en sammenfatning som ble brukt på teammøtet.
Etter at pasientene hadde vært på de fire konsultasjonene, møttes teamet senere på dagen til en tverrfaglig vurdering der det ble besluttet hvilke behandlingstilbud pasienten skulle få tilbud om. Behandlingsformene var konservativ behandling eller fedmekirurgi. I forkant av kirurgi var det alltid konservativ behandling med kurs i livsstilsendring, der sykepleierne var en del av kursholderne.
Teamet tok hensyn til pasientens ønske, mål, evne, utfordringer og motivasjon, noe som på ulike måter var kartlagt både av en sykepleier og en lege. Dersom teamet var uenig med pasienten, ble det satt opp en individuell time hos psykologen for ytterligere kartlegging, før teamet i fellesskap besluttet behandlingsform.
Informantene uttrykte at pasienten hadde relativt stor påvirkningskraft på beslutningen om behandlingsform, og at det var pasientens ønske som veide tyngst. Flere hevdet at pasientens motivasjon og påvirkningskraft på behandlingstilbudet kunne påvirke utfallet av den valgte behandlingen.
Flere informanter uttrykte at en «flat» beslutningsstruktur fungerte godt. Det ble nevnt flere ganger i intervjuene at teamet tok avgjørelser basert på medlemmenes erfaringer og kompetanse. Vi fikk inntrykk av at de var enig i at alle profesjonsutøverne hadde like stor påvirkningskraft på avgjørelsen om behandlingstilbudet.
En av overlegene mente imidlertid at dette ikke var reelt, siden legene hadde det medisinske ansvaret, og dermed større ansvar og myndighet. Det kom likevel tydelig frem i intervjuene at det eksisterte en samarbeidskultur der tillit og respekt var viktige faktorer for en god relasjon og kommunikasjon. Det kan tyde på at legene i teamet var lydhøre overfor de andre profesjonene. Dette er et uttrykk for sentrale relasjonelle faktorer.
Det kom frem at pasientenes forskjellige behandlingsbehov ikke alltid passet det beskrevne pasientforløpet: «Vi har en mal [pakkeforløp] på behandlingsforløpet, men det er ikke noe fasit på det. Det blir individuelt vurdert hele tiden, for vi har like mange fasiter som vi har pasienter» (fokusgruppe 2).
Dette utsagnet illustrerer at teamet utviste den nødvendige fleksibiliteten for å møte pasientens behov. De anvendte sin genuine profesjonskunnskap i de individuelle kartleggingene med pasientene og tok med seg denne kunnskapen til felles faglige vurderinger i teamet. Men informantene uttrykte også at de så nytten av å jobbe sammen om denne pasientgruppen, med vidt sammensatte og komplekse problemer som strakte seg over mange år: «På grunn av kompleksiteten er det vanskelig for en person å arbeide alene med denne pasientgruppen, uansett hvor dyktig man er innenfor sitt fag» (fokusgruppe 1).
Informantene fortalte at de hadde mye å lære av hverandre, og at teambasert organisering bidro til en god behandlingskvalitet for pasientene. Slik vi tolket det, hadde teamet etablert en samarbeidskultur der medlemmene tok et felles ansvar for å få til gode løsninger for pasientene.
Samarbeid med de lokalbaserte tjenestene
Pasientens fastlege og kommunale tjenester som frisklivs- og mestringsenheter ble trukket frem som sentrale aktører når pasienten var utskrivningsklar. Informantene viste til at det fantes retningslinjer som anga at Sykehuset skal gi råd til primærhelsetjenesten om oppfølging av utskrivningsklare pasienter. Her var det imidlertid uklart hvem samarbeidsaktørene var, og hvordan pasienten ble fulgt opp: «Hva finnes i kommunen? Og det er det som er problemet. […] og da har vi havnet i den situasjonen at vi må ta stilling til, om det ikke finnes [tilbud], hva gjør vi da?» (fokusgruppe 1).
Informantene fortalte at pasienten hadde behov for oppfølging etter utskrivning, men at det ikke fantes rutiner for lokal oppfølging av overvekt og psykisk helse.
Oppsummering av funn
Her oppsummerer vi resultatene i tråd med de fire dimensjonene i rammeverket for analyse av team (21). Relasjonelle faktorer var profesjonenes innflytelse i planleggingsprosessen. De hadde tydelige roller og arbeidsoppgaver og en god samarbeidskultur. De prosessuelle faktorene var tilstrekkelige tidsressurser og rett kompetanse i planleggingsprosessen.
På grunn av pasientenes sammensatte utfordringer måtte teamet ha et pragmatisk forhold til det standardiserte pasientforløpet, slik at teamet kunne fungere fleksibelt. Organisatoriske faktorer var lederstøtte og relevant profesjonssammensetning. Kontekstuelle faktorer var at prosjektet ble etablert i tråd med politiske føringer, og at det var lite samarbeid med de lokalbaserte tjenestene.
Diskusjon
Resultatene viste at en rekke faktorer har hatt betydning for at teambasert organisering kan være hensiktsmessig i behandlingen av pasienter med komplekse diagnoser. At dette var et multidisiplinært team der alle teammedlemmene hadde samme «moderorganisasjon», kan ha vært formålstjenlig (11).
Implementering av nye arbeidsformer
Det er imidlertid svært utfordrende å implementere nye arbeidsformer, og det kan oppstå et «gap» mellom ideen om teambasert organisering og praksis (11, 13, 29, 30). At berørte ledere, profesjonene i prosjektgruppen og arbeidstakerorganisasjoner var godt representert i planleggingen, kan ha bidratt til å avklare mulige organisatoriske og profesjonsspesifikke utfordringer. Domenekonflikter mellom profesjonene kan oppstå både under planlegging og i drift av teamet (4).
Individuelle konsultasjoner med pasienten i forkant av teammøtet kan i utgangspunktet skape faglige uenigheter i teamet fordi det enkelte teammedlemmet bringer med seg sin genuine profesjonskompetanse inn i teamet. Informantene i vår studie syntes likevel å være mer opptatt av at teamets medlemmer utfylte hverandres kompetanse enn å beskytte sitt eget (kunnskaps)domene.
Det kan derfor synes som at lederne og profesjonsutøverne gikk «hånd i hånd» gjennom hele planleggingsprosessen. Det sikret at det var tett kopling mellom idé og implementering av teambasert organisering. Det kan dermed være en sammenheng mellom hvordan planleggingen var gjennomført, herunder hvilke aktører som deltok, og hvorvidt løsningen, altså etableringen av teamet, fungerte etter sin hensikt.
Behovet for skreddersøm
Vi har sett at nasjonale føringer og litteraturen går i retning av at teambasert organisering kan være en løsning i behandling av pasienter med komplekse diagnoser, der team kan bryte ned eksisterende organisatoriske grenser og skape fleksibilitet i organisasjonen (11). Parallelt med å etablere overvektsteamet skulle teammedlemmene forholde seg til pakkeforløp for overvekt med standardiserte prosedyrer (11, 31).
Vi ser her to motsetningsfylte politiske føringer: på den ene siden behovet for fleksible og skreddersydde behandlingsformer gjennom å etablere team, og på den andre siden behovet for å standardisere arbeidsprosessene gjennom pakkeforløp. Mintzbergs (32) tese er nettopp at utvikling og bruk av standarder er en viktig koordineringsmekanisme når det finnes høy grad av arbeidsdeling og spesialisering. Men standardisering er ikke alltid løsningen (32).
Dette understrekes av våre funn der informantene fortalte at de ikke brukte pakkeforløpet fordi pasientens behov tilsier skreddersydde løsninger. Vi har ikke innhentet data om hvilke kliniske prosedyrer som ble anvendt av teamets medlemmer, men i de enkelte konsultasjonene var det brukt prosedyrer i form av standardiserte kartlegginger. Disse prosedyrene kan utgjøre viktige beslutningsstøtteverktøy, noe som kan være en klar fordel for teamets fungering (33). Vi ser her at teamets fleksibilitet i en spesialisert og standardisert sykehushverdag var avhengig av at de ikke hadde et rigid forhold til det normerte pakkeforløpet.
Sårbare pasientoverganger
Det siste forholdet vi vil trekke frem, er faren for sårbare pasientoverganger mellom Sykehuset og de lokalbaserte tjenestene. Nå var riktignok teamets arbeid dreid mot samarbeid internt i spesialisthelsetjenesten. Men behandlingen i spesialisthelsetjenesten er av begrenset varighet. Størsteparten av behandlingen og oppfølgingen skal foregå der pasienten bor, i tråd med samhandlingsreformens intensjoner (34).
Pasienter med sammensatte og komplekse problemer vil i stor grad ha behov for samtidig innsats fra ulike tjenester, ofte både fra spesialisthelsetjenesten, fastlegen og kommunale tjenester. Det vil igjen kreve felles og overlappende ansvar (12, 13). Pasientene er ofte henvist fra fastlegen, som har en sentral rolle både før, under og etter behandling i spesialisthelsetjenesten (35).
I vår studie synes teambasert organisering å ha bidratt til å bryte ned organisatoriske og profesjonelle grenser internt i spesialisthelsetjenesten. Men det er mye som tyder på at det bør rettes mer oppmerksomhet mot å få til organisatoriske løsninger på tvers av behandlingsapparatet overfor pasienter med komplekse behov. Her kan teambasert organisering være en løsning, men det kan også finnes andre virkemidler som kan bidra til å skape helhet og sammenheng for den enkelte pasienten.
Studiens styrker og svakheter
Datamaterialet var begrenset til ett team på ett sykehus, noe som innebærer at funnene bør fortolkes forsiktig. Det kan muligens være en svakhet at det var sykehuset selv som i hovedsak rekrutterte informanter til studien. Henvendelsen gikk åpent ut til alle teamets medlemmer og sentrale nøkkelpersoner og anses derfor ikke å ha betydning for studiens innretning og resultater.
Vi har videreutviklet det teoretiske rammeverket til Reeves og medarbeidere (21) ved at vi også anvendte det til å analysere planleggings- og implementeringsprosessen, ikke kun for å studere teamet. Denne arbeidsmetoden har bidratt til en dypere forståelse av betydningen en god planleggings- og implementeringsprosess kan ha for teamets fungering.
Konklusjon
Studien avdekket at tydelige mål, en detaljert prosjektplan, tilstrekkelig med ressurser og innflytelse fra profesjonene i planleggingsprosessen var viktige faktorer for å lykkes med å ta i bruk flerfaglige team.
Vi vil hevde at tydelige roller og -arbeidsoppgaver, en god samarbeidskultur, lederstøtte og relevant profesjonssammensetning er faktorer som bør være til stede for at teambasert organisering kan være hensiktsmessig i behandlingen av komplekse diagnoser. Studien viste også at pasientenes individuelle behov tilsa at teamet måtte ha et pragmatisk forhold til det standardiserte pasientforløpet. På denne måten kunne teamet fungere fleksibelt for å dekke pasientenes behandlingsbehov.
Informantene uttrykte at det var lite samarbeid med de lokalbaserte tjenestene. Det kan også tenkes å oppstå sårbare overganger mellom spesialisthelsetjenesten og de lokalbasert tjenestene, som pasientens fastlege.
Forfatterne oppgir ingen interessekonflikter.
Åpen tilgang CC BY 4.0
Hva studien tilfører av ny kunnskap
Rekkefølgen til forfatterne ble byttet om, slik at Christina Grundstøm står som førsteforfatter.

Mest lest
Doktorgrader
Selvrealisering og betydning for helsesykepleieres fortsatte yrkesutøvelse. En kvalitativ studie.
Dårlig samvittighet hos sykepleiere - En multimetodestudie om sykepleieres erfaring med dårlig samvittighet i sykehjem og hjemmebasert omsorg
Helserelatert livskvalitet og mental helse etter ekstremt prematur fødsel
Å leke med dukker i sykepleierutdanningen


















0 Kommentarer