Stressa sykepleiere i kommunene

Krav om effektivitet og ressursutnyttelse i kommunehelsetjenesten gjør at sykepleiere opplever stor avstand mellom ideal og realitet.
Helsevesenet gjennomgår stadig nye omorganiseringer som fører til at sykepleiere stilles ovenfor krav om økt effektivisering, resultatmål og budsjettdisiplin. Artikkelen handler om hvordan sykepleiere i kommunehelsetjenesten blir utsatt for og påvirkes av yrkesrelatert stress, og hvilke konsekvenser dette har for yrkesutøvelsen.
I denne artikkelen setter vi søkelys på hvordan sykepleiere i kommunehelsetjenesten påvirkes av stress og hvilke konsekvenser dette kan få for deres yrkesutøvelse.
Litteraturstudie
Funn fra en litteraturstudie basert på ni forskningsartikler: fem kvantitative, tre kvalitative og en reviewartikkel, viser at sykepleiere ofte står i et spenn mellom ideal og realitet. Litteraturstudien fremhever temaer som krysspress, stress i arbeidsmiljøet, bruk av ulike mestringsstrategier, sykepleierens helse og konsekvenser for sykepleieutøvelsen (1–9). Sykepleiere får stadig flere og nye arbeidsoppgaver, det stilles krav til omorganiseringer og effektivisering samtidig som en skal hjelpe flere pasienter. Dette fører til at en kan oppleve et sprik mellom pasientens behov og ressursene en har til rådighet for å møte disse behovene på en forsvarlig måte (5).
Helseorganisasjoner kan ha motstridende mål. Primæroppgaven er å gi pasientene behandling og omsorg i tillegg til at profesjonsutøvere har rett til faglig og personlig utvikling. Men i enhver organisasjon hvor knapphet om ressursene er et problem, står også kostnadseffektiv produksjon av pasientrettede tjenester som et legitimt mål. Slike konkurrerende hensyn skaper dilemmaer i en krevende arbeidsdag og påvirker sykepleieres rolleatferd (10).
Travelhet
Forskning viser at sykepleiere stadig tildeles nye og flere arbeidsoppgaver. De nye oppgavene skaper en følelse av motivasjon, verdsettelse av kompetanse og gir større utfordringer. Til tross for at dette oppfattes som positivt, tildeles det ikke mer tid eller ressurser til å utføre disse nye arbeidsoppgavene. Det skal med andre ord gjøres mer på samme tid og til samme kostnad (5). Dette har ført til at sykepleiere opplever et gap mellom pasientens behov og de ressursene en har til rådighet for å møte disse (5). Når sykepleiere må vektlegge ressursutnyttelse, kostnadskutt og opprettholdelse av økonomiske rammer, kan det føre til at kvaliteten på pleien kommer i andre rekke. Sykepleiere beskriver et konstant tidspress som ofte fører til en prioritering av hvilke arbeidsoppgaver som skal gjøres. Dette fører i neste omgang til engstelse og skyldfølelse (2–5,10).
Krysspress
Sykepleieteoretiker Kari Martinsen kaller dette for en vond travelhet (11). Ifølge Martinsen blir sykepleiere utsatt for et krysspress: de må være effektive, kunne standardisere og ha overblikk i krevende situasjoner, og samtidig være lydhøre overfor hver enkelt pasient (11). Studier viser at ønsket om å tilby pasientene «idealsykepleie» står sentralt hos sykepleiere. Dersom dette ikke er gjennomførbart, beskriver de følelsen av å ikke følge sitt ansvar som profesjonelle sykepleiere, dårlig samvittighet og skuffelse over egen yrkesutøvelse (3–6). Kirchhoff (6) konkluderer med at dette er en utløsende årsak til yrkesrelatert stress hos helsepersonell. På sykepleierutdanningen lærer studentene holistisk og individuell sykepleie basert på faglig skjønn når en skal vurdere og iverksette de tiltakene pasientene har behov for.
Omsorg
I Martinsens omsorgs-teori er sykepleierens verdigrunnlag basert på begrepet omsorg (12). Omsorg er noe vi er og gjør, og det inngår i menneskelige relasjoner. Den etiske appellen om å handle til den andres beste handler om å ivareta grunnleggende verdier når livet blir sårbart (12). Spørsmålet er om sykepleiere fjerner seg fra dette verdigrunnlaget når de i økende grad møter krav om resultatmål, økonomibesparelser og effektivisering. Travelheten kan krenke pasienten da den medfører at sykepleiere forsøker å stenge både egen og andres sårbarhet ute. Sykepleiere løper fra sitt ansvar og unnlater å hjelpe mennesker de har mulighet til å hjelpe. Travelheten ligger i kulturen, for eksempel knyttet til prioriteringene i systemet og de mange gjøremål som sykepleiere pålegges (13). Travelheten kan bli en livsform og føre til at man ikke er til stede i det man gjør (13). Travelhet på grunn av gjøremål og foretaksomhet kan ta sykepleierens oppmerksomhet bort fra pasienten. Fra en annen side kan man si at det er systemet og ledelsen som har sluttet å fokusere på omsorg.
Også positivt
Man må likevel se effektivisering som en positiv utvikling i dagens helsevesen. Dess flere pasienter vi kan behandle, dess kortere blir ventelistene. Dermed får flere som trenger det, tilbud om helsehjelp. Dette blir imidlertid en annen form for travelhet: travelhet for å ta vare på pasientene på best mulig måte. Ifølge Martinsen er dette en god travelhet. Den er ontologisk og oppstår der kulturen gir oss rom til å møte den andre (11).
Arbeidsmiljøet
Ifølge Arbeidsmiljøloven § 4–3 skal arbeidet legges til rette slik at arbeidstakers integritet og verdighet ivaretas (14). Forskning viser at det å gå på akkord med egne verdier er dagligdags blant sykepleiere (15). Når sykepleiere beskriver en arbeidsdag preget av mangel på arbeidskraft kan konsekvensen være at sykepleierens utviklingsmuligheter i yrket begrenses (2). Ifølge Marck J. Shabraq opplever man seg selv som et helt menneske når man har en innflytelse over arbeidet som blir utført. Samtidig er det viktig for sykepleiernes integritet at de opplever virkeligheten som overkommelig (15).
Sykepleiere opplever en rekke fysiske og psykiske plager knyttet til yrkesrelatert stress (4,9). Mark og Smith (7) rapporterte i en studie at 44,8 % av deltakerne hadde hatt sykdommer forårsaket eller forsterket av yrkesrelatert stress det siste året.
Tilknytning
Det å føle tilknytning til arbeidsplassen og bli verdsatt som menneske bidrar til et bedre arbeidsmiljø. Om arbeidsmiljøet er godt eller dårlig påvirker om sykepleiere velger å bli værende i yrket. Et dårlig arbeidsmiljø kan være en hovedårsak til at sykepleiere slutter i yrket. Motsatt ønsker sykepleiere som føler tilknytning og verdsettelse å fortsette som sykepleiere i lang tid fremover (2,3,8). New Public Management-reformen (NPM) har ført til at ledelsen er lite tilstedeværende. Konsekvensen er at sykepleiere føler seg lite sett og verdsatt sammenliknet med tidligere (5). Arbeidstilsynet viser til at i arbeidsmiljøer preget av stress og tidspress kan hensyn knyttet til helse, miljø og sikkerhet bli nedprioritert (16).
Mestring
Litteraturstudien viste fire ulike mestringsstrategier som blir brukt blant sykepleierne for å mestre en stressende hverdag.
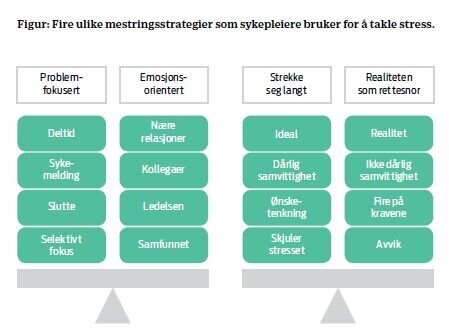
Den problemfokuserte mestringsstrategien blir av Lazarus og Folkman beskrevet som en strategi for å løse et problem, eller hanskes med en vanskelig situasjon (17). Studien til Grønkjær (4) viser at noen sykepleiere velger å være selektive for å mestre stresset. De unngår helst situasjoner som krever psykososial omsorg. Ifølge Helsepersonelloven § 4 skal helsepersonell utføre sitt arbeid i samsvar med de krav til faglig forsvarlighet og omsorgsfull hjelp som kan forventes ut fra helsepersonellets kvalifikasjoner (18). Dersom det er slik at sykepleiere ikke lenger har tid til å spørre pasientene sine om hvordan de har det, har det gått for langt. Når sykepleiere forteller at de velger å jobbe deltid eller er sykmeldt fordi det er så psykisk krevende på jobb (5), kan man spørre seg om sykepleieyrket er så belastende at man ikke kan holde på en fulltidsstilling. Det kom også frem at noen sykepleiere bestemte seg for å slutte i yrket fordi de opplevde det som for krevende å være sykepleier (4,7).
Den emosjonsorienterte mestringsstrategien tar ifølge Lazarus og Folkman sikte på å endre opplevelsen av situasjonen, mer enn å endre selve situasjonen (17). Det å søke støtte blant kollegaer og personer i nære relasjoner står sentralt i denne strategien (6,7). For sykepleiere kan det være utfordrende å søke støtte hos sine nærmeste på grunn av taushetsplikten. Vi tror at kollegaveiledning og refleksjonsgrupper er viktige for å sette ord på emosjoner. En sykepleier så at muligheten til å søke støtte hos sine nærmeste var begrenset på grunn av taushetsplikten, samtidig beskrev hun at hun kunne fortelle det meste til sine kollegaer, som bekreftet om hun gjorde en god eller dårlig jobb (6). Studier viser også at sykepleiere opplever manglende støtte fra ledere, andre fagfolk og samfunnet når de opplever stress og utbrenthet (4,5). En konsekvens av å aldri få snakket ut om stresset, kan være at sykepleierne utvikler et «motstandsforsvar» der de skjuler stresset og blir selektive (4).
En tredje mestringsstrategi er å strekke seg langt for å leve opp til yrkets idealer. Sykepleiere som velger en slik strategi har dårlig samvittighet fordi de ikke makter å utøve den kvaliteten de ønsker på pleien. De møter tidligere på jobb, forlenger vaktene sine og dropper matpausen (4,5,7). Ifølge Arbeidstilsynet kan påkjenningen det yrkesrelaterte stresset medfører bli stor dersom man har et yrke med store krav til tempo og konsentrasjon, og med liten kontroll over egen arbeidstid og jobben som skal gjøres (16). Å strekke seg langt kan derfor føre til økt stress for sykepleiere. Det å møte tidligere på arbeid og å droppe matpausen vil ikke gi synlige resultater i den store sammenheng, men medføre at stresset blir «skjult» istedenfor at problemet synliggjøres. Sykepleiere er med på å dekke over problemene i helsesektoren istedenfor å melde fra om dem (4,8,7).
Den siste mestringsstrategien finner man hos sykepleiere som forholder seg til realitetene. De fjerner seg fra idealene, og fokuserer på å yte best mulig pleie ut fra tilgjengelige ressurser. De utøver ikke lenger den idealsykepleien de lærte gjennom studiet, men firer på kravene. En sykepleier sier at hun ikke lenger får dårlig samvittighet dersom det er noe hun ikke rekker i løpet av en arbeidsdag (5).
Balanse
Det må finnes en balanse mellom disse mestringsstrategiene fordi ingen av dem fungerer alene. Alle strategiene har sine styrker og svakheter. Sykepleierne må beholde sin samvittighet. Samtidig må en se realiteten i øynene og ikke strekke seg så langt at det går utover egen helse. Avvikene i helsesektoren må bli synlige for at andre skal oppdage problemet, og nettopp dette er en av sykepleieres kjerneoppgave for å få en bedre arbeidshverdag.
Forsvarlig sykepleie
Opplevelsen av tidspress og stadige krav om effektivisering medfører at sykepleiere utsetter arbeidsoppgaver og at kvaliteten i helsehjelpen blir redusert (1,3,4,6). Sykepleiere kan fortelle at de bare får utøvd den aller mest nødvendige pleien til pasientene (1–5). Dette medfører at «idealsykepleien», der det holistiske synet er i sentrum, går tapt. Dokumentasjon og utarbeidelse av pleieplaner blir ikke utført, samtidig som pasienter og pårørende ikke får den veiledningen og informasjonen de trenger. En sykepleier forteller at hun aldri har tid til å sette seg ned for å prate med pasientene. Dette skyldes at alt hun gjør må gå fort, slik at hun rekker over alle arbeidsoppgavene (3). En annen sier hun ser på sykehjemmet mer som en oppbevaringsplass enn et hjem, fordi det er så lite tid til å dekke pasientenes psykososiale behov (5). Med utgangspunkt i slike utsagn spør vi: Har sykepleie blitt mer mekanikk enn omsorg?
Lovpålagt ansvar
Ifølge Kommunehelsetjenesteloven (19) er kommunene pålagt å
sørge for at innbyggernes behov for nødvendige helsetjenester
dekkes på en forsvarlig måte – uavhengig av kommuneøkonomi.
Sykepleiere beskriver at de kan miste kontrollen og kjefte på
pasientene sine fordi de er så slitne. Andre overser pasientene og
unngår å prate med dem fordi det er energikrevende (4).
Faren er at sykepleiere bare ser diagnosen og
sykepleieprosedyrene som skal gjøres, ikke selve mennesket som
trenger hjelp. Bak den som trenger hjelp til en dusj eller
elastiske strømper, kan det også skjule seg et ensomt menneske med
flere behov. Travelheten gjør at sykepleiere forsøker å stenge både
egen og andres sårbarhet ute og fører til at pasienten blir
krenket. Sykepleiere løper fra sitt ansvar og unnlater å hjelpe
mennesker de har muligheten til å hjelpe. Denne travelheten er
kulturelt bestemt og skyldes for eksempel prioriteringene i
systemet og de mange gjøremål som sykepleiere pålegges (20).
Foucault
Martinsen viser til filosofen Michel Foucault, som sier at vi som mennesker står i samfunnsskapte betingelser som vi lever i og under (12). Foucault er opptatt av hvordan kunnskap og makt spiller sammen i moderniteten og hvordan dette griper inn i våre rom og praksiser (12). Sett i lys av dette kan vi si at NPM-reformen er et samfunnsskapt fenomen, som et resultat av kulturen. I dagens sykepleiepraksis står økonomi og effektivitet sentralt. Alt skal gjøres raskt samtidig som det skal koste lite. Effektivitet og økonomi som styringsspråk kan fortrenge språket som skal fokusere på etikk, fag og omsorg. Er språket som skal beskrive dilemmaer og problemer blitt fraværende og irrelevant? Eller kan det være mangel på kunnskap som gjør at sykepleiere ikke alltid makter å sørge for en forsvarlig helsetjeneste?
Konklusjon
Yrkesrelatert stress har flere konsekvenser for sykepleiere i kommunehelsetjenesten. Kravet om effektivitet og ressursutnyttelse kan føre til at sykepleiere opplever stor avstand mellom ideal og realitet. En balanse mellom de ulike mestringsstrategiene gjør det lettere for sykepleiere å håndtere arbeidsdagen.
Sykepleiere står i et krysspress mellom pasientens, organisasjonens og egne krav til yrkesutøvelsen. De er avhengige av et godt arbeidsmiljø for å kunne håndtere travelheten. Eksponering av yrkesrelatert stress kan føre til sykdom. Stresset kan også medføre dårligere kvalitet på sykepleien.
Det er nødvendig og i større grad vektlegge konsekvensene av yrkesrelatert stress i kommunehelsetjenesten. Sykepleiere har krav på et arbeidsmiljø der de blir ivaretatt, med tid og rom for faglig utvikling. Den faglige diskursen og kunnskapen i sykepleiefaget er vesentlig for å ivareta en forsvarlig sykepleiepraksis.
Referanser:
1. Ball JE, Murrells T, Rafferty AM, Morrow E, Griffiths P.
“Care left undone” during nursing shifts: associations with
workload and perceived quality of care. British Medical Journal
2014; 23(2): 116–125.
2. Estryn-Behar M, van der Heijden BIJM, Fry C, Hasselhorn HM.
Longitudinal Analysis of Personal and Work-Related Factors
Associated With Turnover Among Nurses. Nursing Research 2010;
59(3): 166–177.
3. Fagerström L. The dialectic tension between being and not
being a good nurse. Nursing Ethics 2006; 13(6): 622–632.
4. Grønkjær LL. Nurses experience of stress and burnout: a
literature review. Klinisk Sygepleje 2013; 27(1): 15–26.
5. Ingstad K. Arbeidsforhold ved norske sykehjem – idealer og
realiteter. Vård i Norden 2010; 30 (96):14–17.
6. Kirchhoff JW. Yrkesrelatert stress i hjemmebaserte
tjenester. Sykepleien Forskning 2011; 31 6(2): 144–150.
7. Mark G, Smith AP. Occupational stress, job characteristics,
coping and the mental health of nurses. British Journal of Health
Psychology 2011; 17(3): 505–521.
8. Laschinger HKS, Leiter M, Day A, Gilin D. Workplace
empowerment, incivility, and burnout: impact on staff nurse
recruitment and retention outcomes. Journal of Nursing Management
2009; 17(3): 302–311.
9. Ruggiero JS. Health, Work Variables, and Job Satisfaction
Among Nurses. TheJournal of Nursing Administration 2005; 35(5):
254–263.
10. Orvik A. Organisatorisk kompetanse. Oslo: Cappelens Forlag,
2011.
11. Martinsen K. (2014). ”Vil du meg noe?” Om sårbarheten og
travelhet i helsevesenets rom. I: Alsvåg H, Førland O, Jacobsen FF,
red. Rom for omsorg? Bergen: Fagbokforlaget, 2014: 226–245.
12. Martinsen K. Fra Marx til Løgstrup. Oslo:
Universitetsforlaget, 2003.
13. Martinsen K. Løgstrup og sykepleien. Oslo: Akribe AS.,
2012.
14. Lovdata. Lov om arbeidsmiljø. 17.06. 2005
(arbeidsmiljøloven).
https://lovdata.no/dokument/NL/lov/2005-06-17-62?q=arbeidsmilj%C3%B8loven
(21.04.2014).
15. Grimsmo A, Sørensen BA. Arbeidsmiljø og integritet. Oslo:
AFI notat. Arbeidsforskningsinstituttet, 2004.
16. Arbeidstilsynet. Stress på
arbeidsplassen.http://www.arbeidstilsynet.no/fakta.html?tid=78247
(23.04.2014).
17. Reitan AM. Mestring. I: Knutstad U, red. Sentrale begreper
i klinisksykepleie. Oslo: Akribe, 2010: 74–107.
18. Lovdata. Lov om helsepersonell. 02. 06. 1999
(helsepersonelloven). nr. 64 om helsepersonell.
http://lovdata.no/dokument/NL/lov/1999-07-02-64 (21.04.2014).
19. Helhet og plan i sosial- og helsetjenestene. Gjeldende rett
– Kommunehelsetjenesteloven og Sosialtjenesteloven.
Oslo: Helse – og omsorgsdepartementet, NOU 2004: 18.
http://www.regjeringen.no/nb/dep/hod/dok/nouer/2004/nou-2004-18/4.html?id=150722
(29.04.2014).
20. Kjær TA, Martinsen K. Vil du mig noget? Herlev: Herlev
Hospital, 2012.


























0 Kommentarer