Slik velger du riktig trykkfordelende madrass
Det finnes en mengde ulike madrasser. Her får du en oversikt som kan hjelpe deg med å velge madrasstypen som er best for hver enkelt sårpasient.
Enkle grep kan bidra til å redusere forekomsten av trykksår, blant annet ved å velge hensiktsmessig underlag i sengen og stolen til risikopasienten. I dag finnes det mange ulike typer madrasser. Hensikten med denne artikkelen er å gi en oversikt over madrasstyper og samtidig understreke at madrasser alene aldri kan redusere forekomsten av trykksår.
Forekomsten av trykksår hos pasienter i Norge har vist seg å ligge opp mot 18 prosent på sykehus (1, 2) og rundt 25 prosent på sykehjem (3). Forekomsten er høy selv om den avhenger noe av hvilke avdelinger som inkluderes i undersøkelsene.
Pasientsikkerhetsprogrammet «I trygge hender 24/7» har ført til mer oppmerksomhet på trykksårforebyggende arbeid i Norge (4), men fortsatt er det rom for forbedring (5). Hvis vi ser tilbake på anbefalinger i tiltakspakken (tabell 1), er det enkle grep som kan bidra til å redusere forekomsten av trykksår, blant annet ved å velge hensiktsmessig underlag i sengen og stolen til risikopasienten. Det finnes i dag mange ulike typer madrasser.
Hensikten med denne artikkelen er å gi en oversikt over madrasstyper, men vi må samtidig understreke at madrasser alene aldri kan redusere forekomsten av trykksår. Det mest avgjørende for å forhindre at trykksår utvikler seg, er å redusere trykk og skjærekrefter. Derfor er motivering til aktivitet og mobilitet sammen med trykkfordelende utstyr og stillingsendring de viktigste tiltakene (6).

Risikovurdering
Når det gjelder risikovurdering, punkt 1, om å vurdere «alle pasienter for trykksårrisiko ved innleggelse i sykehus og ved første møte med pasient i sykehjem», anbefales det at risikovurderingen gjøres innen fire timer (7). Vurderingen gjøres enten ved å bruke vurderingsskjemaer for trykksårrisiko, som for eksempel skjemaene til Braden, Norton og Waterlow (7), eller ved å bruke tre spørsmål fra pasientsikkerhetsprogrammet (7, 8):
- Har pasienten trykksår ved innleggelse/overflytting?
- Har pasienten behov for hjelp til å endre stilling i seng eller stol?
- Vurderer du det som sannsynlig at pasienten kan få trykksår under innleggelsen?
Pasienten anses å være risikopasient hvis svaret på ett av spørsmålene over er «ja».
Ifølge de store trykksårorganisasjonene National Pressure Ulcer Advisory Panel (NPUAP), European Pressure Ulcer Advisory Panel (EPUAP) og Pan Pacific Pressure Injury Alliance (PPPIA) (6) må vi være oppmerksomme på å vurdere om de som allerede har trykksår, er i risiko for å utvikle nye sår. Hvis svaret er «ja», må vi kombinere de forebyggende tiltakene med behandlingstiltakene hos disse pasientene.
Hva er et trykksår?
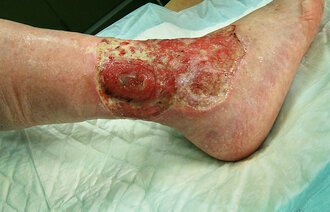
Trykksår er en pasientskade som i stor grad kan forebygges hvis man iverksetter tiltak raskt. Trykksår defineres slik:
«Et trykksår er en avgrenset skade på huden og/eller det underliggende vev, vanligvis over et benfremspring, som er et resultat av trykk eller trykk i kombinasjon med skjærende krefter. Flere medvirkende faktorer eller konfoundere [forvekslingsfaktorer] er også assosiert med trykksår; betydningen av disse faktorer er ennå ikke belyst.» (12, s. 12)
Skjærende krefter
Skjærende krefter beskrives på følgende måte: Når en pasient sklir ned i sengen eller stolen, sitter huden fast i underlaget mens dypere vevslag blir flyttet og fører til redusert blodsirkulasjon og hudskade på grunn av at blodkar blir sammenklemt eller lukket. I tillegg kan trykk og skjærende krefter skade cellene direkte og gi celledød (9).
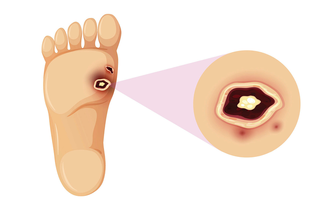
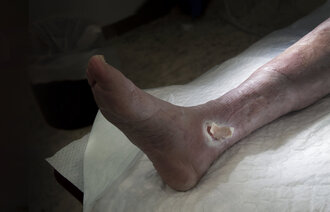
Trykksår oppstår hyppigst over beinfremspring som korsbein (os sacrum), hæler og hofter (trochanter major, hoftekam) for sengeliggende pasienter og over sitteknutene (ischial tuberosities) hos stolavhengige pasienter (6) (figur 1). Trykksår kan i tillegg oppstå som følge av trykk fra blant annet CPAP-maske, trakeostomi, nesegrimer, kateterslanger, ortopedisk utstyr som gips, krager og ortoser eller kompresjonsstrømper (6).
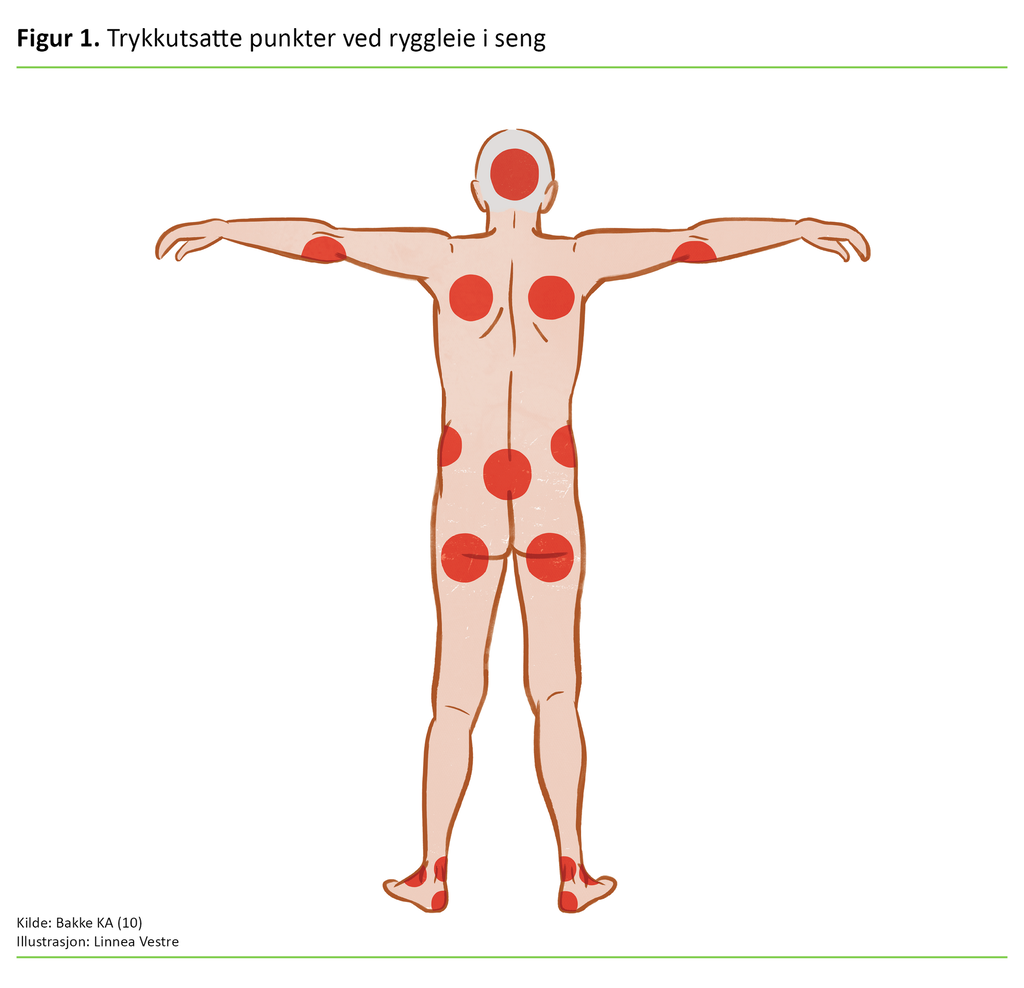

Ettersom trykksår defineres som skade i huden og underliggende vev uten at det nødvendigvis er hull i huden, er det viktig at vi ikke tenker på trykksår som kun et hudproblem.
Finn risikopasienten
Det første vi må gjøre, er å identifisere risikopasientene for å få iverksatt hensiktsmessige forebyggende tiltak. Det er mange risikofaktorer relatert til trykksår (11). I en nyere systematisk oversiktsartikkel er aktivitet, mobilitet, sensorisk persepsjon og hudstatus de viktigste faktorene for å unngå trykksår (11).
Når vi skal velge riktig trykkfordelende underlag, avhenger det av pasientens risikofaktorer for å utvikle trykksår. Valget påvirkes også av hvorvidt pasientene allerede har trykksår, og hvor pasienten befinner seg, for eksempel på institusjon eller i eget hjem (6).
Ved immobilitet er de viktigste tiltakene underlag som madrass i sengen og puter i stolen, stillingsendring, kontinenspleie og ernæring (6, 7). Det er viktig å være klar over at det ikke er nok bare å vurdere aktivitet eller mobilitetsnivå ettersom utstyrsrelatert trykksår kan oppstå også hos mobile pasienter.
Anbefalinger
I den norske oversettelsen av den internasjonale retningslinjen utarbeidet av de tre store trykksårorganisasjonene (6) står det følgende:
«Bruk en høyspesifisert reaktiv skummadrass i stedet for en standard skummadrass for alle personer som har trykksårrisiko.» og «Bruk et aktivt trykkfordelende underlag (overmadrass eller madrass) til personer med høyere risiko for å utvikle trykksår der det ikke er mulig med hyppig manuell stillingsforandring.» (12, s. 9)
Disse anbefalingene er basert på den forskningen som finnes om madrasser. Trykkfordelende madrasser har vært i produksjon siden 60-tallet og er stadig under utvikling (13). Hjelpemiddeldatabasen til Nav gir en oversikt over de fleste madrassene som er tilgjengelige i Norge (14).
Selv med en slik oversikt over madrasstyper er det mange som ikke kjenner til spesifikasjonene til de ulike madrassene, og oversikten fra Nav kan derfor være av begrenset verdi for noen.
Som nevnt innledningsvis er det ulike måter å vurdere risiko på. Risikonivåene kan deles inn i «ingen risiko», «lav til moderat risiko» og «høy risiko» eller «i risiko / ikke i risiko» basert på de tre spørsmålene fra pasientsikkerhetsprogrammet, som ofte benyttes i Norge (7).
Ulike madrasstyper
Vår erfaring er at det er viktig å være klar over at de mer avanserte madrasstypene som viskoelastisk skum og alternerende madrasser kan redusere pasientens egen evne til å forflytte seg i sengen.
En pasient som har klart å snu seg på egen hånd på en standard sykehusmadrass, kan miste den evnen når han eller hun legges over på for eksempel en viskoelastisk madrass. Pasienten synker ned i madrassen, og den gir etter når pasienten setter hånda ned i madrassen for å hjelpe seg selv til å endre stilling.
Helsepersonell må derfor være klar over dette og innføre en stillingsendringsrutine for de pasientene som ikke klarer å snu seg eller endre stilling på egen hånd på en slik type madrass.
Hæler er fortsatt utsatt for trykk selv på mer avanserte madrasser. Andre forebyggende tiltak for å unngå trykksår på hælene må derfor kombineres med alle typer madrasser (6).
Trykkfordelende underlag deles som oftest inn i reaktive og aktive (figur 2). Reaktivt underlag fordeler trykket over en større kontaktflate, enten ved at individet synker ned i madrassen, kalt «immersion», eller omsluttes av materialet i madrassen, kalt «envelopment» (15, 16). Aktive underlag, derimot, varierer trykket over et område over tid (15, 16) og er avhengige av strømtilførsel.
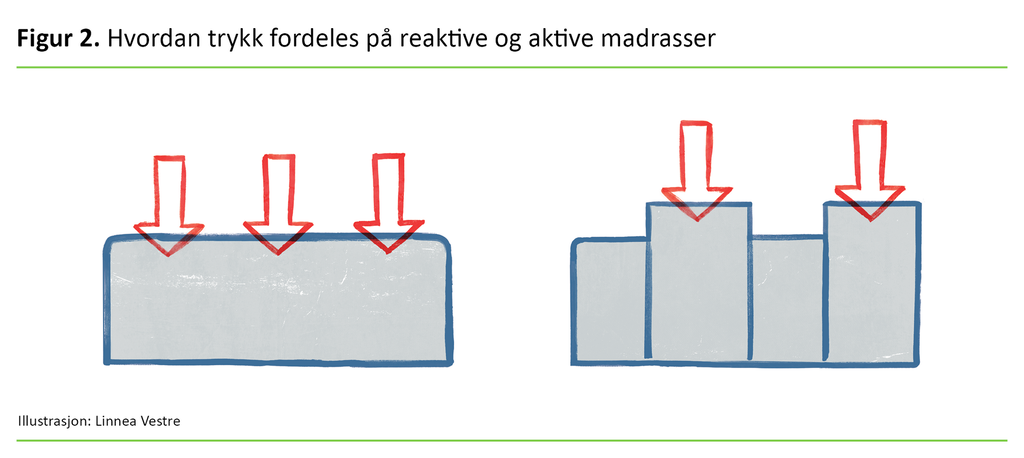
Reaktivt underlag er laget av skum, luft, gel, vann, fiber eller kuler – «air-fluidized», mens aktive madrasser kan være alternerende madrass eller vekseltrykkmadrass (15). Vi må sikre oss at utstyret er i orden før og underveis når det benyttes, og det må være en plan for å kontrollere og vedlikeholde utstyr slik at det er forsvarlig å bruke.



Hudens temperatur og fuktighet har fått økt oppmerksomhet de siste årene, og enkelte madrasser har derfor innebygd mikroklimakontroll, kalt «low-air-loss». Slike madrasser slipper ut luft for å påvirke hudens temperatur og fuktighet og dermed redusere faren for trykksår (15).
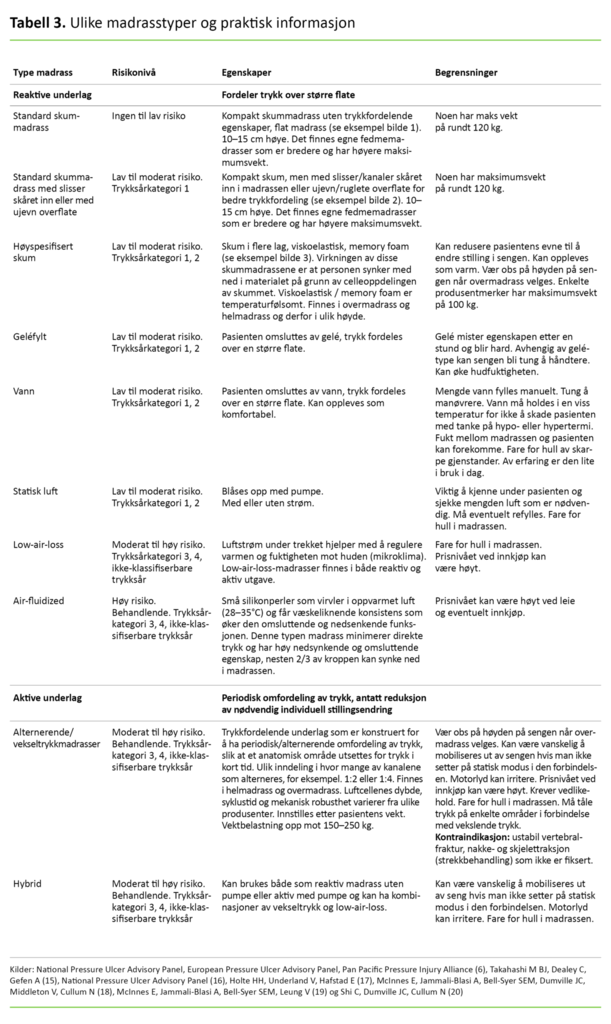
I tabell 3 er madrasser delt inn i reaktive og aktive. Madrasser kan også deles inn i «low-tech» og «high-tech», hvor «high-tech» gjenspeiler mer avanserte, strømtilkoplete, høyteknologiske madrasser (18).
«Air-fluidized» og «low-air-loss» inngår i «high-tech»-madrasser sammen med vekseltrykkmadrasser eller alternerende madrasser (18). Vekseltrykkmadrasser er for øvrig kontraindisert ved ustabil vertebralfraktur og ved nakke- og skjelettraksjon som ikke er fiksert.
Velge madrass
Enkelte helseforetak har utviklet algoritmer for beslutningsstøtte når de skal velge hensiktsmessig madrass basert på de madrassene som er tilgjengelige. Et slikt eksempel er algoritmen til Vestre Viken helseforetak, som ble utviklet i forbindelse med deres systematiske trykksårforebyggende arbeid (21).
Nyere oversiktsartikler og retningslinjer konkluderer med at pasienter som er i risiko for å utvikle trykksår, skal ha en annen type madrass enn en standard sykehusmadrass (6, 18). Det finnes derimot mindre forskning på hvilken annen type madrass man da skal velge.
Det er ikke nok beviser fra undersøkelser til å gi en anbefaling i valget mellom ulike høyspesifiserte skummadrasser eller andre reaktive madrasstyper eller «low-tech»-madrasstyper (18).
Når vi sammenlikner med standard sykehusmadrass, har andre skumalternativer, som viskoelastisk skum, kommet bedre ut når det gjelder forebyggende egenskaper. Det samme har vekseltrykkmadrasser, alternerende madrasser eller «high-tech»-madrasser (18).
Forebyggende evner
De fleste undersøkelser som er tatt med i oversiktsartikler, viser ingen forskjell i forebyggende evner mellom ulike trykkfordelende underlag med konstant lavt trykk (reaktive madrasstyper unntatt standard sykehusmadrass) eller med vekseltrykk (alternerende) (18). Det er heller ikke funnet forskjell i forebyggende evne mellom fullmadrass eller overmadrass for vekseltrykkmadrasser eller alternerende madrasser (18).
En annen oversiktsartikkel konkluderer med at det er moderat bevis for at aktive madrasser med luft og hybride madrasser har bedre forebyggende evner enn standard sykehusmadrasser, men pasientene kan oppleve begrenset komfort når de bruker aktive madrasser (20).
Manglende bevis kan skyldes manglende undersøkelser og det faktum at madrasser alene ikke kan forebygge trykksår, men må kombineres med blant annet stillingsendring. Når helsepersonell skal velge madrass, er de avhengige av de madrasstypene som er tilgjengelige på arbeidsplassen deres.
Behandle trykksår
Hvis pasienter har trykksår, er det svært viktig at det ikke utøves direkte trykk mot såret (6). Det betyr at pasienter med trykksår over halebeinet ikke bør ligge på ryggen. Slike begrensninger må tas i betraktning når vi velger madrass.
I likhet med for forebyggende madrasser finnes det systematiske oversiktsartikler for madrasser som brukes til å behandle trykksår (19). Også her foreligger det lite bevis for hva slags type madrass som har best effekt på heling av trykksår (19).
Den internasjonale retningslinjen for trykksårforebygging og -behandling anbefaler likevel at vi velger et underlag som gir økt trykkfordeling, reduserer skjærekrefter og har mikroklimakontroll for pasienter med trykksår i kategori 3 og 4 samt ikke-klassifiserbare trykksår (6) (tabell 2). Den samme anbefalingen for madrassvalg gjelder for pasienter med dyp vevsskade som ikke kan avlastes ved stillingsendring (6).
Bevis for effekt
Forskningen som er gjort på trykkfordelende madrasser, har en del mangler (18, 19, 22). Utfordringen er at det finnes mange ulike madrasser fra ulike produsenter som er tilgjengelige på markedet. Ulik begrepsbruk er også en utfordring. Det er ikke enighet i ulike undersøkelser om uttrykk som benyttes for å beskrive underlaget, og ofte er ikke madrasstypen godt nok beskrevet når det gjelder størrelse, tykkelse eller dybde og tetthet på skummet.
Hva som er en standard sykehusmadrass, er heller ikke definert i undersøkelsene, og vi vet at standardmadrassen i enkelte helseforetak kan være viskoelastisk madrass, mens andre bruker skummadrass. Det er også viktig å vite hvordan produsentene har klassifisert sine madrasser i henhold til trykksårkategoriene.
Andre forhold som påvirker bevisene for effekt, er at det er spesifikke produsenters madrass som er testet, og utvalget er ofte for lite til å generalisere funnene fra undersøkelsene. Det er vanskelig å gjøre en god blindet og randomisert undersøkelse, det vil si at forskerne og deltakerne ikke vet hvilken type madrass pasienten ligger på. Oversiktsartikler tar med undersøkelser som er gamle, og noen typer madrasser er ikke lenger i bruk (18, 19, 22).
Dessuten er ikke alle madrassprodusentene tilgjengelige i Norge. Andre tiltak enn madrassens forebyggende effekt, for eksempel stillingsendring, er heller ikke alltid tydelige i de ulike undersøkelsene. Da er det vanskelig å vite om det er madrassen eller andre tiltak, for eksempel stillingsendringen, som har bidratt til å unngå trykksår.
Hensyn ved madrassvalg
Det er flere hensyn sykepleiere og annet helsepersonell må ta når vi vurderer valg av madrass: pasientens grad av immobilitet og inaktivitet og graden av fuktighet mellom madrassen og pasienten, som eksempelvis svette, urin eller sårvæske (mikroklimakontroll). Videre må sykepleierne og helsepersonellet vurdere om pasienten er i risiko for å få flere sår, og vurdere antall sår, alvorlighetsgraden og lokasjonen av eksisterende sår (23).
Pasientens vekt og størrelse spiller inn på valget av madrass. Det er viktig å være klar over at det er vektbegrensning på underlaget. Noen madrasser kan ha en maksimal vekt på 100 kg. Tunge og store pasienter synker for mye ned i materialet til at det gir den trykkfordelende effekten vi ønsker.
I motsetning kan for lette og små pasienter synke for lite ned i materialet, eller materialet kan være for hardt og i verste fall gi pasienten sår eller forverre tilstanden på eksisterende trykksår.
Pasientkomfort
Pasientkomfort er svært viktig (20). Enkelte av de høyteknologiske madrassene kan ha en del sjenerende bråk fra motoren. Pasientene kan dessuten føle ubehag av å ligge på enkelte underlag. Noen føler seg klamme eller har følelsen av å gynge. Disse opplevelsene er subjektive som vi må ta med i betraktningen når vi skal velge madrass.
Enkelte pasienter, for eksempel dem med redusert bevissthetsnivå, vil ikke nødvendigvis kunne gi beskjed om hvordan de opplever madrassen. Derfor må helsepersonell se etter tegn på ubehag fra madrassen.
Madrassen må for øvrig være enkel å bruke, og det kan være nødvendig med opplæring for å kunne sikre forsvarlig bruk av enkelte madrasser, ikke minst aktive, høyteknologiske madrasser. Det må også foreligge informasjon om rengjøring og vedlikehold av underlaget (6).
Hva er forventet bruks- og levetid for madrass og trekk? Det er ofte forskjellig garanti for trekk og selve madrassen, og vi bør ha en plan for utskifting. Forsvarlig vedlikehold og utskifting av madrasser krever gode rutiner og tydelig ansvarsfordeling. Rutiner for utskifting vil avhenge av hvor i helsetjenesten vi befinner oss.
Ingen gullstandard
Det første vi gjør når vi skal velge hensiktsmessig madrass, er å foreta en strukturert risikovurdering av pasienter. Denne vurderingen må utføres så raskt som mulig. Konklusjonen fra risikovurderingen kan legge føringer for hvilken type madrass pasienten bør ha for å unngå trykksår eller sikre en hensiktsmessig madrass til dem med eksisterende trykksår. Ettersom svært mange pasienter har en eller flere risikofaktorer, vil en stor andel ha behov for en bedre løsning enn en kompakt skummadrass.
Det er beklageligvis ingen gullstandard for hva slags madrass som er best for enhver pasient ettersom undersøkelser ikke kan konkludere med sterke bevis. Det er nødvendig med mer forskning rundt bruken av ulike madrasstyper for å forebygge og behandle. Uansett hvilken madrass vi velger, bør alle pasienter ha et individuelt stillingsendringsregime og sikres at pasientsikkerhetsprogrammets tiltakspakke for forebygging av trykksår etterleves.







































0 Kommentarer