Vaginal fødsel: All bløding bør målast med same metode

Jordmødrer måler bløding ulikt til tross for anbefalinger om å vere konsekvent uansett blodmengde. Same målemetode vil gi mengdetrening og kvalitetssikre fødselsomsorga.
Vår masterstudie i jordmorfag viste at det er stor variasjon i val av målemetode blant jordmødrer ved estimering av bløding ved vaginal fødsel, både ved normal og unormal bløding. Dette strir mot anbefalingane, som seier at ein konsekvent bør bruke same målemetode uavhengig av blødingsmengde. I tillegg avdekte studien at jordmødrene er usikre på å estimere blødingsmengde. Dei har òg lite tilgang til standardiserte prosedyrar, noko som er sterkt anbefalt for å kvalitetssikre helsetenesta.
Ved ein vaginal fødsel er det normalt å blø inntil 500 ml utan at dette medfører konsekvensar for den fødande. Postpartumbløding definerer vi som bløding over 500 ml i løpet av dei fyrste 24 timane etter fødselen. Postpartumblødingar utgjer ei av dei fem største årsakene til mødredøying i verda (1–3), og det er rapportert ein auke i postpartumbløding på verdsbasis (4).
Ifylgje statistikkbanken frå Medisinsk fødselsregister (MFR) for 2019 førte 30 prosent av alle fødslane til postpartumbløding (5). Dersom ein observerer stort blodtap tidleg i samband med vaginal fødsel, kan helsepersonell raskt setje i verk tiltak for å redusere ytterlegare bløding og dermed betre helseutfallet til mor (6). Feil estimering kan medføre forseinka behandling og feil rapportering til MFR.
Visuell estimering av blodtap er mest brukt
Visuell estimering og gravimetrisk analyse er målemetodar som er praktisk gjennomførbare. Med visuell estimering meiner ein at jordmor eller fødselshjelpar estimerer blodtapet ved å sjå på blødingsmengda med berre auget. Studiar syner at visuell estimering er den målemetoden som er mest brukt, men peiker på at det er ein unøyaktig målemetode (6–8).
Ved gravimetrisk analyse utfører ein ei fysisk oppmåling av blodmengda ved hjelp av litermål og vektskål. Dette er ein indirekte metode der ein plasserer eit absorberande laken, ein plastpose eller liknande under mor for å samle opp blodsøl.
Dette måler ein opp saman med anna materiale som blodet har trekt inn i. Vekta på materialet i tørr tilstand trekker ein frå vekta i blodtilblanda tilstand. Ein tek her utgangspunkt i at éin liter blod veg eitt kilogram (8).
Rutinemessige metodar for estimering av blodtap er sterkt anbefalt ved alle fødslar (1). For å oppnå mengdetrening og dermed auke sjansen for å estimere riktig i dei tilfella der det oppstår unormal bløding, er det anbefalt å konsekvent nytte seg av standardiserte målemetodar ved alle fødslar. Dette er ein avgjerande faktor for tidleg å oppdage vesentleg blodtap, og dermed setje i verk korrekt og livreddande behandling (1).
Norsk gynekologisk legeforeining anbefaler at ein vurderer kliniske teikn og symptom på stort blodtap saman med hastigheita på blødinga – kor lang tid det tek å miste ei viss mengde blod – i tillegg til estimert blodtap. Det er anbefalt å måle det faktiske blodtapet framfor visuell estimering. Dette gjeld spesielt ved operative forløysingar (9).
Metode
Vi utførte ein tverrsnittsstudie for å kartlegge korleis jordmødrer estimerer synleg bløding ved ein vaginal fødsel, både under og etter ein fødsel. Med vaginal fødsel meiner ein både spontan vaginal fødsel og operativ vaginal forløysing i form av vakuum og tong.
Formålet var å danne ei oversikt over dagens praksis for å vurdere behovet for å utvikle eller endre prosedyrar kring estimering av blodtap og dermed setje i verk tiltak for å betre kvaliteten på fødselsomsorga.
Vi utførte ei elektronisk spørjeundersøking ved hjelp av eit nettskjema våren 2020. Utvalet omfatta jordmødrer som arbeidde i fødselsomsorga i ein av dei fire helseregionane i innsamlingsperioden. Dataa frå spørjeskjemaet er analyserte ved hjelp av statistikkprogrammet SPSS, versjon 26 (10).
Resultata vart framstilte i form av deskriptiv statistikk (11, 12). Studien vart gjennomført etter gjeldande forskingsetiske retningsliner (13) og er tilrådd av Norsk senter for forskingsdata, NSD (ref.nr. 932051).
Resultat
Totalt 83 jordmødrer deltok i studien. Av desse var 33 jordmødrer (39,8 prosent) tilsette ved fødeklinikk og 50 jordmødrer (60,2 prosent) tilsette ved fødeavdeling. Jordmødrene hadde arbeidserfaring frå 1–40 år.
Det var variasjon i val av målemetode
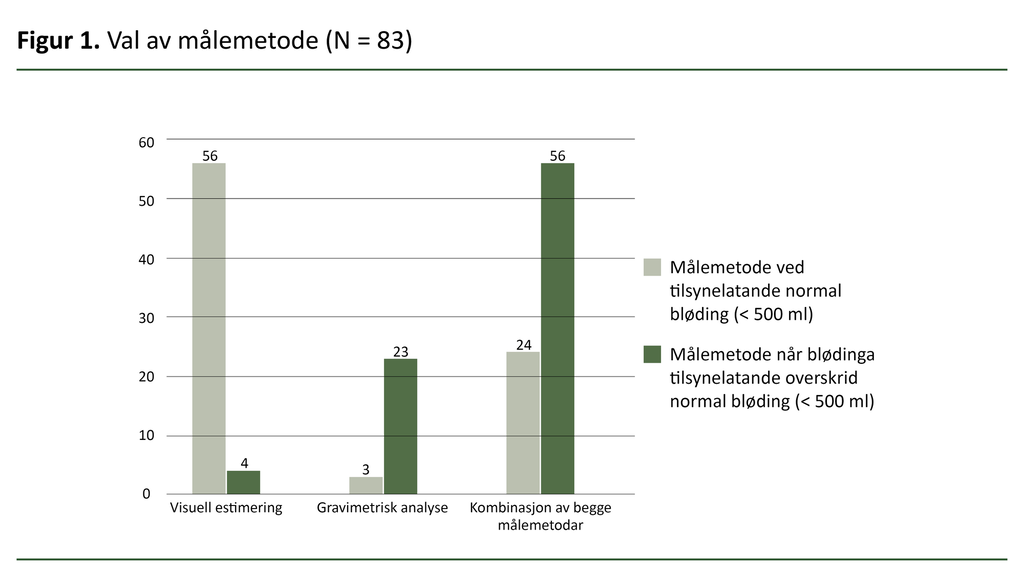
Hovudresultata synte ei endring i val av målemetode når blødinga gjekk frå å vere tilsynelatande normal til unormal, altså når blødinga overskrid 500 ml. Fleirtalet av utvalet brukte visuell estimering ved normal bløding, < 500 ml (sjå figur 1).
Det er konstatert at visuell estimering er unøyaktig, fordi det er større sjanse for å undervurdere det reelle blodtapet når blødingsmengda er stor, og å overestimere når blødingsmengda er lita (1, 8, 14). Når blødingsmengda overskrid 300 ml, er det stor sjanse for å underestimere blødinga (7).
Det er konstatert at visuell estimering er unøyaktig.
Dermed er det ein reell fare for at ein ikkje diagnostiserer ei unormal bløding i tide. Dette vil kunne få konsekvensar ved at helsepersonell vert seine med å setje i verk nødvendig behandling og oppfylging for å redusere ytterlegare bløding. Fødekvinna vil dermed risikere eit større blodtap (7).
Samstundes viser forskinga til Briley at det er akseptabelt å bruke visuell estimering ved mindre blødingar, men ho presiserer ikkje kvar eventuelt grensa går (6).
Sjølv om det er usikkert kor stort blodtap fødande toler utan å bli klinisk påverka, vil det truleg ikkje medføre store konsekvensar om ein har estimert ei bløding til 400 ml og det reelle blodtapet viser seg å vere 600 ml. Samstundes er ei bløding over 500 ml per definisjon ei postpartumbløding, noko som verken vert dokumentert eller fylgt opp slik retningslinene tilseier (15, 16).
Når blødinga overskrid 500 ml synte resultata at om lag ein tredel av jordmødrene i utvalet nytta seg av gravimetrisk analyse, altså ei fysisk oppmåling av blødinga. Fleirtalet brukte ein kombinasjon av begge målemetodar, både visuell estimering og gravimetrisk analyse (sjå figur 1).
Gravimetrisk analyse er anbefalt framfor visuell estimering då det er ei meir nøyaktig målemetode.
Dette synleggjer variasjonen i val av målemetode blant jordmødrene i utvalet. Gravimetrisk analyse er anbefalt framfor visuell estimering då det er ei meir nøyaktig målemetode (1, 16). Det er rapportert ein førekomst av postpartumbløding på 10,5 prosent ved bruk av gravimetrisk analyse samanlikna med 7,2 prosent ved visuell estimering (6).
På den andre sida har ein oversiktartikkel konkludert med at det ikkje er tilstrekkeleg dokumentert om den eine målemetoden er betre eigna enn den andre (8).
Fleirtalet av jordmødrene i vår studie nytta ikkje same målemetode ved normal og unormal bløding. Om dette var eit konsekvent val av jordmødrene eller ikkje, seier resultata ingenting om.
Oppslagsverket UpToDate understrekar at det er ein fordel om ein gjennomfører same målemetode uavhengig av blødingsmengde, og presiserer at dette vil medføre mengdetrening på estimering. Dette vil særleg ha positiv effekt i samband med postpartumbløding kor det vil vere avgjerande med rask diagnostisering for å hindre ytterlegare bløding (1).
Jordmødrer var usikre på estimeringen
I vår studie rapporterte om lag halvparten av jordmødrene at dei var usikre på om dei hadde estimert riktig. Estimering av bløding er utfordrande då avfallsstoff som fostervatn, avføring og urin blandar seg med blodet og gjer situasjonen uoversiktleg. I tillegg vil ein fødsel kunne bere preg av stressbelastning hjå den fødande og barnet som krev ekstra oppfylging av helsepersonellet (2, 8).
Om lag halvparten av jordmødrene rapporterte at dei var usikre på om dei hadde estimert riktig.
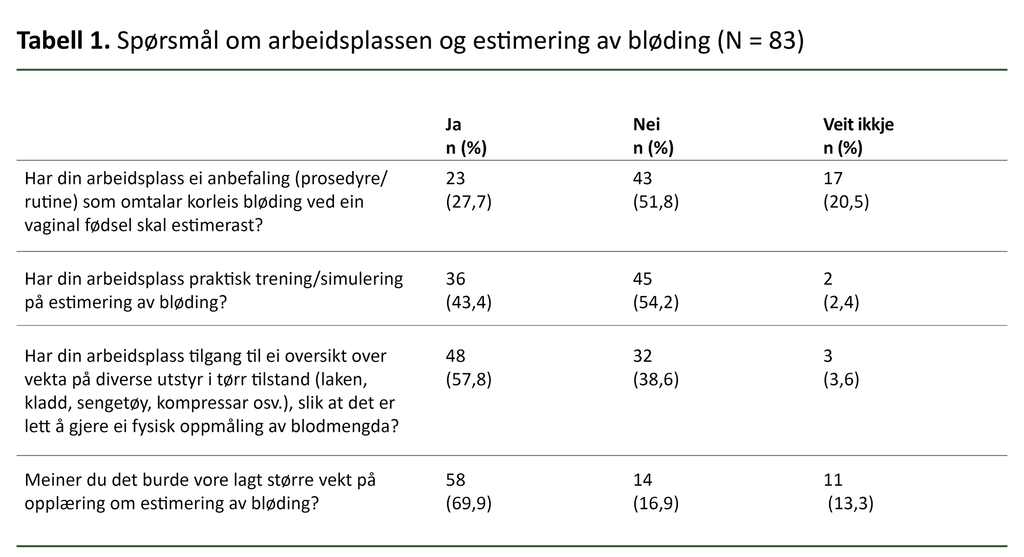
Dette synleggjer behovet for å optimalisere arbeidsforholda slik at ein som jordmor kan kjenne seg trygg på estimeringa. Gode rutinar er nødvendig for tidleg å kunne diagnostisere ei unormal bløding (1) (sjå tabell 1).
Dersom ein kan gjere greie for og fjerne andre væsker, er det lettare å utføre ein gravimetrisk analyse, slik anbefalingane tilrår. Tiltak som å skifte omgåande under kvinna etter at barnet er fødd, vil legge til rette for at fostervatn og anna avfallsstoff vert fjerna før ei eventuell bløding oppstår (1, 7).
Vidare avdekte studien vår at 66 jordmødrer (79,5 prosent) meinte det var lettare å gjere ei fysisk oppmåling av blødingsmengda dersom det var tilgang til ei oversikt over vekta på diverse utstyr i tørr tilstand (laken, kladd, sengetøy, kompress med meir) (sjå tabell 2).
Med andre ord indikerer studien at det er ynskjeleg at alle fødeinstitusjonar utarbeider ei liste over vekta på diverse utstyr i tørr tilstand som truleg blir gjennomblaut av blod i samband med ein fødsel. Dermed vert det lettare for alle å utføre ein gravimetrisk analyse av blødinga. Dette er eit enkelt tiltak som vil kunne optimalisere arbeidsforholda.
Det trengs fagprosedyrar og anbefalingar
Resultata i studien synte at om lag ein tredel av jordmødrene i utvalet sa det fanst ei anbefaling (ein prosedyre) på deira arbeidsplass som omtalar korleis ein fysisk skal gå fram for å estimere ei bløding (sjå tabell 1). Dette er mangelfullt basert på anbefalingane, som seier at ein rutinemessig bør estimere blodtap etter standardiserte prosedyrar ved alle fødslar (1).
For å kunne setje i verk riktig tiltak og behandling og dermed førebygge ytterlegare bløding og betre helseutfallet til mor og barn er det heilt avgjerande at ein diagnostiserer blødinga riktig. Rett diagnostisering fører til rett behandling (7, 8).
Studien avdekker eit behov for å utarbeide eller endre prosedyrar som omtalar korleis ein i praksis skal estimere eit blodtap, noko som truleg også er gjeldande ved andre fødeinstitusjonar som ikkje er inkludert i denne studien.
Praktisk trening er nødvendig
Vår studie synte at i underkant av halvparten av jordmødrene i utvalet fekk tilrettelagt for praktisk trening i og simulering av estimering av bløding på deira arbeidsplass (sjå tabell 1).
Studiar peikar på at praktisk trening er nødvendig for å redusere morbiditet.
Eit av kvalitetskrava til Helsedirektoratet for fødselsomsorga er praktisk trening, simulering og undervisning (17). Studiar peikar på at praktisk trening er nødvendig for å redusere morbiditet og for å utvikle og halde opp kompetansen til helsepersonellet (1, 6).
Ved hjelp av kliniske rekonstruksjonar, innføring av retningsliner og personalutdanning vil ein redusere førekomsten av feil og betre den kliniske handteringa av ein akutt situasjon, og dermed avgrense alvorlege komplikasjonar (6, 7).
I tillegg vil ein oppnå betre samarbeid og kommunikasjon mellom helsepersonellet (1). Utfordringa med praktisk trening er at det er mange situasjonar som krev trening, fordi fødselsomsorga utgjer ein akuttberedskap. Dette tek tid og ressursar, og det gjer at det er vanskeleg å gjennomføre. Samstundes er det ei nødvendig prioritering for å kvalitetssikre fødselsomsorga (17).
Konklusjon
Hovudresultata i studien synte at det var stor variasjon i val av målemetode blant jordmødrene i utvalet, både ved normal og unormal bløding. Dette strir mot anbefalingane, som seier at ein konsekvent bør bruke same målemetode uavhengig av blødingsmengde for å oppnå mengdetrening og dermed kvalitetssikre fødselsomsorga.
I tillegg er det anbefalt med bruk av standardiserte prosedyrar for å kvalitetssikre helsetenesta. Denne studien synte at i underkant av ein tredel av jordmødrene hadde tilgang til ei anbefaling – ein prosedyre – på deira arbeidsplass som omtalar estimering av bløding.
Ein tredel av jordmødrene følte seg usikre på den totale blødingsmengda når dei skulle oppsummere eller dokumentere fødselen. Dette vitnar om behov for at det blir lagt større vekt på temaet og arbeidd med bevisstgjering.
Resultata synte også at det er behov for meir praktisk trening og simulering på arbeidsplassen, fordi halvparten av jordmødrene rapporterte at arbeidsplassen ikkje la til rette for dette. Eit av kvalitetskrava til Helsedirektoratet er praktisk trening og undervisning, og dette er obligatorisk for akutte hendingar på ein fødeinstitusjon.
Referansar
1. Belfort MA, Lockwood CJ, Barss VA. Overview of postpartum hemorrhage [internett]. UpToDate [oppdatert 10.02.21; henta 09.01.2020]. Tilgjengeleg frå: https://www.uptodate.com/contents/overview-of-postpartum-hemorrhage/print
2. Larsson C, Saltvedt S, Wiklund I, Pahlen S, Andolf E. Estimation of blood loss after cesarean section and vaginal delivery has low validity with a tendency to exaggeration. Acta Obstet Gynecol Scand. 2006;85(12):1448–52. DOI: 10.1080/00016340600985032
3. Salvesen KÅ, Dahlø R. Fødsler som krever ekstra oppfølging. I: Brunstad A, Tegnander E, red. Jordmorboka. 1. utg. Oslo: Akribe; 2010. s. 468–88.
4. Bateman BT, Berman MF, Riley LE, Leffert LR. The epidemiology of postpartum hemorrhage in a large, nationwide sample of deliveries. Anesth Analg. 2010;110(5):1368–73. DOI: 10.1213/ANE.0b013e3181d74898
5. Folkehelseinstituttet. Medisinsk fødselsregister. 13: Komplikasjoner under fødselen. Oslo: Folkehelseinstituttet; 2021. Tilgjengeleg frå: http://statistikkbank.fhi.no/mfr/ (lasta ned 08.02.2022).
6. Briley AL. Postpartum haemorrhage. Defining incidence and modelling risk factors to predict different thresholds of blood loss [doktoravhandling]. London: King’s College; 2013. Tilgjengeleg frå: https://kclpure.kcl.ac.uk/portal/files/38119059/2014_Briley_Annette_0031926_ethesis.pdf (lasta ned 23.08.2020).
7. Natrella M, Di Naro E, Loverro M, Benshalom-Tirosh N, Trojano G, Tirosh D, et al. The more you lose the more you miss: accuracy of postpartum blood loss visual estimation. A systematic review of the literature. The Journal of Maternal-Fetal and Neonatal Medicine. 2018;31(1):106–15. DOI: 10.1080/14767058.2016.1274302
8. Diaz V, Abalos E, Carroli G. Methods for blood loss estimation after vaginal birth. Cochrane Database of Systematic Reviews. 2018;2018(9):1–33. DOI: 10.1002/14651858.CD010980.pub2
9. Norsk gynekologisk forening, Staff A, Holme, AM, Turowski G, Gammelsrud KW, Barlinn R, Ernsting, et al. [internett]. Veileder i fødselshjelp (2020). Placenta. Oslo: Den norske legeforening; 17.02.2020 [oppdatert 17.02.2020; henta 20.06.2020]. Tilgjengelig frå: https://www.legeforeningen.no/foreningsledd/fagmed/norsk-gynekologisk-forening/veiledere/veileder-i-fodselshjelp/placenta/
10. Veierød MB, Laake P. Regresjonsmodeller og analyse av sammenheng mellom eksponering og sykdom. I: Laake P, Hjartåker A, Thelle DS, Veierød MB, red. Epidemiologiske og kliniske forskningsmetoder. Oslo: Gyldendal Norsk Forlag; 2007. s. 66–127.
11. Polit DF, Beck CT. Resource manual for nursing research: generating and assessing evidence for nursing practice. 10. utg. Philadelphia: Wolters Kluwer; 2017.
12. Ringdal K. Enhet og mangfold: samfunnsvitenskapelig forskning og kvantitativ metode. 4. utg. Bergen: Fagbokforlaget; 2018.
13. Holm S, Hofmann B. Forsknings- og vitenskapsetikk. I: Laake P, Olsen BR, Benestad HB, red. Forskning i medisin og biofag. 2. utg. Oslo: Gyldendal Akademisk; 2008. s. 66–86.
14. Mavrides E, Allard S, Chandraharan E, Collins P, Green L, Hunt B, et al. Prevention and management of postpartum haemorrhage. BJOG. 2017;124(5):106–49. DOI: 10.1111/1471-0528.14178
15. Brunstad A. Etterbyrdsfasen. I: Brunstad A, Tegnander E, red. Jordmorboka. 1. utg. Oslo: Akribe; 2010. s. 430–2.
16. Nyfløt LT, Aase TA, Jacobsen AF, Pettersen S, Sanda, B, Baghestan E. Postpartumblødning (PPB) [internett]. Oslo: Den norske legeforening; 18.02.2020 [henta 10.08.2020]. Tilgjengeleg frå: https://www.legeforeningen.no/foreningsledd/fagmed/norsk-gynekologisk-forening/veiledere/veileder-i-fodselshjelp/postpartum-blodning/
17. Helsedirektoratet. Et trygt fødetilbud. Kvalitetskrav for fødselsomsorgen. Oslo: Helsedirektoratet; 2010. Veileder IS-1877.























0 Kommentarer