Finnes det en etisk risikosone for sykepleiere?

Vi skal stoppe opp når vi kjenner at vi går på akkord med profesjonsetikken, og vi må ha mot til å sette etikk på dagsordenen.
Arne er en erfaren sykepleier som jobber på lungeavdelingen på et sykehus. På en kveldsvakt ser han at pasienten han er primærkontakt for, er svak og har kort tid igjen å leve. Han ber lederen sin om å leie inn en ekstravakt for natten. Lederen mener det er forsvarlig å la pasienten ligge alene hvis bare nattevakten kikker innom med jevne mellomrom. Vakten til Arne går mot slutten, og pasienten er urolig og virker engstelig. Arne kjenner på en sterk tvil. Skal han gå hjem og overlate ansvaret til nattevakten, eller trosse lederens beslutning og selv ringe etter ekstrahjelp? En annen mulighet er at han selv fortsetter som ekstravakt for pasienten utover natten.
Når noe går galt i helsevesenet, leter vi etter årsaker. Av og til bryter handlingene med sykepleiens etiske grunnlag: respekten for det enkelte menneskes liv og iboende verdighet.
Media har i det siste satt søkelyset på hvordan helsetjenesten ivaretar den gamle pasienten i livets siste fase. «En uverdig siste reise» er overskriften i VG på den triste historien om Karen Anna på 90 år, som i livets siste timer opplevde å bli sendt mellom tre ulike institusjoner i løpet av 26 timer. Slike oppslag, og saker som Rådet for sykepleieetikk mottar, har fått oss til å reflektere over om det også finnes en etisk risikosone for sykepleiere.
Risikabel hverdag
Den daglige sykepleieutøvelsen utøves i mange tilfeller under trange kår. Krav til effektivisering, stadige omstillinger og en sterk systemlojalitet er ofte rådende. Høy risiko for avvik og uønskede hendelser er en del av hverdagen for sykepleiere. Daglig møter vi på vanskelige valg og etiske dilemmaer i jobben vår.
Rådet mottar rundt hundre saker i året som bare viser en liten andel av hva sykepleiere faktisk står i. Eksempler på slike etiske dilemmaer er: Hvordan håndtere situasjoner der pårørende har sterke meninger på tvers av pasientens eget ønske? Hvor går grensen mellom tvang og helsehjelp overfor mennesker med manglende evne til egenomsorg? Hvor går grensen for livsforlengende behandling? Hvordan prioritere når avstanden mellom pasientenes behov og tilgjengelige ressurser er stor?
Sykepleiere jobber i et felt der grunnleggende etiske verdier hele tiden står på spill, og der finnes en risiko for at maktmisbruk og krenkelser kan skje. Kanskje er det på tide at den etiske kvaliteten også settes i fokus når risikovurderinger skal gjennomføres?
Når befinner vi oss i en etisk risikosone?
Å være i en risikosone forbindes som regel med å befinne seg i et felt hvor det kan forventes at uforutsette hendelser kan inntreffe. Hendelsene defineres som uønskede, fordi de har konsekvenser for noe som er av verdi for oss. Konsekvensene det snakkes om, er som oftest knyttet til tap av liv, helse, miljø og økonomiske verdier. Den etiske risikosonen definerer vi som det øyeblikket der vi kjenner at etiske verdier står på spill, og vi oppdager at vi står overfor et vanskelig valg eller et etisk dilemma.
Utfallet av vårt valg kan få uønskede konsekvenser for pasienten. La oss gå tilbake til historien innledningsvis om sykepleier Arne. Hva kan være en etisk risiko i denne situasjonen? Arne går hjem fra vakt med en sterk tvil om det riktige er blitt gjort. Den gamle mannen kan komme til å dø alene, uten at noen er til stede for å gi smertestillende når han trenger det, og uten en hånd å holde i når han føler seg utrygg. Hvor ligger ansvaret for at denne pasienten skal få en verdig død?
Når vi leser om dårlig pasientbehandling i mediene, slik som historien om Karen Anna, om pasienter med demens som blir sendt hjem fra sykehuset i pyjamas og tøfler, og beboere i sykehjem som blir bedt om å tisse i bleien fordi ingen har tid til å følge dem på toalettet, så undrer vi oss over hvordan dette kan skje. Vi tror at sykepleiere som har vært involvert i disse situasjonene, har kjent på en tvil eller hatt en dårlig magefølelse for beslutningene og valgene som har blitt tatt.
Noen ganger kan det bare være en følelse som gir oss det første signalet om at om at vi er i ferd med å gå inn i en etisk risikosone: Følelsene kan fungere som våre moralske ressurser. Når vi lever oss inn i pasientens eller pårørendes situasjon, kan vi skjønne hva som står på spill for den andre. Gjennom følelsesmessige og kognitive avveininger kan vi bedre se hvordan vi kan være til hjelp.
Omsorgsfull hjelp mangler
Som sykepleiere har vi plikt til å yte faglig forsvarlig og omsorgsfull hjelp. Faglig forsvarlig sykepleie innebærer at vi gjør faglige, juridiske og etiske vurderinger. Hver av disse faktorene er nødvendige, og de henger nøye sammen. Men dersom én av faktorene ikke er til stede, kan en ikke vurdere situasjonen eller handlingen til å være forsvarlig sykepleie.
Omsorgsfull hjelp betyr at vi utøver sykepleie med omsorg og omtanke og sikrer at pasientens integritet ikke krenkes. Vår erfaring i Rådet er at etikk og omsorgsfull hjelp ikke får tilstrekkelig oppmerksomhet.
Pasientombudet rapporterer også årlig om hendelser hvor pasienter og pårørende opplever at omsorgsfull hjelp ikke er tilstrekkelig ivaretatt. I sin årsmelding fra 2018 viser ombudet til at 57 prosent av alle henvendelsene dreier seg om misnøye med selve utførelsen av tjenesten og behandlingen. Her nevnes det i vesentlig grad om manglende omsorg, kommunikasjon og informasjon samt manglende brukermedvirkning. Det er historier der pasienter og brukere ikke føler seg sett eller hørt av helsepersonell. Det rapporteres også om direkte dårlig oppførsel fra helsepersonell, og ombudene etterlyser alminnelig folkeskikk.
Hvordan kan vi gjøre etiske risikovurderinger?
Viktige spørsmål i risikoarbeid er: Hva kan vi gjøre for å hindre at hendelser inntreffer? Hvordan kan vi jobbe for å redusere risikoen og jobbe lærende?
Det nasjonale pasientsikkerhetsprogrammet har søkelys på ulike innsatsområder for forbedringsarbeid. Det vises til at forbedringsarbeid som faktisk fører til en endret praksis, kan være krevende, og det er avgjørende at det jobbes systematisk med tiltak over tid. Den etiske risikovurderingen bør derfor ha en naturlig plass i dette systematiske arbeidet. Den enkelte sykepleier har et selvstendig ansvar for å sikre at sykepleien som utøves er etisk forsvarlig. Vi er forpliktet til å gjøre vel, ikke skade andre, vise respekt for pasientens autonomi og foreta vurderinger opp mot rettferdighetsprinsippet. I praksis må vi da kunne identifisere hvilke grunnleggende verdier som står på spill i ulike pasientsituasjoner og ta ansvar for å sikre at omsorgsfull sykepleie ivaretas.
Etisk refleksjonsmodell som verktøy
Ulike tiltakspakker med sjekklister som verktøy implementeres i pasientsikkerhetsarbeidet for å forebygge uhell og skade. Det er også på tide at verktøy knyttet til etisk refleksjon implementeres som en varig ordning. En etisk refleksjonsmodell fungerer som en sjekkliste, der hensikten er å sikre at omsorgsfull sykepleie og den etiske komponenten i faglig forsvarlig sykepleie er godt ivaretatt.
NSF har en femtrinnsmodell som vist under. Verktøyet kan hjelpe den enkelte sykepleier til å: identifisere et etisk dilemma, oppsummere fakta i saken, se hvilke berørte parter som er involvert, peke på hvilke verdier som står på spill og sist, men ikke minst angi hvilke handlingsalternativer og mulige løsninger.
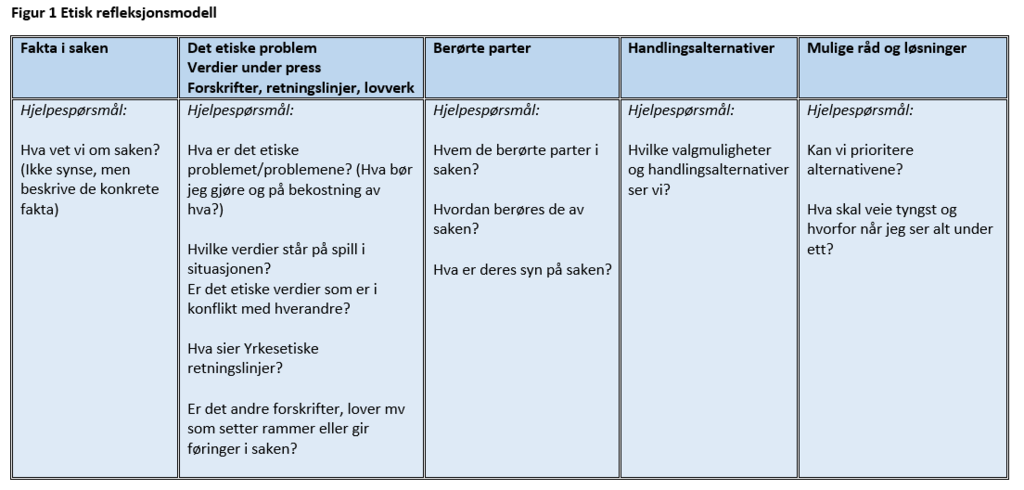
Møteplasser for tverrfaglig etisk refleksjon
La oss igjen gå tilbake til fortellingen om sykepleier Arne. Det Arne opplever som uetisk i situasjonen, kommer bare frem hvis han snakker høyt om det og stiller åpne spørsmål som: «Hvordan skal vi behandle døende på vår avdeling?»
Hvis Arne går hjem uten å diskutere (annet enn med nattevakten) om det er riktig at den døende ikke har noen hos seg, blir ikke det etiske spørsmålet satt på dagsorden. Pasienten kan dø i ensomhet uten at det blir en åpen diskusjon om hva sykepleier Arne, resten av personalet og ledelsen ved avdelingen mener er det riktige å gjøre. Dermed blir det også rom for at denne praksisen ved avdelingen kan fortsette.
Sykepleiere har, ifølge Yrkesetiske retningslinjer, et ansvar for å bidra til etisk refleksjon, og vi gjennomfører dette i mange praksissituasjoner gjennom arbeidsdagen vår. En enkelt sykepleier og ildsjel kan være pådriver, men skal etisk risikovurdering virkelig tas på alvor, må det settes i system. Det er først og fremst ledere som har ansvaret for å etablere systemer og legge til rette for at slike møteplasser blir varige tiltak. Å foreta en klok vurdering av hva som er det beste, mest riktige og rettferdige når alt kommer til alt, krever at vi kommer sammen.
Etiske dilemmaer kan også befinne seg i skjæringsfeltet mellom yrkesgrupper, og vi kan ofte oppleve at det er vanskelig å finne klare svar på verdikonflikter. Et viktig tiltak er derfor at møteplassene som etableres, er tverrfaglige.
God etisk praksis handler også om holdninger, verdier og ferdigheter hos den enkelte medarbeider. Pasientombudet viser til at slike ferdigheter i mange tilfeller er mangelfulle. Etablerte møteplasser for refleksjon kan bidra til å styrke etisk kompetanse, samt utvikle en tilbakemeldingskultur hvor det også er rom for å si fra når en kollega ikke opptrer som en bør.
Å melde avvik for etisk svikt
Vår erfaring er at avvik som regel meldes når det gjelder faglige feil eller feil ved medisinsk teknisk utstyr som kan gå ut over pasientenes liv og helse. Kan avvik også meldes når vi mener at behandlingen ikke er etisk forsvarlig? Kan det bidra til å fokusere på pasientens rett til omsorgsfull pleie og til en verdig død? Det er ikke et enkelt og klart svar på dette. Det er, som vi har vist til tidligere, ofte sammensatte årsaker, og det er avgjørende at både juridiske, faglige og etiske forhold kommer frem i lyset når vi foretar en vurdering. Det betyr at vi må se på om omsorgsfull hjelp og grunnleggende etiske verdier som respekt, selvbestemmelse og verdighet er ivaretatt.
Dersom vi ikke melder videre når noe av dette svikter, får vi heller ikke kartlagt alle årsaker og iverksatt nødvendig forbedringsarbeid. På den annen side vet vi at mange sykepleiere kjenner avmakt når det gjelder å rapportere avvik. Sykepleiere forteller Rådet om enkeltsaker hvor gjentatte avvik er meldt over tid uten at disse er tatt på alvor av ledelsen, og det er alvorlig.
I noen saker som Rådet mottar, beskriver sykepleiere at de også kjenner på moralsk stress slik en kan tenke seg at Arne gjør. Dette er en subjektiv opplevelse av utilstrekkelighet og avmakt. Moralsk stress kan oppstå når vi mener å vite hva som er det etisk riktige handlingsalternativet, men noe hindrer oss i å utføre det. Når viktige verdier ikke får plass, reagerer min moralske samvittighet. Dette kan skyldes årsaker som tidspress, sengemangel, personalmangel, kompetansemangel, ukultur og dehumanisering.
Etisk handlekraft i sykepleie
Vi har pekt på at det eksisterer en etisk risikosone for sykepleiere. Hva betyr dette for deg som sykepleier? Vi har vist til at sykepleiere har et selvstendig ansvar for å sikre faglig forsvarlig og omsorgsfull hjelp som preges av omsorg, omtanke og respekt. Det betyr at vi må være spesielt oppmerksomme på den etiske risikosonen vi er i ved å ha blikk for de sårbare.
Helt konkret må vi som sykepleiere sikre at etiske verdier også er med når risikovurderinger skal gjennomføres. Og hvordan kan dette gjøres? Vi kan benytte en etisk refleksjonsmodell som et konkret verktøy i enkeltsituasjoner. For å få til forbedringer i praksis er det avgjørende at etiske risikovurderinger settes i system. Tverrfaglige møteplasser for etisk refleksjon må etableres som et varig tiltak.
Etisk handlekraft i sykepleie er Rådet for sykepleieetikk sin visjon. Vi må stille spørsmål som: Hvordan sikrer vi respekt og omsorgsfull hjelp på vår arbeidsplass? Dersom vi var sykepleier Arne, ville vi vært i tvil om hva vi skulle gjøre? Hva ville vi ha gjort hos oss dersom Karen Anna hadde vært vår pasient? Etisk handlekraft innebærer at vi skal stoppe opp når vi kjenner at vi går på akkord med profesjonsetikken, og vi må ha mot til å sette etikk på dagsordenen.
Referanser
1. Rådet for sykepleieetikk. Yrkesetikk for sykepleiere. Oslo; 2015. Tilgjengelig fra: http://yrkesetikk.nsf.no/ (nedlastet 11.10.2019).
2. Norsk Sykepleierforbund. Yrkesetiske retningslinjer for sykepleiere. Oslo; 2016. Tilgjengelig fra: https://www.nsf.no/vis-artikkel/2193841/17102/Yrkesetiske-retningslinjer (nedlastet 11.10.2019).
3. Sæther AS, Mosveen E, Majid S, Haram O. Den siste reisen. Oslo: VG; 2019. Tilgjengelig fra: https://www.vg.no/spesial/2019/den-siste-reisen/ (nedlastet 11.10.2019).
4. Aakre M. Jakten på dømmekraft: praksisnært etikkarbeid i helsetjenesten. Oslo: Gyldendal Akademisk; 2016.
5. Norsk Sykepleierforbund. Forsvarlighet – Om faglig kompetent og omsorgsfull sykepleie. Oslo; 2018. Tilgjengelig fra: https://www.nsf.no/vis-artikkel/3506829/569797/Forsvarlighet---Om-faglig-kompetent-og-omsorgsfull-sykepleie (nedlastet 11.10.2019).
6. Eide T, Aadland E. Etikkhåndboka: for kommunenes helse- og omsorgstjenester. Oslo: Kommuneforlaget; 2008.
7. Store norske leksikon. Risiko. 26.09.2019. Tilgjengelig fra: https://snl.no/risiko (nedlastet 11.10.2019).
8. Brinchmann BS. Etikk i sykepleien. 4. utg. Oslo: Gyldendal Akademisk; 2016.
9. Pasient- og brukerombudet. Årsmelding 2018. Oslo; 2018. Tilgjengelig fra: https://helsenorge.no/SiteCollectionDocuments/pasient-%20og%20brukerombudet/Nasjonal%20%C3%A5rsmelding%20Pasient-%20og%20brukerombudet%202018.pdf (nedlastet 11.10.2019).
10. Helsedirektoratet. I trygge hender 24-7 og pasientsikkerhetsprogrammet. Oslo; 2019. Tilgjengelig fra: https://www.pasientsikkerhetsprogrammet.no/aktuelt/ (nedlastet 17.09.2019).






































0 Kommentarer