Ny prosedyre for å møte pasientens åndelige og eksistensielle behov

Det er sykepleierne, ikke pårørende eller prester, som er tettest på isolerte covid-19-pasienter. Nå har det kommet en prosedyre som hjelper dem å ivareta pasientenes åndelige og eksistensielle behov.
Sykepleieres yrkesetiske retningslinjer sier at sykepleieren skal understøtte håp, mestring og livsmot hos pasienten. Videre skal sykepleieren ivareta den enkelte pasients behov for helhetlig omsorg.
I dette ligger det også at sykepleiere må møte pasientens åndelige og eksistensielle behov.
– Men vi vet at disse behovene ofte ikke blir kartlagt eller møtt, til tross for at de betyr mye for pasienten, sier Ingrid Vassli Flateby ved seksjon for samhandling og likeverdige tjenester ved Oslo universitetssykehus (OUS).
Derfor laget hun og kolleger en prosedyre som ligger på Helsebiblioteket.
– Særlig aktuell i koronatiden
Poenget er å hjelpe helsepersonell til nettopp å kartlegge og møte disse behovene, som det ofte kan oppleves vanskelig å snakke om. Enten fordi man ikke har tid, eller fordi man kvier seg. Kanskje man ikke vet hvilke ord man kan bruke.
– Det finnes mange barrierer for at helsepersonell ikke møter pasientene på dette området. Meningen er at prosedyren, eller retningslinjen som vi kaller den, kan hjelpe til med kunnskap og gi sykepleierne et språk til å kunne snakke om dette. Håpet mitt er at mange flere sykepleiere får øynene opp for at slike samtaler og kartlegginger er viktige for pasientenes helse, sier Flateby.
Hun mener prosedyren er særlig aktuell nå under koronakrisen, siden sykepleierne er tettest på isolerte pasienter. Pårørende, prester og ressurspersoner fra andre tros- eller livssynssamfunn har mer begrenset tilgang.
– Covid-19-pasientene er kritisk syke, og mange vil ha tanker om livet, døden, håp og fortvilelse. Å ivareta pasientens åndelige og eksistensielle behov og åpne for samtale rundt disse temaene kan være av stor betydning for pasientene som er i denne situasjonen, mener Flateby.
Tilgjengelig for alle
Prosedyren er en såkalt «nivå 1-prosedyre».
– Det betyr at prosedyren gjelder for hele sykehuset og er godkjent av sykehusledelsen, forklarer Flateby.
Og siden den er kunnskapsbasert, ligger den på Helsebiblioteket, tilgjengelig for alle, både i spesialist- og kommunalhelsetjenesten.
– Alt som står der, er relevant også i kommunehelsetjenesten, men den store forskjellen er at tjenestene der ofte skal gå over lang tid. Så da ville jeg kanskje lagt til noe om retten til å få utøve sin tro og sitt livssyn, sier Flateby.
Hun og sosialantropolog Maja Garnaas Kielland har gjort prosedyrearbeidet i samarbeid med prest Øystein Buer ved prestetjenesten og en arbeidsgruppe hvor helsepersonell fra ulike avdelinger ved OUS var med. De startet i 2018 og prosedyren ble publisert i slutten av 2019.
– Det at vi valgte å gjøre den kunnskapsbasert, gjorde at det tok ekstra tid. Vi søkte gjennom alt av relevant nordisk og engelsk litteratur på området først, sier Flateby.
– Handler ikke bare om religion
– Åndelige og eksistensielle behov handler ikke bare om religion, sier Flateby.
I prosedyren skriver de om at tidligere har åndelighet blitt forstått som religiøsitet, men at man i dag har en bredere forståelse hvor religion og troen på, eller søken etter, en høyere makt bare er en av tre dimensjoner ved begrepet.
– Dette virker komplisert å komme inn på. Hvordan skal sykepleierne få tid til dette når de allerede klager over dårlig tid til å gi helsehjelp?
– Dette er i aller høyeste grad nødvendig helsehjelp. Det er viktig for håp og mestring, og for det andre gir det sykepleierne en mer meningsfull og spennende jobb, sier Flateby, som selv er sykepleier.
– Det er leit hvis helsepersonell ikke avdekker det dersom uro og angst er av eksistensiell eller åndelig art. Da kunne de ha hjulpet pasientene med årsaken til uroen, legger hun til.
HOPE-verktøyet
– Hva er det aller viktigste spørsmålet å stille pasienten i denne sammenhengen?
– Hva er viktig for deg mens du er her hos oss, svarer Flateby kjapt.
Men hun understreker samtidig at hvis man bare stiller dette ene spørsmålet, vil man kunne få mange generelle svar.
– Derfor vil jeg anbefale å bruke kartleggingsverktøyet HOPE, som vil kunne gi mer utdypende svar. Som sykepleiere er det viktig at vi ser hele mennesket. Her har vi fått verktøyet som hjelper oss med det, sier hun.
De tre bokstavene i HOPE minner helsepersonellet om hva de skal spørre om:
H for håp: Hvor finner du styrke/trøst/mening/kilder til håp?
O for organisert religion/livssyn: Tilhører du et bestemt tros- eller livssynssamfunn?
P for personlig åndelighet og praksis: Hva er viktig for deg når det kommer til tros- eller livssynsutøvelse?
E for effekt på medisinsk behandling og veien videre.
Hvordan man bruker HOPE og ulike underspørsmål til hver bokstav, står nærmere forklart i prosedyren.
– Alltid relevant
– I hvilke situasjoner er prosedyren tenkt for, foruten ved palliativ behandling og terminale pasienter?
– Den vil alltid være relevant, egentlig. Kanskje ikke hvis du skal operere en inngrodd tånegl, men alle situasjoner der pasienter er innlagt av langvarig eller alvorlig art, sier Flateby.
– Er det noe spesielt man må huske på for å sikre at folk fra ulike kulturer blir ivaretatt på dette området?
– Det er å tørre å være nysgjerrig og åpen og å våge å spørre. Det viktigste er ikke å kunne noe om den enkeltes kultur, men å lytte.
Flateby legger til et siste lite råd:
– Får du vite noe som er viktig å dokumentere slik at tilrettelegging kan gjøres, eller at andre kan ta opp igjen tråden på en senere vakt, må du huske å spørre pasienten om tillatelse til å dokumentere. Det gjelder selvfølgelig for alle pasienter, uansett hvor de kommer fra.
Relatert
Forsømmer vi pasientenes åndelige behov?
Som sykepleiere skal vi ivareta og følge opp pasientenes fysiske, psykiske, s
DebattÅndelig omsorg er en del av sykepleien
Mye tyder på at åndelig omsorg har trange vilkår i møte med pa
FagutviklingBarn på sykehus under covid-19 hadde det bedre enn fryktet
Barnesykepleierne synes Helsetilsynets rapport gir et godt bilde av virkeligh
NyheterKoronatest: – Gi opplæring før smitteutbruddet er et faktum
– Å utføre en koronatest er ikke veldig komplisert, men krever opplæring, pre
NyheterHele hjemmetjenesten i Trysil i koronakarantene
Alle de 150 ansatte i hjemmetjenesten i Trysil kommune er i full karantene og
NyheterKommuner misbrukte nødturnus – nå vil Ap ha nasjonale regler
For å håndtere koronapandemien gikk sykepleiere med på å gå ekstraordinært la
NyheterStavanger universitetssykehus tilbake i normal drift
Ingen av de testede ved intensivavdelingen ved Stavanger universitetssykehuse
NyheterHun styrer sykehjemmet som har mistet flest i korona
Over halvparten av pasientene ble smittet, 18 døde.
NyheterAnsatt smittet på intensivavdelingen på Stavanger universitetssjukehus
SUS inviterte til presseorientering kokken 10.30.
NyheterHelsedirektøren: – Det er mer skjult smitte i Oslo
– Oppfølgingen av lokale smitteutbrudd har vært en suksess, sier helsedirektø
NyheterHelsesykepleiere frykter vaksineringskaos
Bent Høie håper å kunne vaksinere to tredjedeler av den voksne befolkningen m
NyheterTilbake til normalen om ett år er myndighetenes mest optimistiske anslag
Måten vi lever livene våre på, kan i stor grad være tilbake til normalen om e
NyheterVil ha møte med statsministeren om koronapressede kommuner
KS og arbeidstakerorganisasjonene ber statsministeren innkalle til møte&
NyheterTrekk i lønn etter Sverige-tur: – Jeg mener det er lovlig
Rådmann Frank Hauge holder fast i at ansatte som venter på testsvar ette
NyheterDine plikter og rettigheter om du reiser til utlandet
Arbeidsgiver kan per i dag ikke nekte deg å reise utenlands, men det kan få k
NyheterFamilieforpliktelser stresser sykepleiere under koronapandemien
Sykepleiere er mest stresset over risikoen for å smitte familiene sine.
Nyheter6 av 10 sier de har brutt karantenereglene
I en ny undersøkelse fra Universitetet i Bergen og FHI kommer det fram at ove
NyheterSverige-tur kan føre til trekk i lønn for helseansatte
Koronatest og trekk i lønn mens de venter på svaret.
NyheterKoronasmitten øker raskere i Norge enn i Sverige
For første gang siden april er koronasmitten i Norge høyere enn i Sverige der
Nyheter– En vanskelig situasjon har blitt enda vanskeligere
Siden mars har Norge vært stengt som et samfunn.
DebattSarhad Solaimani hedres etter å ha ledet sykehjem gjennom koronakrisen
Sykepleier og konstituert tjenesteleder på Vallerhjemmet i Bærum Sarhad Solai
NyheterSlitne sykepleiere sier nei til ny koronaavtale
Sykepleiere sier til NSF at det er krevende når arbeidsgiver er gitt så
NyheterKommuner får tvangsisolere koronasmittede
Helsedirektoratet har gitt nær 80 kommuner godkjenning for tvangsisolering av
NyheterNSF vil ikke videreføre koronaavtale
Verken Norsk Sykepleierforbund eller noen av de andre involverte forbund
NyheterFra koronakrise til hverdag: – Hvor går vi nå?
Jeg hører ofte på Eminems «Lose yourself» når jeg jogger.
Debatt– De var så mange, så dårlige og de kunne dø så fort
Covid-19 har gitt oss alle arr, sier Dana Yamini.
NyheterKoronavaksine: Mye usikkerhet
– Vaksineutvikling har høy risiko, og det er mye som kan gå galt i utviklings
NyheterTusener i karantene i Vestvågøy: sykepleier advarte
– Når en sykepleier er 18 timer i strekk på koronatelefonen, er det et tegn p
NyheterHøie: Koronavaksinen blir ikke obligatorisk
Det vil være helt frivillig å ta koronavaksinen når den blir klar, slår helse
NyheterNytt koronadødsfall på Ahus
Mandag døde en ny pasient som følge av covid-19 på Akershus universitetssykeh
NyheterHøie: Den første vaksinen ventes i begynnelsen av 2021
Helseminister Bent Høie (H) tror at de første vaksinedosene forhåpentligvis k
NyheterPsykiatrisk legevakt: 40 prosent nedgang i antall henvendelser under koronaens første fase
Sammenliknet journaler fra 2020 med journaler fra 2019.
NyheterIngen felles plan for koronasyke med senskader
Sykehusene mangler en felles nasjonal plan for dem som får senskader etter ko
Nyheter– Hvis Norge har en plan om å satse på sykepleierne, er tiden inne nå
Satser man på sykepleierne i år, belønner man ikke bare sykepleierne for dere
DebattNSF-leder: – Positivt å bruke munnbind forebyggende i kollektivtrafikken
Munnbind eller tøymunnbind anbefales i Oslo og Indre Østfold når det er trang
NyheterRektor på Karolinska anbefaler munnbind
Mener den beskyttende effekten ikke lenger er noe å diskutere.
NyheterFHI: Norge kan bli rødt om to uker
I en ny rapport anslår Folkehelseinstituttet en kraftig oppgang i smitten i N
NyheterHøie ber Oslo sørge for god nok testkapasitet selv
Oslos helsebyråd vil bruke sykehusene til koronatesting dersom presset på de
NyheterKorona: Begrenset testkapasitet i store byer
Oslo kan bare koronateste halvparten så mange som myndighetene ønsker.
NyheterKoronaundersøkelse: Frykten for smitte har økt
40 prosent av de spurte i undersøkelsen Norsk koronamonitor oppgir nå
NyheterBekymret helsetopp: Norge står overfor skjebneuker i pandemien
Assisterende helsedirektør Geir Stene-Larsen sier til Dagbladet at de neste t
NyheterSkjult koronasmitte bekymrer Folkehelseinstituttet
Et økende antall sporadiske tilfeller av koronasmitte vekker uro hos Folkehel
NyheterHøie: Ikke aktuelt med påbud om munnbind
Helseminister Bent Høie sier det kan komme en anbefaling om bruk av munnbind,
NyheterSykehusansatte oppfordres til ikke å reise utenlands
Oslo universitetssykehus ber nå alle sine ansatte om ikke å reise utenfo
NyheterLiten økning i koronasmittede pasienter på sykehusene
Torsdag er 14 personer med påvist koronavirus innlagt ved sykehus i Norge.
NyheterApotekene melder om økt salg av munnbind
Apotekene har opplevd stor etterspørsel etter munnbind, etter at helsemyndigh
NyheterNakstad: Nye råd for kollektivreiser og munnbind om kort tid
Assisterende helsedirektør Espen Rostrup Nakstad sier at det om kort tid vil
NyheterHøie ber Folkehelseinstituttet ha lavere terskel for koronavarsling
Folkehelseinstituttet (FHI) visste om koronautbruddet på Hurtigruten i to dag
NyheterLiten nedgang i koronasmittede innlagt på sykehus
Tolv koronasmittede pasienter er innlagt på norske sykehus tirsdag.
NyheterFagforbundet: Sykepleiere fortjener ikke mer enn andre
Fagforbundet mener sykepleiere ikke fortjener mer enn andre grupper etter kor
NyheterOppfordrer rike land til å utdanne sine egne sykepleiere
Lederen av det internasjonale sykepleierforbundet ICN mener koronapandemien h
NyheterTrondheim og Bergen øker koronabemanningen
Trondheim kommune melder om enorm pågang på koronatelefonen.
NyheterSykehusansatt ved St. Olavs skulle vært i karantene – sykehuset beklager
Den sykehusansatte som har testet positivt for covid-19 ved St.
NyheterIngen koronapust i bakken for sykehusansatte
Sommerferie og kraftig nedgang i tallet på koronapasienter har ikke ført til
NyheterOver 400 flere studieplasser på sykepleierutdanningen
Rundt 7600 søkere har fått tilbud om plass på sykepleierutdanningen.
Nyheter– Norge må gå i bresjen for en rettferdig global fordeling av en fremtidig vaksine
Dersom Norge og andre rike land prioriterer å kjøpe inn vaksiner for å dekke
DebattHelsedirektoratet ber helsepersonell være forsiktige etter utenlandsferie
Egne reiseråd oppfordrer helsepersonell og deres arbeidsgivere til å være eks
Nyheter– Intensivsykepleiestudentene må få praksis i intensivsykepleie
Er helseforetakene og enkelte sykehus i ferd med å gjøre seg selv en bjø
DebattDette har legene lært om koronapasientene
Idet første smittebølge ebber ut, kan legene på Ahus fortelle om viktige frem
NyheterFrykter smittereglement kan gi forsinkelse for sykepleierstudenter
Sykepleierstudentene ved NTNU har fått beskjed om at de ikke har an
NyheterStorbritannia har overvurdert koronadødstallene
Ifølge en ny studie regnes alle dødsfall i Storbritannia som koronarelaterte
NyheterFN slår alarm om at pandemien fører til færre barnevaksinasjoner
FN ringer med alarmklokken og sier at koronapandemien har ført til at færre b
NyheterLønnsoppgjøret: – Kan Frankrike, så kan også oljefondsnasjonen Norge
Verken applaus eller heiarop alene rekker til noe som helst.
DebattMunnbind blir obligatorisk i butikker i England
Den britiske regjeringen gjør som flere andre land og innfører påbud om å bru
NyheterEn koronabølge til vinteren kan bli verre enn første runde, ifølge britisk beregning
En ny covid-19-bølge i vinter kan kreve 120 000 flere dødsofre i Storbri
NyheterØker lønna for franske helsearbeidere
Den franske regjeringen og fagforeninger skrev under på en avtale verdt åtte
Nyheter– Covid-19 stanset ikke praksisforberedende undervisning for studentene
Blir du psykisk syk, kan det være bra å bli møtt av helsearbeidere som har tr
DebattLiten økning i antallet innlagte koronapasienter – ingen på respirator
Seks pasienter med koronasmitte er innlagt ved norske sykehus mandag.
Nyheter– Sykepleiere bør få lønn som er i nærheten av det ansvaret vi har
Vi sykepleiere har ikke måttet brette opp ermene bare på bakgrunn av en pande
DebattArbeidstilsynet advarer mot import av ikke-godkjent verneutstyr
Siden slutten av mars har Arbeidstilsynet opprettet over 30 markedstilsynssak
NyheterSju av ti har fått økt respekt for helsevesenet i koronakrisen
Sju av ti nordmenn sier at de har fått en økt respekt for det norske helseves
Nyheter– Ja til flere smittevernsnerder!
Hvordan sikrer vi at sykepleiere i pasientnært arbeid er opptatt av og e
DebattOxfam advarer: 12 000 mennesker kan dø av sult hver dag som følge av koronaviruset
Den engelske hjelpeorganisasjonen Oxfam advarer nå om at 12 000 menneske
Nyheter– Koronapandemien har synliggjort sykepleien som profesjon
Krisen har vist hvor viktige sykepleiere er for å sikre forsvarlige tjenester
DebattForskere skal kartlegge sykepleieres erfaringer under koronapandemien
Sykepleierforbundet har gitt Sintef-forskere i oppdrag å kartlegge sykepleier
NyheterHvordan står det til med smittevernet i hjemmetjenesten?
Én av tre kommuner lærer kun opp noen få ansatte i hvordan de skal bruke smit
NyheterNy stopp for Smittestopp-appen
Folkehelseinstituttet har fått midlertidig forbud mot å behandle personopplys
NyheterUSA: Sykehus i flere delstater nær full kapasitet
Sykehus i USAs sør og vest er i ferd med å fylles av koronapasienter, og fler
NyheterFlertallet mener Norge var dårlig forberedt på en pandemi
Mer enn annenhver nordmann mener Norge var dårlig beredt til å håndtere en pa
NyheterNedgang i antall organdonasjoner
Nye tall viser en nedgang i antall transplantasjoner under koronapandemien.
Nyheter– Faglig skjønn og omsorg utfordres i koronaens tid
Koronapandemien har synliggjort hvor viktig det er at sykepleiere har anledni
DebattNå kan helsepersonell se covid-19-prøvesvar i kjernejournal
Fra og med torsdag kan helsepersonell og pasienter få raskere svar på covid-1
NyheterStøre vil flytte makt fra Helsedirektoratet til regjeringen
Da Norge stengte 12. mars, var det Helsedirektoratet som fattet vedtaket.
NyheterSvenske helsearbeidere skal koronatestes to ganger
Nå innføres et krav om at alle svenske leger og sykepleiere skal bli tes
NyheterFå tror man blir immune mot koronaviruset
Bare en av fire tror man blir immun mot koronaviruset dersom man har blitt sm
NyheterSykepleier testet positivt for korona etter kontakt med smittet vikarlege
Kan ikke se bort fra at flere er smittet.
NyheterFlere sykehjem i Oslo gjeninnfører munnbind
– Det er gledelig å se at ledelsen ved enkelte sykehjem i Oslo tar ansvar og
NyheterUro i Stavanger: Leger læres opp i intensivsykepleie
– Sykepleie og intensivsykepleie er et eget fag.
NyheterSetter inn Mr. Bean i kampen mot korona
Verdens helseorganisasjon ber innstendig om å følge koronaråd.
NyheterCovid-19: Britiske og amerikanske sykepleiere minnes sine døde kollegaer
Britiske og amerikanske medier har opprettet minnesider for omkomne sykepleie
NyheterSykepleie i koronaens tid
Tomme senger og pasienter som ikke får hjelpen de trengte, er også historien
Leder SykepleienSykepleiere får 1000 euro i koronabonus i Nederland
Helsearbeidere i Nederland får 1000 euro i bonus etter innsatsen under korona
NyheterAlvorlig covid-19-syk pasient bedre etter behandling med plasma
En mann i 70-årene som ble alvorlig syk med covid-19, opplevde bedring etter
NyheterICN-sjefen: – Vi er nærmere starten enn slutten på pandemien
Verdens sykepleiere er ikke godt nok beskyttet for covid-19-smitte.
Nyheter– Sykepleie er trolig en av verdens farligste jobber
Presidenten i det internasjonale sykepleierforbundet (ICN) bønnfall
NyheterNy studie: Sykehjemmene taklet koronakrisen bedre enn fryktet
Forskere ville vite hvordan det sto til med smittevernutstyr, opplæring,
NyheterNSF-lederen: Arbeidsgivere må løse sommerturnusen på ordinært vis
Sykehus og sykehjem uten covid-19-smittede, kan ikke uten videre bruke «koron
NyheterKorona: Oppfordrer til å legge lokket ned før spyling
Det er den klare beskjeden fra forskere på kroppsvæsker.
NyheterErna Solberg: Fortsatt fare for oppblussing av korona
Statsminister Erna Solberg (H) ber om beredskap gjennom sommeren, dersom det
NyheterEtter korona: Folk er mindre opptatt av helse og mer av økonomi
Befolkningens holdninger til helsepolitiske spørsmål har endret seg under kor
NyheterOppsving i koronasmitte: Høyeste antall nye smittetilfeller på fem uker
Onsdag ble det registrert 32 nye koronasmittede i Norge. Ikke siden 8.
NyheterDeksametason mot korona: Finnes i Norge og kan brukes om leger finner det faglig forsvarlig
– Kunnskapen vi har så langt er basert på en pressemelding, sier Steinar Mads
NyheterFortvilet: – Kommunen vil nedbemanne midt i en helsekrise
– Det er umusikalsk å nedbemanne i koronatid, mener hovedtillitsvalgt Kim-Rem
NyheterFHI sletter alle data fra appen Smittestopp
Folkehelseinstituttet har fått varsel om midlertidig forbud mot datainnsamlin
NyheterIntensivsykepleiere ved UNN vurderer å slutte
Intensivsykepleiere ved UNN må gå en tung og tøff koronaturnus helt til 23.
NyheterFHI: Avstanden mellom oss har blitt mindre
Rundt 10. mai skjedde det noe med den sosiale kontakten i Norge.
NyheterTredobling i antall koronasmittede i Oslo
I forrige uke ble det meldt om 81 nye koronasmittede i Oslo, over tre ganger
NyheterNy smitte hos ansatte på sykehjem i Oslo
Etter at den første smittebølgen på norske sykehjem gikk ned i april, oppdage
NyheterAnsatt ved nyfødtintensiv i Vestfold koronasmittet
Flere ansatte ved nyfødtintensiven ved Sykehuset i Vestfold er satt i karante
NyheterMange har ligget covid-døde hjemme i flere uker i Storbritannia
Britiske leger sier flere titall personer som har dødd hjemme med covid-19, h
NyheterCovid-19: – Smittevern er noe vi ikke skal fire på
Maria Berg-Øvsthun pleier alvorlig syke med uavklart covid-19-status.
NyheterNina Markendahl krysser svenskegrensa karantenefritt for å komme seg på jobb
Sykehuset Østfold har 103 sykepleiere, spesialsykepleiere og jordmødre som bo
NyheterDa de frivillige forsvant
Før var det ventelister for å få jobbe som frivillig ved Helsesenter for papi
Nyheter320 000 færre behandlinger på sykehusene under koronautbruddet
24 300 færre operasjoner og 294 000 færre polikliniske konsultasjoner ble gje
NyheterSykepleier i Sverige: – Vi går med svarte heldekkende masker fra militæret
Svenske sykepleiere jobber hardt for å redde covid-19-smittede.
NyheterEn meters avstand virker, sier Lancet-studie
En meters avstand, og helst to, gir en stor reduksjon i smitte av koronavirus
NyheterDropper lovforslag om karantene for personer uten samtykkekompetanse
Lovforslaget skulle sørge for at personer uten samtykkekompetanse kunne
Nyheter– De fysiske merkene var ikke det verste
Tungpustethet, hodepine og all usikkerheten – det opplevde intensivsykepleier
Nyheter– Bemanningspolitikk kan fremje smittespreiing
Sjølv om sjukeheimen er bygd for å leggje til rette for smittevern, kan beman
DebattAldri har sykepleiere vært mer synlige. Kan det føre til høyere lønn?
Sjelden, om noensinne, har sykepleiere fått så mye og så positiv oppmerksomhe
NyheterNår tarmene vrenger seg i det Norge stenges – erfaringer fra et sykehusopphold
Dersom de samme hanskene var brukt systematisk gjennom hele rommet, hva var d
Debatt– Sykepleierne i Oslo kommune behandler like mange covid-19-pasienter som alle landets sykehus til sammen
I Oslo kommune behandles nå 30 pasienter som covid-19-smittede.
NyheterMangel på utstyr må ikke føre til endrede smittevernprosedyrer
Når smittevernprosedyrer blir endret på grunn av mangel på utstyr,
FagutviklingTapte 22 000 i mars på grunn av «søringkarantenen»
Anestesisykepleier Ingrid Østebø mistet mye av marslønnen sin da hun ble ramm
NyheterFem sykehusansatte i Østfold koronasmittet
Fem medarbeidere på sykehuset Østfold, ved to seksjoner i psykisk helsevern p
NyheterTynset-turnusen: 87,5 arbeidstimer på en uke ble for tøft
Med ansatte i faste lag og lange vakter skulle koronasmitten bekjempes på Tyn
NyheterMangelfull sykepleierbemanning kan ha bidratt til koronakrisen ved Vallerhjemmet
12 pasienter døde av korona under eller like etter opphold på Vallerhjemmet i
NyheterFlere koronatiltak oppheves – åpner for besøk på sykehus og sykehjem
De midlertidige endringene i helselovgivningen som ble innført i forbindelse
NyheterPrøvde å teipe, men det hjalp ikke så veldig
Etter hver vakt var nesen til Lena Oftedal Olsen rød resten av dagen.
NyheterHeklet avlastning for ørene
– En fordel er at munnbindet også sitter strammere over nesen, sier Anja Nina
NyheterRystet over feil bruk av munnbind
Folk bruker munnbind feil, spiser med munnbind på haken og skitner dem til ve
NyheterRedusert helsetilbud i kjølvannet av korona
Myndighetenes krafttak mot korona har gitt mange pasientgrupper redusert hels
Nyheter– Sykepleiermangelen har aldri vært tydeligere
– Det er viktig å styrke sykepleietjenesten og legge til rette for sykepleier
DebattFHI: – Unødvendig å teste store grupper av friske
Folkehelseinstituttet presiserer nå at det har liten hensikt å koronateste st
Nyheter– Folkehelse har endelig blitt folkelig
– Jeg skammer meg nesten litt for å innrømme det, men koronakrisen har vært e
Debatt– Vi mister en viktig dimensjon med munnbindet
– Pasientene trenger god og omsorgsfull sykepleie.
DebattÉn av fire som jobber med koronapasienter, har symptomer på posttraumatisk stress
26 prosent av dem som har jobbet med koronapasienter under pandemien, svarer
NyheterSykepleiere ønsker høyere tillegg
– Ulempetilleggene er for lave, og hvorfor får vi ikke smuss- og risikotilleg
NyheterHøie har kjøpt smittevernutstyr for en halv milliard
Helseminister Bent Høie (H) har under koronapandemien brukt 493 millioner kro
Nyheter1453 sykepleiere har meldt seg inn i beredskapsregisteret
95 intensivsykepleiere og 90 helsesykepleiere er blant dem som er beredt til
Nyheter– Jeg var Hammerfest kommunes koronatestsentral
Inntil Hammerfest fikk et eget testsenter, var undertegnede den eneste som ut
DebattKorona: 15 prosent av de ansatte på Karolinska har hatt viruset
Har testet 11 000 ansatte for virus og antistoffer.
NyheterFlere vegrer seg for å sende sine nærmeste på sykehjem
Pårørende er engstelige for å sende sine nærmeste til korttidsplasser på syke
NyheterBer smittevernkyndige sykepleiere dra til andre land
Norge har sykepleiermangel. Koronaen krever sitt.
NyheterSykehusene venter lange kirurgiske ventelister etter pandemien
Covid-19-pandemien har gitt rundt 28 millioner avlyste kirurgiske inngrep glo
Nyheter– Er det egoistisk å forhandle lønn når landet kjører dugnad?
Skal vi klare å holde på, samt rekruttere, sykepleiere til kommunehelset
Debatt– I kampen mot covid-19 ble jeg omdisponert fra seksualrådgivning til legevakt
116 117? Legevaktstelefonen, altså?
DebattUtålmodig etter å komme tilbake til elevene
Carin Meinhard-Kjellstad vil tilbake til skoleelevene hun er helsesykepleier
NyheterFrykter redusert skolehelsetjeneste frem til jul
– Vi må alle trå til i en krisesituasjon, men nå er det ikke lenger snak
NyheterHelse Sør-Øst kjøper omstridte nødrespiratorer
Helse Sør-Øst har inngått kontrakt om å kjøpe 1000 eksemplarer av de omstridt
NyheterNy undersøkelse: Helsesykepleiere er fortsatt i koronatjeneste
Nærmere halvparten av omdisponerte helsesykepleiere er fremdeles ikke fu
NyheterKorona: Hvem skal egentlig få økt betaling for overtid?
Smittevernregler, kolleger i karantene, nye oppgaver: Koronaepidemien har med
Nyheter– Vi har vært nødt til å jobbe annerledes
Å jobbe med ungdom kan være utfordrende. Alliansen kan være skjør.
DebattFire av fire ble smittet etter besøk hos pasient uten korona-symptomer
Brukeren skal ikke ha fremvist noen kjente koronasymptomer.
Nyheter– Vi er best når vi samarbeider
Mitt innspill i Sykepleien 3. mai handler ikke om noens svakheter.
DebattSanner takker helsearbeidere – men vil ikke si om de fortjener økt lønn
Finansminister Jan Tore Sanner sa tirsdag at ansatte i helsesektoren for
NyheterKorona la en demper på NSFs markering av sykepleierdagen
Koronatiltakene gjorde at NSFs storstilte markering av sykepleierdagen ble ne
Nyheter– Sykepleie kan ikke bare være en jobb for superhelter
Myndighetene kan ikke lenger hvile seg på at sykepleiere er villige til
DebattSykepleieren som blir hyllet
Intensivsykepleier Anniken Maamoen er første sykepleier ut som gatekunstportr
NyheterRevidert nasjonalbudsjett: – Helsesystemene må rustes for den neste pandemien
Koronakrisen har vist at å redde liv og bidra til helse og livskvalitet er en
DebattGlad for skoleåpning, men sier nei til at helsesykepleierne skal teste
– Nå er dilemmaet at samtidig som skolene åpnes, så sier myndighetene at komm
NyheterFikk ikke gjennomslag for ny fordelingsnøkkel av smittevernsutstyr
NSF, KS og Fagforbundet fikk ikke gehør for kravet om at kommunene må få en s
Nyheter59 norske helsearbeidere har vært innlagt på sykehus med covid-19
Den internasjonale sykepleierorganisasjonen, ICN, anslår at 90 000 helsearbei
NyheterStump røyken under covid-19-utbruddet
Røyking kan være en risikofaktor for å utvikle covid-19.
CochraneFylkeslegen: Forsvarlig drift av sykehjem i Bergen der 16 døde
– Metodisthjemmet har gjort det som var å forvente av dem, gitt de vanskelige
NyheterNy tilsynssak mot koronarammet sykehjem i Bergen
Det er pårørende som nå har varslet om forholdene ved sykehjemmet.
NyheterTo tilsynssaker er opprettet mot helseinstitusjoner som tilbyr hurtigtester
Flere private helseinstitusjoner tilbyr hurtigtester for covid-19.
NyheterLeger advarer om økt fare for blodpropp ved covid-19
Leger melder om flere funn av blodpropp i lungene hos pasienter med covid-19.
NyheterHelsedirektoratet ber sykehjemmene slippe til pårørende til døende
Helsedirektoratet har vurdert besøksforbudet på helse- og omsorgsinstitusjone
NyheterKreftforeningen: Frykter etterslep med kreftscreening blir uhåndterbart
– Nå er vi oppe i et etterslep på over 50 000 screeninger totalt.
NyheterSV kritiserer regjeringen for å holde igjen koronarapport om barn
Regjeringen ventet ni dager med å offentliggjøre en rapport som viser at over
NyheterRegjeringen vil sette av 400 millioner kroner til tiltak for sårbare barn
Regjeringen foreslår å bruke 400 millioner kroner på en tiltaksbakke for sårb
Nyheter– En frontlinjekommisjon bør granske myndighetenes koronahåndtering
Det er merkelig at de som har vært syke, deres pårørende og helsevesenets fro
DebattOslomet vil utdanne flere intensivsykepleiere
Håper å kunne tilby flere studieplasser allerede til høsten.
NyheterHøysesong for fødsler midt i koronakrisen: – Noen har det ekstra tøft nå
Per i dag mangler det 1000 jordmødre i kommunehelsetjenesten.
NyheterVentet for lenge med å teste koronasyke på sykehjem
Helsedirektør Bjørn Guldvog er enig med kommunene som sier det tok for l
NyheterBekymret for håndhygienen
«Vask hendene», sier Bent Høie. «Vask hendene», gjentar Erna Solberg.
NyheterKoronaviruset: Vurderer hasteopplæring av intensivpersonell
Helsetjenesten i Norge bes forberede seg på en alvorlig epidemi, og det vurde
Nyheter– Den kommunale fattigdommen truer sykepleiefaget
– Fortvilelsen blant sykepleiere er massiv, skriver NSFs nestleder Silje Naus
DebattSlik behandles covid-19-smittede med respirasjonssvikt
Det forskes intenst på koronaviruset. Hva vet vi så langt om r
Fagutvikling– Spesialutdanning og spisskompetanse sikrer omsorgsfull hjelp
Mine intensivsykepleierkolleger og jeg er trygge i jobben vi skal gjøre, skri
DebattQuiz: Hva vet du om oksygenmetning?
Det er det vitale parameteret som kanskje best fanger opp forverring av covid
NyheterNorske sykepleiere i Italia: – Vi skal hjem
De siste dagene på sykehuset merker vi at pasientantallet reduseres.
DebattSykepleier på øykommunen Utsira: – Vi kan ikke risikere å bli stående uten personale
Med tre sykepleiere, og uten fastboende lege, er øykommunen Utsira sårba
NyheterHelsedirektøren: Ja, vi tror koronasyke blir immune
Helsedirektør Bjørn Guldvog er nå tydelig på at de tror covid-19-syke blir im
Nyheter– Når applausen har stilnet, vil NSF kreve at sykepleiernes innsats verdsettes
Arbeidsgivere har benyttet seg av turnuser beregnet på krisetilstander for å
DebattErna Solberg: Ingen sykepleierstol i korona-granskningskommisjonen
Statsminister Erna Solberg sier nei.
NyheterSvensk sykepleier døde brått etter koronasmitte – saken etterforskes
En sykepleier i 40-årene ved Karolinska universitetssykehus i Stockholm som t
NyheterFem døde, to ble friske: Slik kvittet de seg med koronasmitten på sykehjemmet
– Til slutt hadde vi et flott «koronateam».
NyheterItaliateam tilbake i Norge: – En veldig følelsesmessig opplevelse
Situasjonen har roet seg, og Italias behov for internasjonal hjelp avtar.
Nyheter– Problematisk at sykepleiere ikke er representert i regjeringens koronakommisjon
Jeg forventer at regjeringen finner plass til en sykepleier i granskningskomm
DebattFHI: – Økt bruk av munnbind kan også ha en negativ effekt
– Selv godt trent helsepersonell gjør feil når de bruker munnbind.
Nyheter– Ingen skal måtte dø alene
Av alle de utfordringene vi står overfor i dag, er jeg spesielt opptatt av hv
DebattNorske sykepleiere i Italia: – En slags hverdag …. med mange inntrykk
Alarmen på mobilen ringer. Klokken er 05.15.
DebattHjemmesykepleie: – Vi bruker munnbind i bygg der folk henger med hverandre
Hvordan er det å være hjemmesykepleier der koronasmitten er tettest i landet?
NyheterCovid-19: Hvordan lindre truende kvelning hos døende pasienter?
En egen algoritme skal hjelpe, og den er det viktig at sykepleiere kjenn
NyheterQuiz: Kan en respiratorbehandling vare evig?
De sykeste koronapasientene får hjelp til å puste med en respirator.
NyheterFlere vil bli sykepleiere: Økning på nesten 6 prosent
Nesten hver tiende søker har sykepleierutdanning som førstevalg.
NyheterCovid-19: Helsepersonell får hudproblemer av beskyttelsesutstyret
Masker, beskyttelsesbriller og visir gir trykksår på nesen og panne
FagutviklingBer ledige sykepleiere om å registrere seg i nasjonalt koronaregister
Flere sykepleiere som ikke jobber i yrket, inkludert intensivsykepleiere, ska
NyheterFylkesmannen åpner tilsyn ved sykehjem i Bergen etter elleve koronadødsfall
Fylkeslegen i Vestland vil undersøke om Metodisthjemmet drives trygt.
NyheterNorske sykepleiere i Italia: – Ny avdeling og triste nyheter
I helgen ble vi flyttet til kardiologisk intensivpost. Dette er også pos
DebattDemper pasienters og pårørendes savn med videosamtaler
– Det er tøft for mange som nå ikke kan gi sine nærmeste en klem, men vi gjør
Nyheter– Jeg føler meg mindreverdig
KS har avvist kravet om ekstra kompensasjon for sykepleiere i kommunen.
Debatt9 døde og 47 smittet ved sykehjem i Bærum
Ni pasienter ved Vallerhjemmet i Sandvika er døde etter å ha blitt smittet av
NyheterÅndedrettsvern på intensiv: Gir de god nok beskyttelse?
– Opplæring i bruk er svært viktig, presiserer FHI.
Nyheter– Det er b-sortering av sykepleiere
Det er flott at de sykehusansatte har en sterk arbeidstakerorganisasjon i ryg
DebattNår helseinstitusjoner skal iverksette smitteverntiltak, kan disse vurderingene hjelpe
Smitteverntiltak kan være vanskelige og tidkrevende å følge.
CochraneNy forskrift: Dette dekker Helfo ved avlyst utenlandsreise
Reise og overnatting dekkes for helsepersonell, deres barn og ektefelle,
NyheterHar fått 18 varsler om alvorlige hendelser knyttet til covid-19
Noen er så redde at de slutter å oppsøke helsehjelp.
Nyheter– Vanskelig å forklare pasienter hvorfor hjemmesykepleien ikke bruker munnbind
Folkehelseinstituttet har bestemt seg for ikke å endre rådene om bruk av munn
DebattSpekter: – Vi legger bort forespørselen om å endre ferieloven
Spekter kommer ikke til å gå videre på ønsket om å endre ferieloven slik at a
NyheterNorske sykepleiere i Italia: – Bare reiselystne nordmenn?
«Det dør flere folk globalt av sykdommer vi har vaksiner for» kommenterer noe
Debatt– Nok en sorgfull familie i Bergamo …
En fridag, og to pasienter er borte når vi kommer tilbake.
Debatt– Gjenåpningen kan bli katastrofal
Regjeringen har lagt bort sitt mål om å stoppe epidemien og har nå bestemt se
DebattKoronaturnus: Deler ansatte inn i faste lag for å redusere smitte
De er delt inn i fire lag og jobber lange vakter.
NyheterNå kommer ferieplanleggingen: – Jeg er alvorlig redd
Sykehus og kommuner begynner nå for alvor å planlegge turnusene for den først
NyheterVikarer kan bli mangelvare i sommer
Langtidsplanlegging har vært vanskelig for sykehus og kommuner under koronakr
NyheterKS: – Kompliserende å ha en egen avtale om godtgjørelse for helsearbeidere
– Det er ikke noe som tyder på at det er utstrakt bruk av overtid i kommunene
NyheterSykepleierstudentene skal få tilbake praksisplassene
Helseministeren har bedt alle helseforetak om å sørge for at flest mulig inne
NyheterReagerer på at KS sier nei til koronakompensasjon
KS har avvist å gi sykepleiere økt kompensasjon for lange vakter og
NyheterMøtte Erna Solberg fredag – fikk støtte til mer heltid
– Det viktigste for å rette opp sykepleiermangelen, er å få flere deltidsarbe
NyheterNorske sykepleiere i Italia: – Det er nå vi kan bli syke
Det er senior medicine officer (SOM) som sier dette under samling etter jobb.
DebattLeverer LAR-medisiner på døra
– Vi finner kreative løsninger sammen med pasientene for å få overlevert medi
Nyheter– Min verdi som sykepleier har ikke økt
Sykepleiere fått applaus, gratis is, blomster samt utrolig mange fine ord i l
DebattHar pandemien endret ditt syn på sykepleieryrket?
I mediene har enkelte sykepleiere uttalt at de nå ønsker å slutte som sykeple
Nyheter– Smittefrykt blant hjemmesykepleierne, flere ønsker å bruke munnbind
– I hjemmetjenesten er det en del pasienter som avlyser oppdrag, fordi d
NyheterEr det greit at barnehagene åpner igjen til uken?
Sykepleien stilte følgende spørsmål til leserne: Barnehagene åpner igjen i lø
NyheterTikTok Doc: Danser seg inn i amerikanernes hjerter
En dansende anestesilege får det til å rykke i kroppen til slitne helsearbeid
NyheterCovid-19: NEWS2 kan identifisere de svært alvorlig syke
Men CRB-65 og qSOFA så ut til å være mindre egnet.
Nyheter– Jeg tror jeg ble smittet på jobb, og jeg kan ikke skylde på noen
– Det var ekkelt å gå rundt som en smittekanon.
NyheterNSF: Nei, du kan ikke beordres på jobb under foreldrepermisjon
NSFs jurister mener lovverket er klinkende klart: Du kan ikke beordres på job
NyheterHold barnehagene stengt!
Hvordan i all verden skal hygiene og sosial distansering ivaretas blant de mi
DebattNSF mener sykepleiere bør kunne bruke ny korona-app
– Så lenge krav til sikkerhet og personvern er ivaretatt, ser vi ingen grunn
NyheterVi er en del av en helhet
Covid-19 har vist oss med all tydelighet at vi ikke lever bare for oss selv o
DebattStoler vi på smittevernutstyret? Sykepleiens lesere svarer
En UNN-ansatt ble nylig smittet etter å ha brukt en piratkopiert maske.
NyheterHøie vil ha sykehusene tilbake til normal drift
Helseminister Bent Høie (H) mener at koronasituasjonen i Norge nå er såpass o
NyheterVi lover å komme tilbake når koronamarerittet er historie
Det er veldig fint å kunne stå med disse, som er de sykeste av de syke og gi
DebattSpekter vil endre ferieloven
I et brev til Arbeids- og sosialdepartementet ber Spekter om at ferie som ikk
NyheterI krevende tider blir verdiene våre satt på prøve
Nå er det ekstra viktig å verne om verdier som solidaritet og rettf
EtikkKlapping er fint, men vi trenger mer enn et «takk»
Hva får sykepleiere igjen for den innsatsen de gjør i dagens krise?
DebattEr redd de unge blir skremt bort fra sykepleieryrket
Sykepleiere blir hyllet for innsatsen, men de er også utslitt etter lange vak
NyheterSykepleiere og korona: – Det er vanskelig å øke belastningen
– Vi bidrar gjerne til å lage egne planer for koronasituasjonen hvis det
NyheterFår bedre betalt for koronaovertid
NSF og Spekter har laget avtale: Overtid som skyldes koronautbruddet, skal ha
NyheterDe VISSTE! Og vi var ventet
Der er takksigelser og rørte blikk hos alle vi møter, skriver Janecke Engeber
DebattHelsearbeidere i Oslo føler seg utrygge på jobb
Over halvparten av spurte helsearbeidere i Oslo sier de har følt seg utrygge
NyheterNå er det en nyhet at gamle folk dør. Pengene sitter løst
Gamle folk dør selv om samfunnet stenges og økonomien kollapser.
DebattBesøksforbud forsterker ensomheten blant sykehjemsbeboerne
I disse dager er det blitt stille på landets sykehjem.
DebattKoronatid: – Jeg håper vi kan ta med oss noe av dette videre
Ragnhild Fosnæs er helsesykepleier på Sinsen skole.
NyheterNorske sykepleiere på vei til Italia: – Det vil bli tøft
Forespørselen kom i helgen. I dag går flyet til Nord-Italia.
NyheterDet er unntakstilstand, og vi har underskudd på sykepleiere
Vi skal ikke la noen glemme den viktige innsatsen sykepleieren har bidratt me
DebattRegjeringen endrer reglene for helsepersonell som blir koronasmittet på jobb
Nå blir reglene for yrkesskadeerstatning endret, slik at helsepersonell
Nyheter– Kan en sykepleier nekte å gå til en koronasmittet pasient?
– Skal man gå inn til pasienten uten hensiktsmessig utstyr og dermed utsette
NyheterDet er akutt behov for fagkompetanse
Når en epidemi rammer store deler av verden, heter det pandemi.
DebattDet er underbetalt kompetanse, ikke dugnad
Helsepersonell deltar ikke i en dugnad. De gjør jobben sin.
DebattKoronakriserammet tredjeårsstudent: – Føler meg kjempeprivilegert
Tredjeårsstudenten trodde han skulle på lungekirurgien i praksis.
NyheterKorona: Opprettet pandemilegevakt og eget team for smittesporing
– Foreløpig har vi god kontroll, sier sykepleier Ann Cecilie Bildøy på Sotra
NyheterKoronakrisen har endret praksishverdagen
Når krisen er slått inn over oss, er vi villige til å legge vekk grunnkravet
DebattQuiz: Håndhygienen har du full kontroll på nå, eller?
Det har kanskje aldri vært viktigere, men vet du nok om å holde hendene rene?
NyheterSlik beskytter sykepleiere seg mot koronasmitte
Ikke alle følger Folkehelseinstituttets anbefalinger om bruk av smittevernuts
NyheterUten sykepleierlederne stopper Helse-Norge opp
Korona-krisen viser at helsetjenesten er avhengig av gode sykepleierledere.
DebattSykepleier på legevakt: Ber om hjelp og forståelse
– Folk flest har et like stort ansvar som oss i helsevesenet.
NyheterBer helsesykepleiere si nei til koronaarbeid på sykehjem og legevakter
– Nå må vi ivareta de sårbare barna, sier faggruppeleder Ann Karin Swang.
NyheterMagesmerter kan være første tegn på koronasmitte
Flere norske sykehus har endret rutiner etter at pasienter med magesmerter, m
NyheterKunnskapsløsheten styrer min arbeidshverdag inn i en avgrunn av usikkerhet
Myndighetene prioriterer å bruke penger på nødrespiratorer som det ikke er be
DebattDobbel lønn for svenske sykepleiere: Det liker NSF-lederen
Vårdförbundet har signert en kriseavtale som gir enkelte sykepleiere mer enn
NyheterDette er kanskje krig, men sykepleiere skal ikke være kanonføde
I krisetider er det lett å miste hodet.
Leder SykepleienSykepleien må rette skytset i riktig retning
Det er ikke vi, men arbeidsgiverne som nå må fortelle sykepleierne hva de ska
Debatt47 sykepleiere ved OUS og 23 ved Helse Bergen smittet med koronavirus
– Våre medlemmer står hver dag i fare for å bli smittet i sitt virke på sykeh
NyheterLektor fra Oslomet er klar til koronatjeneste
Rundt 14 000 studenter og lærere har meldt seg til koronatjeneste.
NyheterIntensivkapasiteten er nesten sprengt: – Men de svenske vikarene kommer fortsatt
– Vi sporer opp andre spesialsykepleiere som jobber på andre avdelinger, sier
NyheterDet er godt med applaus, men mest av alt trenger vi hjelp fra dere
Et lite hjertesukk, en tanke og en bønn fra en sykepleier som jobber i første
Debatt– Ikke skill koronasyk mor og nyfødt baby
I USA og Kina holdes mor og nyfødt atskilt hvis mor er smittet med koronaviru
Nyheter«Inngripende.» «Lange vakter.» «Mangler utstyr.» Her er koronahverdagen med sykepleieres egne ord
Over 600 sykepleiere beskriver med egne ord hvordan arbeidsdagen er
NyheterKan ikke gi fritak for de restriksjoner som helsetjenesten pålegger oss
Dersom du er student i spesialisthelsetjenesten, kan du under koronakrisen ik
DebattAlle lønnsoppgjør utsettes til høsten
Koronaviruset har enn så lenge satt en stopper for årets lønnsoppgjør, som sk
NyheterNSF kaller regjeringens nødrespiratorbestilling «kunnskapsløs»
Norsk Sykepleierforbund mener regjeringens bestilling av 1000 nødrespiratorer
NyheterArbeidsgivere, ikke snyt oss mens vi står i frontlinjen
Sykepleiere stiller opp og viser fleksibilitet i krisetider.
Debatt38 er unntatt karantene ved OUS
Om det er strengt nødvendig, kan sykepleiere i karantene bli bedt om å komme
NyheterNSF krever at sykepleiere får godkjent koronasmitte som yrkessykdom
NSF frykter at mange sykepleiere blir smittet etter hvert som pandemien utvik
NyheterIntensivsykepleiere: Ønsket, men sitter på gjerdet
Tina Hillesland (t.h.) og Marianne Lund har begge meldt seg som intensivsykep
NyheterNSF: – Sykepleiere får dårligere betalt for forskjøvet arbeidstid
NSF og KS er helt uenige i hvordan avtalen om unntak fra arbeidsmiljøloven un
NyheterFHI til Ola Halvorsen: Helt ærlig, vi er imponert!
Men Folkehelseinstituttets håndhygieneekspert finner tre små ting å plukke&nb
Nyheter1 av 4 sykepleiere tviler på at arbeidsplassen tåler en forverring av koronakrisen
Slik påvirker koronaviruset sykepleiernes arbeidshverdag, ifølge en spørreund
NyheterVi som er deltidsstudenter, føler oss innesperret og oversett
Deltidsstudenter ved sykepleierutdanningen på UIT avdeling Hammerfest får ikk
Debatt9 av 10 hjemmesykepleiere er redde for å smitte pasienter
I en fersk spørreundersøkelse oppgir et stort flertall av norske sykepleiere
NyheterUte av karantene: Men Anders vil fortsette å holde seg mest mulig inne
– Det er lov å pålegge seg selv strengere restriksjoner enn det helsemyndighe
Nyheter– Elendig, sier NSF Student om regjeringens krisehjelp til studenter
Regjeringens krisepakke om mer gjeld er et elendig tilbud, mener NSF Student.
NyheterQuiz: Pest og kolera, virus og bakterier – hva vet du om epidemier?
Epidemier og pandemier er slett ikke noe nytt!
NyheterKonserter, fotball og fjelltopper må vente – nå trår de til som sykepleiere
Brann-trener Lars Arne Nilsen, komiker Lars Berrum og tidligere NSF-leder Eli
NyheterTilbyr sykepleierstudenter gratis kurs i å ta blodprøver
– Dette er vårt lille bidrag, sier Noklus-leder Sverre Sandberg.
NyheterStore prøvelser for amerikansk helsepersonell
USA seiler opp som det nye koronakatastrofeområdet.
NyheterDementert at unge utenfor risikogrupper er i respirator på Bærum sykehus
Oppdatert: Det er dementert at flere unge mennesker utenfor risikogruppene sk
NyheterSykepleiere på dugnad for god koronaopplysning
Sykepleierne Ingunn Sæther og Sissel Kleppa er en del av teamet på åtte som g
NyheterRusavhengige sliter mer når Norge er stengt
Sosiale møteplasser er stengt, og den daglige dosen vanskeligere å få tak i e
NyheterHva skiller godkjente praksisstudier fra arbeidstrening under koronaepidemien?
Usikkerhet om konsekvensene av korona-epidemien forsterker behovet for å konk
DebattSykepleiere er redde for å gjøre feil under koronapandemien
Risikerer sykepleiere å miste sin autorisasjon om de gjør alvorlige feil 
NyheterHelsedirektoratet kartlegger alle tilgjengelige sykepleiere
– Vi innhenter nå, i samarbeid med universiteter og høyskoler, oversikt
NyheterFilippinske sykepleiere i Norge ber om å få bidra
Filippinske sykepleiere i Norge vil bidra under koronakrisen.
NyheterKoronadetektiv: Setter folk i karantene
Han jakter på personer som kanskje kan ha blitt smittet av koronaviruset.
NyheterHelsetjenesten vil forberede flere sykepleiere på å jobbe med intensivpasienter
For å sikre behandling og hjelp til både syke koronasmittede og pasienter med
NyheterSkal ikke håret beskyttes mot koronavirus?
Folkehelseinstituttet anbefaler å beskytte det meste når helsepersonell skal
NyheterVis oss at dere har bein i nesa, NSF!
NSF-leder Lill Sverresdatter Larsen bør spikre gode lønnsavtaler nå, i s
DebattAhus: Flere koronapasienter burde kommet til sykehus tidligere
Flere koronapasienter som kommer til Ahus, må rett på pustemaskin når de legg
NyheterGjør det de kan for at sykepleierstudenter skal få gjennomføre praksis
Rundt 90 av 110 plasser ble borte på grunn av koronautbruddet.
NyheterFødende må beskyttes, far kan være med på Facetime
Vi får fortvilte meldinger fra gravide som mener de utsettes for unødig risik
DebattVi har en plikt til å hjelpe, og vi må tenke på egen sikkerhet
Mange spør seg om man kan nekte å gi helsehjelp til pasienter med mistenkt co
Debatt– Å smitte en beboer er det absolutt verste jeg kan tenke meg
Førsteårsstudenter i praksis føler seg overlatt til seg selv.
NyheterNSFs leder om koronalov: – Jeg er skeptisk til fullmaktsordninger
Erna Solberg-regjeringen vil ha nye fullmakter i koronakrisen.
NyheterHøie: Galt å bare bruke alder for å velge hvem som skal få koronabehandling
Helseminister Bent Høie (H) mener at en persons alder i seg selv ikke bør avg
NyheterKoronatilbud: Full stilling – og gratis mat
Tirsdag startet ordningen med gratis mat til dem med lange arbeidsdager.
NyheterOperasjonssykepleierne: Vi blir på jobb for deg, du blir hjemme for oss
Vil bidra til å spre budskapet.
NyheterKorona: Oslo får påfyll av smittevernutstyr fra nasjonalt lager
Lagrene for smittevernutstyr går tomme i flere bydeler i Oslo.
NyheterGode beredskapsplaner må bygge på reell medvirkning i forkant
Jeg er stolt av dere som har de hvite skoene på, og som er klar for ny d
DebattPraksisreglene for sykepleierstudenter gjøres mer fleksible
Kunnskapsdepartementet gir universiteter og høyskoler mer fleksibilitet i gje
NyheterSisteårsstudent: – Vi ønsker å bidra
Vi ønsker å komme ut i jobb som sykepleiere og bidra i den nasjonale krisen.
DebattHelse Bergen: Parkeringshuset er blitt testområde for ansatte
Helse Bergen har så langt testet rundt 700 ansatte for koronasmitte.
NyheterKorona: Ny avtale lar kommunene utvide overtidsrammene
Det neste halve året trenger ikke arbeidsgiver inngå særskilte avtaler&n
NyheterKorona: – Det er mangel på intensivsykepleiere vi frykter mest
– Hvis du står «bedside» i åtte–ti timer uten å være sikker på om det er nok
NyheterSiste års sykepleierstudenter kan bidra, Bent Høie
Vi mangler bare å skrive en litteraturstudie for at vi er fullverdige sykeple
DebattAustralske forskere tester kur for korona
Australske forskere sier de kan ha funnet en kur for koronaviruset og håper å
NyheterÅtte ansatte unntatt fra karantene ved infeksjonsmedisinsk avdeling på Ullevål
Unntak fra karantenereglene etter bekreftet koronasmitte ved infeksjonsmedisi
NyheterSykepleierstudent: Vil bli i praksis
Ann Karin Helland mener det er feil å sende hjem studenter som allerede er i
NyheterVil gjerne, men får ikke bidra i koronakrisen
Sykepleierstudentene vil gjerne gjøre «koronatjeneste», som helseministe
NyheterSykehusene utsetter planlagte operasjoner
Helse Sør-Øst: Nå er det tre ting som gjelder: Beredskap, øyeblikkelig hjelp
NyheterSykepleier i Italia: Man spøker for ikke å gråte
Pasienter, pasienter og enda flere pasienter.
NyheterDialysepasientar er utsette i krisetider
Dialysepasientane er i ein svært sårbar situasjon i disse koronatider.
DebattUklare svar om sykepleierstudenters praksis
Det hersker usikkerhet om studentenes rolle under koronakrisen.
NyheterKorona på sykehjem: – Vi er nøye med ikke å blande pasienter
– Hvis det er nok sykepleiere på hver avdeling, kan det håndteres.
NyheterDet er uverdige forhold i Al Hol-leiren
Menneska eg møter i Al Hol lever under tilhøva som ingen bør leve under.
DebattÅpner for 16-timersvakter
I helgen inngikk NSF en sentral avtale med Spekter og Virke om utvidede ramme
NyheterOver 1000 sykehusansatte i Oslo i karantene
1081 ansatte ved Oslo universitetssykehus er i karantene på grunn av enten næ
NyheterFHI: Folk kan gå på jobb selv om noen i hjemmet har luftveisinfeksjon
Sykepleiere og andre kan jobbe som normalt selv om de bor sammen med noen som
NyheterKorona: Forbud mot utenlandsreiser for helsepersonell
De sterkeste og mest inngripende tiltakene i fredstid, sa Erna Solberg om nye
NyheterKlar for koronapasienter? Her er rådene for ansatte på sykehjem
Kommune-Norge mobiliserer for å ta imot koronapasienter og avlaste et allered
NyheterSykepleier i karantene: Tar en for laget
– Målet er å ikke åpne utgangsdøren på 14 dager, sier Anders Christoffersen.
NyheterKorona: – Sykepleiere i deltid bør nå mobiliseres
– Mange sykepleiere jobber ufrivillig deltid.
NyheterSender hundrevis av sykepleierstudenter fra skolebenk til sykehus
Selv om skoler og universiteter er blitt stengt på grunn av faren for koronas
NyheterKoronasmittet sykepleier var på vakt på Ahus – 16 i karantene
En sykepleier som jobber på nyfødt intensiv på Ahus, kom hjem fra ferie i Øst
NyheterSolberg om Korona: – Vi kan ikke sette hele Norge i karantene
Korona var tema i Stortingets spørretime onsdag.
NyheterKorona: Oslo universitetssykehus stenger for besøkende
Adgangskontroll innføres ved alle innganger fra fredag.
NyheterKorona: Unngå å bli syk, bruk smittevernutstyr riktig
– Utstyr som det er mangelvare på, skal forbeholdes dem som trenger det. 
NyheterKorona: Høie oppfordrer til dugnad og solidaritet
– Samfunnets beredskap i en slik situasjon er avhengig av solidaritet og
NyheterKorona: – Riktig registrering av Covid-19 blir veldig viktig
Eirik Alnes Buanes, overlege ved Helse Bergen og leder for Norsk in
NyheterNSF avlyser alle kurs og konferanser for medlemmer
– Vi ønsker ikke å øke risikoen for spredning av smitte til helsepersonell so
NyheterDette skjer hvis Wuhan-viruset når Norge
Wuhan-viruset kan når som helst kan ramme Norge, og en rekke offentlige insta
NyheterWuhan-viruset blir meldepliktig sykdom
Helsetjenesten må melde eventuelle tilfeller av Wuhan-viruset inn i registere
NyheterNorsk epidemiforsker: Wuhan-viruset trolig mindre farlig enn influensa
Årlig dør rundt 900 personer av influensa i Norge.
NyheterFaktisk.no: Nei, koronaviruset har ikke nådd Norge
Faktisk.no har identifisert en av Snapchat-kontoene den falske VG-forsiden ha
NyheterStadig flere land rapporterer tilfeller av Wuhan-viruset
Så lang har coronaviruset tatt livet av 170 mennesker i Kina, og viruset fort
NyheterBriter som har vært i virus-område, må i karantene
Briter som evakueres fra virusrammede Wuhan i Kina, vil bli isolert i to uker
NyheterKina-viruset: Folkehelseinstituttet følger utviklingen nøye
Utbruddet er større enn det man visste innledningsvis, men vi vet ennå ikke h
NyheterKina-viruset 2019-nCoV: Det vil ta minst ett år til lungevirusvaksine er klar
Ifølge kinesiske myndigheter er 571 mennesker smittet og 17 døde.
NyheterWHO: Kina-viruset utgjør ingen global krise
Verdens helseorganisasjon (WHO) sier det foreløpig ikke er grunn til å erklær
NyheterKina forlenger ferien som følge av lungevirus
Myndighetene i Kina utvider den nasjonale nyttårsferien med tre dager for å k
NyheterFHI: Munnbind gir falsk trygghet mot sykdomssmitte
Det nye korona-viruset har medført etterspørsel etter munnbind i norske apote
NyheterCoronaviruset: Økt etterspørsel etter munnbind i Norge
Norske apotek merker økt etterspørsel etter munnbind etter utbruddet av coron
NyheterBarn på sykehus under covid-19 hadde det bedre enn fryktet
Barnesykepleierne synes Helsetilsynets rapport gir et godt bilde av virkeligh
NyheterKoronatest: – Gi opplæring før smitteutbruddet er et faktum
– Å utføre en koronatest er ikke veldig komplisert, men krever opplæring, pre
NyheterHele hjemmetjenesten i Trysil i koronakarantene
Alle de 150 ansatte i hjemmetjenesten i Trysil kommune er i full karantene og
NyheterKommuner misbrukte nødturnus – nå vil Ap ha nasjonale regler
For å håndtere koronapandemien gikk sykepleiere med på å gå ekstraordinært la
NyheterStavanger universitetssykehus tilbake i normal drift
Ingen av de testede ved intensivavdelingen ved Stavanger universitetssykehuse
NyheterHun styrer sykehjemmet som har mistet flest i korona
Over halvparten av pasientene ble smittet, 18 døde.
NyheterAnsatt smittet på intensivavdelingen på Stavanger universitetssjukehus
SUS inviterte til presseorientering kokken 10.30.
NyheterHelsedirektøren: – Det er mer skjult smitte i Oslo
– Oppfølgingen av lokale smitteutbrudd har vært en suksess, sier helsedirektø
NyheterHelsesykepleiere frykter vaksineringskaos
Bent Høie håper å kunne vaksinere to tredjedeler av den voksne befolkningen m
NyheterTilbake til normalen om ett år er myndighetenes mest optimistiske anslag
Måten vi lever livene våre på, kan i stor grad være tilbake til normalen om e
NyheterVil ha møte med statsministeren om koronapressede kommuner
KS og arbeidstakerorganisasjonene ber statsministeren innkalle til møte&
NyheterTrekk i lønn etter Sverige-tur: – Jeg mener det er lovlig
Rådmann Frank Hauge holder fast i at ansatte som venter på testsvar ette
NyheterDine plikter og rettigheter om du reiser til utlandet
Arbeidsgiver kan per i dag ikke nekte deg å reise utenlands, men det kan få k
NyheterFamilieforpliktelser stresser sykepleiere under koronapandemien
Sykepleiere er mest stresset over risikoen for å smitte familiene sine.
Nyheter6 av 10 sier de har brutt karantenereglene
I en ny undersøkelse fra Universitetet i Bergen og FHI kommer det fram at ove
NyheterSverige-tur kan føre til trekk i lønn for helseansatte
Koronatest og trekk i lønn mens de venter på svaret.
NyheterKoronasmitten øker raskere i Norge enn i Sverige
For første gang siden april er koronasmitten i Norge høyere enn i Sverige der
Nyheter– En vanskelig situasjon har blitt enda vanskeligere
Siden mars har Norge vært stengt som et samfunn.
DebattSarhad Solaimani hedres etter å ha ledet sykehjem gjennom koronakrisen
Sykepleier og konstituert tjenesteleder på Vallerhjemmet i Bærum Sarhad Solai
NyheterSlitne sykepleiere sier nei til ny koronaavtale
Sykepleiere sier til NSF at det er krevende når arbeidsgiver er gitt så
NyheterKommuner får tvangsisolere koronasmittede
Helsedirektoratet har gitt nær 80 kommuner godkjenning for tvangsisolering av
NyheterNSF vil ikke videreføre koronaavtale
Verken Norsk Sykepleierforbund eller noen av de andre involverte forbund
NyheterFra koronakrise til hverdag: – Hvor går vi nå?
Jeg hører ofte på Eminems «Lose yourself» når jeg jogger.
Debatt– De var så mange, så dårlige og de kunne dø så fort
Covid-19 har gitt oss alle arr, sier Dana Yamini.
NyheterKoronavaksine: Mye usikkerhet
– Vaksineutvikling har høy risiko, og det er mye som kan gå galt i utviklings
NyheterTusener i karantene i Vestvågøy: sykepleier advarte
– Når en sykepleier er 18 timer i strekk på koronatelefonen, er det et tegn p
NyheterHøie: Koronavaksinen blir ikke obligatorisk
Det vil være helt frivillig å ta koronavaksinen når den blir klar, slår helse
NyheterNytt koronadødsfall på Ahus
Mandag døde en ny pasient som følge av covid-19 på Akershus universitetssykeh
NyheterHøie: Den første vaksinen ventes i begynnelsen av 2021
Helseminister Bent Høie (H) tror at de første vaksinedosene forhåpentligvis k
NyheterPsykiatrisk legevakt: 40 prosent nedgang i antall henvendelser under koronaens første fase
Sammenliknet journaler fra 2020 med journaler fra 2019.
NyheterIngen felles plan for koronasyke med senskader
Sykehusene mangler en felles nasjonal plan for dem som får senskader etter ko
Nyheter– Hvis Norge har en plan om å satse på sykepleierne, er tiden inne nå
Satser man på sykepleierne i år, belønner man ikke bare sykepleierne for dere
DebattNSF-leder: – Positivt å bruke munnbind forebyggende i kollektivtrafikken
Munnbind eller tøymunnbind anbefales i Oslo og Indre Østfold når det er trang
NyheterRektor på Karolinska anbefaler munnbind
Mener den beskyttende effekten ikke lenger er noe å diskutere.
NyheterFHI: Norge kan bli rødt om to uker
I en ny rapport anslår Folkehelseinstituttet en kraftig oppgang i smitten i N
NyheterHøie ber Oslo sørge for god nok testkapasitet selv
Oslos helsebyråd vil bruke sykehusene til koronatesting dersom presset på de
NyheterKorona: Begrenset testkapasitet i store byer
Oslo kan bare koronateste halvparten så mange som myndighetene ønsker.
NyheterKoronaundersøkelse: Frykten for smitte har økt
40 prosent av de spurte i undersøkelsen Norsk koronamonitor oppgir nå
NyheterBekymret helsetopp: Norge står overfor skjebneuker i pandemien
Assisterende helsedirektør Geir Stene-Larsen sier til Dagbladet at de neste t
NyheterSkjult koronasmitte bekymrer Folkehelseinstituttet
Et økende antall sporadiske tilfeller av koronasmitte vekker uro hos Folkehel
NyheterHøie: Ikke aktuelt med påbud om munnbind
Helseminister Bent Høie sier det kan komme en anbefaling om bruk av munnbind,
NyheterSykehusansatte oppfordres til ikke å reise utenlands
Oslo universitetssykehus ber nå alle sine ansatte om ikke å reise utenfo
NyheterLiten økning i koronasmittede pasienter på sykehusene
Torsdag er 14 personer med påvist koronavirus innlagt ved sykehus i Norge.
NyheterApotekene melder om økt salg av munnbind
Apotekene har opplevd stor etterspørsel etter munnbind, etter at helsemyndigh
NyheterNakstad: Nye råd for kollektivreiser og munnbind om kort tid
Assisterende helsedirektør Espen Rostrup Nakstad sier at det om kort tid vil
NyheterHøie ber Folkehelseinstituttet ha lavere terskel for koronavarsling
Folkehelseinstituttet (FHI) visste om koronautbruddet på Hurtigruten i to dag
NyheterLiten nedgang i koronasmittede innlagt på sykehus
Tolv koronasmittede pasienter er innlagt på norske sykehus tirsdag.
NyheterFagforbundet: Sykepleiere fortjener ikke mer enn andre
Fagforbundet mener sykepleiere ikke fortjener mer enn andre grupper etter kor
NyheterOppfordrer rike land til å utdanne sine egne sykepleiere
Lederen av det internasjonale sykepleierforbundet ICN mener koronapandemien h
NyheterTrondheim og Bergen øker koronabemanningen
Trondheim kommune melder om enorm pågang på koronatelefonen.
NyheterSykehusansatt ved St. Olavs skulle vært i karantene – sykehuset beklager
Den sykehusansatte som har testet positivt for covid-19 ved St.
NyheterIngen koronapust i bakken for sykehusansatte
Sommerferie og kraftig nedgang i tallet på koronapasienter har ikke ført til
NyheterOver 400 flere studieplasser på sykepleierutdanningen
Rundt 7600 søkere har fått tilbud om plass på sykepleierutdanningen.
Nyheter– Norge må gå i bresjen for en rettferdig global fordeling av en fremtidig vaksine
Dersom Norge og andre rike land prioriterer å kjøpe inn vaksiner for å dekke
DebattHelsedirektoratet ber helsepersonell være forsiktige etter utenlandsferie
Egne reiseråd oppfordrer helsepersonell og deres arbeidsgivere til å være eks
Nyheter– Intensivsykepleiestudentene må få praksis i intensivsykepleie
Er helseforetakene og enkelte sykehus i ferd med å gjøre seg selv en bjø
DebattDette har legene lært om koronapasientene
Idet første smittebølge ebber ut, kan legene på Ahus fortelle om viktige frem
NyheterFrykter smittereglement kan gi forsinkelse for sykepleierstudenter
Sykepleierstudentene ved NTNU har fått beskjed om at de ikke har an
NyheterStorbritannia har overvurdert koronadødstallene
Ifølge en ny studie regnes alle dødsfall i Storbritannia som koronarelaterte
NyheterFN slår alarm om at pandemien fører til færre barnevaksinasjoner
FN ringer med alarmklokken og sier at koronapandemien har ført til at færre b
NyheterLønnsoppgjøret: – Kan Frankrike, så kan også oljefondsnasjonen Norge
Verken applaus eller heiarop alene rekker til noe som helst.
DebattMunnbind blir obligatorisk i butikker i England
Den britiske regjeringen gjør som flere andre land og innfører påbud om å bru
NyheterEn koronabølge til vinteren kan bli verre enn første runde, ifølge britisk beregning
En ny covid-19-bølge i vinter kan kreve 120 000 flere dødsofre i Storbri
NyheterØker lønna for franske helsearbeidere
Den franske regjeringen og fagforeninger skrev under på en avtale verdt åtte
Nyheter– Covid-19 stanset ikke praksisforberedende undervisning for studentene
Blir du psykisk syk, kan det være bra å bli møtt av helsearbeidere som har tr
DebattLiten økning i antallet innlagte koronapasienter – ingen på respirator
Seks pasienter med koronasmitte er innlagt ved norske sykehus mandag.
Nyheter– Sykepleiere bør få lønn som er i nærheten av det ansvaret vi har
Vi sykepleiere har ikke måttet brette opp ermene bare på bakgrunn av en pande
DebattArbeidstilsynet advarer mot import av ikke-godkjent verneutstyr
Siden slutten av mars har Arbeidstilsynet opprettet over 30 markedstilsynssak
NyheterSju av ti har fått økt respekt for helsevesenet i koronakrisen
Sju av ti nordmenn sier at de har fått en økt respekt for det norske helseves
Nyheter– Ja til flere smittevernsnerder!
Hvordan sikrer vi at sykepleiere i pasientnært arbeid er opptatt av og e
DebattOxfam advarer: 12 000 mennesker kan dø av sult hver dag som følge av koronaviruset
Den engelske hjelpeorganisasjonen Oxfam advarer nå om at 12 000 menneske
Nyheter– Koronapandemien har synliggjort sykepleien som profesjon
Krisen har vist hvor viktige sykepleiere er for å sikre forsvarlige tjenester
DebattForskere skal kartlegge sykepleieres erfaringer under koronapandemien
Sykepleierforbundet har gitt Sintef-forskere i oppdrag å kartlegge sykepleier
NyheterHvordan står det til med smittevernet i hjemmetjenesten?
Én av tre kommuner lærer kun opp noen få ansatte i hvordan de skal bruke smit
NyheterNy stopp for Smittestopp-appen
Folkehelseinstituttet har fått midlertidig forbud mot å behandle personopplys
NyheterUSA: Sykehus i flere delstater nær full kapasitet
Sykehus i USAs sør og vest er i ferd med å fylles av koronapasienter, og fler
NyheterFlertallet mener Norge var dårlig forberedt på en pandemi
Mer enn annenhver nordmann mener Norge var dårlig beredt til å håndtere en pa
NyheterNedgang i antall organdonasjoner
Nye tall viser en nedgang i antall transplantasjoner under koronapandemien.
Nyheter– Faglig skjønn og omsorg utfordres i koronaens tid
Koronapandemien har synliggjort hvor viktig det er at sykepleiere har anledni
DebattNå kan helsepersonell se covid-19-prøvesvar i kjernejournal
Fra og med torsdag kan helsepersonell og pasienter få raskere svar på covid-1
NyheterStøre vil flytte makt fra Helsedirektoratet til regjeringen
Da Norge stengte 12. mars, var det Helsedirektoratet som fattet vedtaket.
NyheterSvenske helsearbeidere skal koronatestes to ganger
Nå innføres et krav om at alle svenske leger og sykepleiere skal bli tes
NyheterFå tror man blir immune mot koronaviruset
Bare en av fire tror man blir immun mot koronaviruset dersom man har blitt sm
NyheterSykepleier testet positivt for korona etter kontakt med smittet vikarlege
Kan ikke se bort fra at flere er smittet.
NyheterFlere sykehjem i Oslo gjeninnfører munnbind
– Det er gledelig å se at ledelsen ved enkelte sykehjem i Oslo tar ansvar og
NyheterUro i Stavanger: Leger læres opp i intensivsykepleie
– Sykepleie og intensivsykepleie er et eget fag.
NyheterSetter inn Mr. Bean i kampen mot korona
Verdens helseorganisasjon ber innstendig om å følge koronaråd.
NyheterCovid-19: Britiske og amerikanske sykepleiere minnes sine døde kollegaer
Britiske og amerikanske medier har opprettet minnesider for omkomne sykepleie
NyheterSykepleie i koronaens tid
Tomme senger og pasienter som ikke får hjelpen de trengte, er også historien
Leder SykepleienSykepleiere får 1000 euro i koronabonus i Nederland
Helsearbeidere i Nederland får 1000 euro i bonus etter innsatsen under korona
NyheterAlvorlig covid-19-syk pasient bedre etter behandling med plasma
En mann i 70-årene som ble alvorlig syk med covid-19, opplevde bedring etter
NyheterICN-sjefen: – Vi er nærmere starten enn slutten på pandemien
Verdens sykepleiere er ikke godt nok beskyttet for covid-19-smitte.
Nyheter– Sykepleie er trolig en av verdens farligste jobber
Presidenten i det internasjonale sykepleierforbundet (ICN) bønnfall
NyheterNy studie: Sykehjemmene taklet koronakrisen bedre enn fryktet
Forskere ville vite hvordan det sto til med smittevernutstyr, opplæring,
NyheterNSF-lederen: Arbeidsgivere må løse sommerturnusen på ordinært vis
Sykehus og sykehjem uten covid-19-smittede, kan ikke uten videre bruke «koron
NyheterNy studie: Sykehjemmene taklet koronakrisen bedre enn fryktet
Forskere ville vite hvordan det sto til med smittevernutstyr, opplæring,
NyheterKorona: Oppfordrer til å legge lokket ned før spyling
Det er den klare beskjeden fra forskere på kroppsvæsker.
NyheterErna Solberg: Fortsatt fare for oppblussing av korona
Statsminister Erna Solberg (H) ber om beredskap gjennom sommeren, dersom det
NyheterEtter korona: Folk er mindre opptatt av helse og mer av økonomi
Befolkningens holdninger til helsepolitiske spørsmål har endret seg under kor
NyheterOppsving i koronasmitte: Høyeste antall nye smittetilfeller på fem uker
Onsdag ble det registrert 32 nye koronasmittede i Norge. Ikke siden 8.
NyheterDeksametason mot korona: Finnes i Norge og kan brukes om leger finner det faglig forsvarlig
– Kunnskapen vi har så langt er basert på en pressemelding, sier Steinar Mads
NyheterFortvilet: – Kommunen vil nedbemanne midt i en helsekrise
– Det er umusikalsk å nedbemanne i koronatid, mener hovedtillitsvalgt Kim-Rem
NyheterFHI sletter alle data fra appen Smittestopp
Folkehelseinstituttet har fått varsel om midlertidig forbud mot datainnsamlin
NyheterIntensivsykepleiere ved UNN vurderer å slutte
Intensivsykepleiere ved UNN må gå en tung og tøff koronaturnus helt til 23.
NyheterHun styrer sykehjemmet som har mistet flest i korona
Over halvparten av pasientene ble smittet, 18 døde.
NyheterFHI: Avstanden mellom oss har blitt mindre
Rundt 10. mai skjedde det noe med den sosiale kontakten i Norge.
NyheterTredobling i antall koronasmittede i Oslo
I forrige uke ble det meldt om 81 nye koronasmittede i Oslo, over tre ganger
NyheterNy smitte hos ansatte på sykehjem i Oslo
Etter at den første smittebølgen på norske sykehjem gikk ned i april, oppdage
NyheterAnsatt ved nyfødtintensiv i Vestfold koronasmittet
Flere ansatte ved nyfødtintensiven ved Sykehuset i Vestfold er satt i karante
NyheterMange har ligget covid-døde hjemme i flere uker i Storbritannia
Britiske leger sier flere titall personer som har dødd hjemme med covid-19, h
NyheterCovid-19: – Smittevern er noe vi ikke skal fire på
Maria Berg-Øvsthun pleier alvorlig syke med uavklart covid-19-status.
NyheterNina Markendahl krysser svenskegrensa karantenefritt for å komme seg på jobb
Sykehuset Østfold har 103 sykepleiere, spesialsykepleiere og jordmødre som bo
NyheterDa de frivillige forsvant
Før var det ventelister for å få jobbe som frivillig ved Helsesenter for papi
Nyheter320 000 færre behandlinger på sykehusene under koronautbruddet
24 300 færre operasjoner og 294 000 færre polikliniske konsultasjoner ble gje
NyheterSykepleier i Sverige: – Vi går med svarte heldekkende masker fra militæret
Svenske sykepleiere jobber hardt for å redde covid-19-smittede.
NyheterEn meters avstand virker, sier Lancet-studie
En meters avstand, og helst to, gir en stor reduksjon i smitte av koronavirus
NyheterDropper lovforslag om karantene for personer uten samtykkekompetanse
Lovforslaget skulle sørge for at personer uten samtykkekompetanse kunne
Nyheter– De fysiske merkene var ikke det verste
Tungpustethet, hodepine og all usikkerheten – det opplevde intensivsykepleier
Nyheter– Bemanningspolitikk kan fremje smittespreiing
Sjølv om sjukeheimen er bygd for å leggje til rette for smittevern, kan beman
DebattAldri har sykepleiere vært mer synlige. Kan det føre til høyere lønn?
Sjelden, om noensinne, har sykepleiere fått så mye og så positiv oppmerksomhe
NyheterNår tarmene vrenger seg i det Norge stenges – erfaringer fra et sykehusopphold
Dersom de samme hanskene var brukt systematisk gjennom hele rommet, hva var d
Debatt– Sykepleierne i Oslo kommune behandler like mange covid-19-pasienter som alle landets sykehus til sammen
I Oslo kommune behandles nå 30 pasienter som covid-19-smittede.
NyheterMangel på utstyr må ikke føre til endrede smittevernprosedyrer
Når smittevernprosedyrer blir endret på grunn av mangel på utstyr,
FagutviklingTapte 22 000 i mars på grunn av «søringkarantenen»
Anestesisykepleier Ingrid Østebø mistet mye av marslønnen sin da hun ble ramm
NyheterFem sykehusansatte i Østfold koronasmittet
Fem medarbeidere på sykehuset Østfold, ved to seksjoner i psykisk helsevern p
NyheterTynset-turnusen: 87,5 arbeidstimer på en uke ble for tøft
Med ansatte i faste lag og lange vakter skulle koronasmitten bekjempes på Tyn
NyheterMangelfull sykepleierbemanning kan ha bidratt til koronakrisen ved Vallerhjemmet
12 pasienter døde av korona under eller like etter opphold på Vallerhjemmet i
NyheterFlere koronatiltak oppheves – åpner for besøk på sykehus og sykehjem
De midlertidige endringene i helselovgivningen som ble innført i forbindelse
NyheterPrøvde å teipe, men det hjalp ikke så veldig
Etter hver vakt var nesen til Lena Oftedal Olsen rød resten av dagen.
NyheterHeklet avlastning for ørene
– En fordel er at munnbindet også sitter strammere over nesen, sier Anja Nina
NyheterRystet over feil bruk av munnbind
Folk bruker munnbind feil, spiser med munnbind på haken og skitner dem til ve
NyheterRedusert helsetilbud i kjølvannet av korona
Myndighetenes krafttak mot korona har gitt mange pasientgrupper redusert hels
Nyheter– Sykepleiermangelen har aldri vært tydeligere
– Det er viktig å styrke sykepleietjenesten og legge til rette for sykepleier
DebattFHI: – Unødvendig å teste store grupper av friske
Folkehelseinstituttet presiserer nå at det har liten hensikt å koronateste st
Nyheter– Folkehelse har endelig blitt folkelig
– Jeg skammer meg nesten litt for å innrømme det, men koronakrisen har vært e
Debatt– Vi mister en viktig dimensjon med munnbindet
– Pasientene trenger god og omsorgsfull sykepleie.
DebattÉn av fire som jobber med koronapasienter, har symptomer på posttraumatisk stress
26 prosent av dem som har jobbet med koronapasienter under pandemien, svarer
NyheterSykepleiere ønsker høyere tillegg
– Ulempetilleggene er for lave, og hvorfor får vi ikke smuss- og risikotilleg
NyheterHøie har kjøpt smittevernutstyr for en halv milliard
Helseminister Bent Høie (H) har under koronapandemien brukt 493 millioner kro
Nyheter1453 sykepleiere har meldt seg inn i beredskapsregisteret
95 intensivsykepleiere og 90 helsesykepleiere er blant dem som er beredt til
Nyheter– Jeg var Hammerfest kommunes koronatestsentral
Inntil Hammerfest fikk et eget testsenter, var undertegnede den eneste som ut
DebattKorona: 15 prosent av de ansatte på Karolinska har hatt viruset
Har testet 11 000 ansatte for virus og antistoffer.
NyheterFlere vegrer seg for å sende sine nærmeste på sykehjem
Pårørende er engstelige for å sende sine nærmeste til korttidsplasser på syke
NyheterBer smittevernkyndige sykepleiere dra til andre land
Norge har sykepleiermangel. Koronaen krever sitt.
NyheterSykehusene venter lange kirurgiske ventelister etter pandemien
Covid-19-pandemien har gitt rundt 28 millioner avlyste kirurgiske inngrep glo
Nyheter– Er det egoistisk å forhandle lønn når landet kjører dugnad?
Skal vi klare å holde på, samt rekruttere, sykepleiere til kommunehelset
Debatt– I kampen mot covid-19 ble jeg omdisponert fra seksualrådgivning til legevakt
116 117? Legevaktstelefonen, altså?
DebattUtålmodig etter å komme tilbake til elevene
Carin Meinhard-Kjellstad vil tilbake til skoleelevene hun er helsesykepleier
NyheterFrykter redusert skolehelsetjeneste frem til jul
– Vi må alle trå til i en krisesituasjon, men nå er det ikke lenger snak
NyheterHelse Sør-Øst kjøper omstridte nødrespiratorer
Helse Sør-Øst har inngått kontrakt om å kjøpe 1000 eksemplarer av de omstridt
NyheterNy undersøkelse: Helsesykepleiere er fortsatt i koronatjeneste
Nærmere halvparten av omdisponerte helsesykepleiere er fremdeles ikke fu
NyheterKorona: Hvem skal egentlig få økt betaling for overtid?
Smittevernregler, kolleger i karantene, nye oppgaver: Koronaepidemien har med
Nyheter– Vi har vært nødt til å jobbe annerledes
Å jobbe med ungdom kan være utfordrende. Alliansen kan være skjør.
DebattFire av fire ble smittet etter besøk hos pasient uten korona-symptomer
Brukeren skal ikke ha fremvist noen kjente koronasymptomer.
Nyheter– Vi er best når vi samarbeider
Mitt innspill i Sykepleien 3. mai handler ikke om noens svakheter.
DebattSanner takker helsearbeidere – men vil ikke si om de fortjener økt lønn
Finansminister Jan Tore Sanner sa tirsdag at ansatte i helsesektoren for
NyheterKorona la en demper på NSFs markering av sykepleierdagen
Koronatiltakene gjorde at NSFs storstilte markering av sykepleierdagen ble ne
Nyheter– Sykepleie kan ikke bare være en jobb for superhelter
Myndighetene kan ikke lenger hvile seg på at sykepleiere er villige til
DebattSykepleieren som blir hyllet
Intensivsykepleier Anniken Maamoen er første sykepleier ut som gatekunstportr
NyheterRevidert nasjonalbudsjett: – Helsesystemene må rustes for den neste pandemien
Koronakrisen har vist at å redde liv og bidra til helse og livskvalitet er en
DebattGlad for skoleåpning, men sier nei til at helsesykepleierne skal teste
– Nå er dilemmaet at samtidig som skolene åpnes, så sier myndighetene at komm
NyheterFikk ikke gjennomslag for ny fordelingsnøkkel av smittevernsutstyr
NSF, KS og Fagforbundet fikk ikke gehør for kravet om at kommunene må få en s
Nyheter59 norske helsearbeidere har vært innlagt på sykehus med covid-19
Den internasjonale sykepleierorganisasjonen, ICN, anslår at 90 000 helsearbei
NyheterStump røyken under covid-19-utbruddet
Røyking kan være en risikofaktor for å utvikle covid-19.
CochraneFylkeslegen: Forsvarlig drift av sykehjem i Bergen der 16 døde
– Metodisthjemmet har gjort det som var å forvente av dem, gitt de vanskelige
NyheterNy tilsynssak mot koronarammet sykehjem i Bergen
Det er pårørende som nå har varslet om forholdene ved sykehjemmet.
NyheterTo tilsynssaker er opprettet mot helseinstitusjoner som tilbyr hurtigtester
Flere private helseinstitusjoner tilbyr hurtigtester for covid-19.
NyheterLeger advarer om økt fare for blodpropp ved covid-19
Leger melder om flere funn av blodpropp i lungene hos pasienter med covid-19.
NyheterHelsedirektoratet ber sykehjemmene slippe til pårørende til døende
Helsedirektoratet har vurdert besøksforbudet på helse- og omsorgsinstitusjone
NyheterKreftforeningen: Frykter etterslep med kreftscreening blir uhåndterbart
– Nå er vi oppe i et etterslep på over 50 000 screeninger totalt.
NyheterSV kritiserer regjeringen for å holde igjen koronarapport om barn
Regjeringen ventet ni dager med å offentliggjøre en rapport som viser at over
NyheterRegjeringen vil sette av 400 millioner kroner til tiltak for sårbare barn
Regjeringen foreslår å bruke 400 millioner kroner på en tiltaksbakke for sårb
Nyheter– En frontlinjekommisjon bør granske myndighetenes koronahåndtering
Det er merkelig at de som har vært syke, deres pårørende og helsevesenets fro
DebattOslomet vil utdanne flere intensivsykepleiere
Håper å kunne tilby flere studieplasser allerede til høsten.
NyheterHøysesong for fødsler midt i koronakrisen: – Noen har det ekstra tøft nå
Per i dag mangler det 1000 jordmødre i kommunehelsetjenesten.
NyheterVentet for lenge med å teste koronasyke på sykehjem
Helsedirektør Bjørn Guldvog er enig med kommunene som sier det tok for l
NyheterBekymret for håndhygienen
«Vask hendene», sier Bent Høie. «Vask hendene», gjentar Erna Solberg.
NyheterKoronaviruset: Vurderer hasteopplæring av intensivpersonell
Helsetjenesten i Norge bes forberede seg på en alvorlig epidemi, og det vurde
Nyheter– Den kommunale fattigdommen truer sykepleiefaget
– Fortvilelsen blant sykepleiere er massiv, skriver NSFs nestleder Silje Naus
DebattSlik behandles covid-19-smittede med respirasjonssvikt
Det forskes intenst på koronaviruset. Hva vet vi så langt om r
Fagutvikling– Spesialutdanning og spisskompetanse sikrer omsorgsfull hjelp
Mine intensivsykepleierkolleger og jeg er trygge i jobben vi skal gjøre, skri
DebattQuiz: Hva vet du om oksygenmetning?
Det er det vitale parameteret som kanskje best fanger opp forverring av covid
NyheterNorske sykepleiere i Italia: – Vi skal hjem
De siste dagene på sykehuset merker vi at pasientantallet reduseres.
DebattSykepleier på øykommunen Utsira: – Vi kan ikke risikere å bli stående uten personale
Med tre sykepleiere, og uten fastboende lege, er øykommunen Utsira sårba
NyheterHelsedirektøren: Ja, vi tror koronasyke blir immune
Helsedirektør Bjørn Guldvog er nå tydelig på at de tror covid-19-syke blir im
Nyheter– Når applausen har stilnet, vil NSF kreve at sykepleiernes innsats verdsettes
Arbeidsgivere har benyttet seg av turnuser beregnet på krisetilstander for å
DebattErna Solberg: Ingen sykepleierstol i korona-granskningskommisjonen
Statsminister Erna Solberg sier nei.
NyheterSvensk sykepleier døde brått etter koronasmitte – saken etterforskes
En sykepleier i 40-årene ved Karolinska universitetssykehus i Stockholm som t
NyheterFem døde, to ble friske: Slik kvittet de seg med koronasmitten på sykehjemmet
– Til slutt hadde vi et flott «koronateam».
NyheterItaliateam tilbake i Norge: – En veldig følelsesmessig opplevelse
Situasjonen har roet seg, og Italias behov for internasjonal hjelp avtar.
Nyheter– Problematisk at sykepleiere ikke er representert i regjeringens koronakommisjon
Jeg forventer at regjeringen finner plass til en sykepleier i granskningskomm
DebattFHI: – Økt bruk av munnbind kan også ha en negativ effekt
– Selv godt trent helsepersonell gjør feil når de bruker munnbind.
Nyheter– Ingen skal måtte dø alene
Av alle de utfordringene vi står overfor i dag, er jeg spesielt opptatt av hv
DebattNorske sykepleiere i Italia: – En slags hverdag …. med mange inntrykk
Alarmen på mobilen ringer. Klokken er 05.15.
DebattHjemmesykepleie: – Vi bruker munnbind i bygg der folk henger med hverandre
Hvordan er det å være hjemmesykepleier der koronasmitten er tettest i landet?
NyheterCovid-19: Hvordan lindre truende kvelning hos døende pasienter?
En egen algoritme skal hjelpe, og den er det viktig at sykepleiere kjenn
NyheterQuiz: Kan en respiratorbehandling vare evig?
De sykeste koronapasientene får hjelp til å puste med en respirator.
NyheterFlere vil bli sykepleiere: Økning på nesten 6 prosent
Nesten hver tiende søker har sykepleierutdanning som førstevalg.
NyheterCovid-19: Helsepersonell får hudproblemer av beskyttelsesutstyret
Masker, beskyttelsesbriller og visir gir trykksår på nesen og panne
FagutviklingBer ledige sykepleiere om å registrere seg i nasjonalt koronaregister
Flere sykepleiere som ikke jobber i yrket, inkludert intensivsykepleiere, ska
NyheterFylkesmannen åpner tilsyn ved sykehjem i Bergen etter elleve koronadødsfall
Fylkeslegen i Vestland vil undersøke om Metodisthjemmet drives trygt.
NyheterNorske sykepleiere i Italia: – Ny avdeling og triste nyheter
I helgen ble vi flyttet til kardiologisk intensivpost. Dette er også pos
DebattDemper pasienters og pårørendes savn med videosamtaler
– Det er tøft for mange som nå ikke kan gi sine nærmeste en klem, men vi gjør
Nyheter– Jeg føler meg mindreverdig
KS har avvist kravet om ekstra kompensasjon for sykepleiere i kommunen.
Debatt9 døde og 47 smittet ved sykehjem i Bærum
Ni pasienter ved Vallerhjemmet i Sandvika er døde etter å ha blitt smittet av
NyheterÅndedrettsvern på intensiv: Gir de god nok beskyttelse?
– Opplæring i bruk er svært viktig, presiserer FHI.
Nyheter– Det er b-sortering av sykepleiere
Det er flott at de sykehusansatte har en sterk arbeidstakerorganisasjon i ryg
DebattNår helseinstitusjoner skal iverksette smitteverntiltak, kan disse vurderingene hjelpe
Smitteverntiltak kan være vanskelige og tidkrevende å følge.
CochraneNy forskrift: Dette dekker Helfo ved avlyst utenlandsreise
Reise og overnatting dekkes for helsepersonell, deres barn og ektefelle,
NyheterHar fått 18 varsler om alvorlige hendelser knyttet til covid-19
Noen er så redde at de slutter å oppsøke helsehjelp.
Nyheter– Vanskelig å forklare pasienter hvorfor hjemmesykepleien ikke bruker munnbind
Folkehelseinstituttet har bestemt seg for ikke å endre rådene om bruk av munn
DebattSpekter: – Vi legger bort forespørselen om å endre ferieloven
Spekter kommer ikke til å gå videre på ønsket om å endre ferieloven slik at a
NyheterNorske sykepleiere i Italia: – Bare reiselystne nordmenn?
«Det dør flere folk globalt av sykdommer vi har vaksiner for» kommenterer noe
Debatt– Nok en sorgfull familie i Bergamo …
En fridag, og to pasienter er borte når vi kommer tilbake.
Debatt– Gjenåpningen kan bli katastrofal
Regjeringen har lagt bort sitt mål om å stoppe epidemien og har nå bestemt se
DebattCovid-19: Helsepersonell får hudproblemer av beskyttelsesutstyret
Masker, beskyttelsesbriller og visir gir trykksår på nesen og panne
FagutviklingKoronaturnus: Deler ansatte inn i faste lag for å redusere smitte
De er delt inn i fire lag og jobber lange vakter.
NyheterNå kommer ferieplanleggingen: – Jeg er alvorlig redd
Sykehus og kommuner begynner nå for alvor å planlegge turnusene for den først
NyheterVikarer kan bli mangelvare i sommer
Langtidsplanlegging har vært vanskelig for sykehus og kommuner under koronakr
NyheterKS: – Kompliserende å ha en egen avtale om godtgjørelse for helsearbeidere
– Det er ikke noe som tyder på at det er utstrakt bruk av overtid i kommunene
NyheterSykepleierstudentene skal få tilbake praksisplassene
Helseministeren har bedt alle helseforetak om å sørge for at flest mulig inne
NyheterReagerer på at KS sier nei til koronakompensasjon
KS har avvist å gi sykepleiere økt kompensasjon for lange vakter og
NyheterMøtte Erna Solberg fredag – fikk støtte til mer heltid
– Det viktigste for å rette opp sykepleiermangelen, er å få flere deltidsarbe
NyheterNorske sykepleiere i Italia: – Det er nå vi kan bli syke
Det er senior medicine officer (SOM) som sier dette under samling etter jobb.
DebattLeverer LAR-medisiner på døra
– Vi finner kreative løsninger sammen med pasientene for å få overlevert medi
Nyheter– Min verdi som sykepleier har ikke økt
Sykepleiere fått applaus, gratis is, blomster samt utrolig mange fine ord i l
DebattHar pandemien endret ditt syn på sykepleieryrket?
I mediene har enkelte sykepleiere uttalt at de nå ønsker å slutte som sykeple
Nyheter– Smittefrykt blant hjemmesykepleierne, flere ønsker å bruke munnbind
– I hjemmetjenesten er det en del pasienter som avlyser oppdrag, fordi d
NyheterEr det greit at barnehagene åpner igjen til uken?
Sykepleien stilte følgende spørsmål til leserne: Barnehagene åpner igjen i lø
NyheterTikTok Doc: Danser seg inn i amerikanernes hjerter
En dansende anestesilege får det til å rykke i kroppen til slitne helsearbeid
NyheterMøtte Erna Solberg fredag – fikk støtte til mer heltid
– Det viktigste for å rette opp sykepleiermangelen, er å få flere deltidsarbe
NyheterCovid-19: NEWS2 kan identifisere de svært alvorlig syke
Men CRB-65 og qSOFA så ut til å være mindre egnet.
Nyheter– Nok en sorgfull familie i Bergamo …
En fridag, og to pasienter er borte når vi kommer tilbake.
Debatt– Jeg tror jeg ble smittet på jobb, og jeg kan ikke skylde på noen
– Det var ekkelt å gå rundt som en smittekanon.
NyheterNSF: Nei, du kan ikke beordres på jobb under foreldrepermisjon
NSFs jurister mener lovverket er klinkende klart: Du kan ikke beordres på job
NyheterHold barnehagene stengt!
Hvordan i all verden skal hygiene og sosial distansering ivaretas blant de mi
DebattNSF mener sykepleiere bør kunne bruke ny korona-app
– Så lenge krav til sikkerhet og personvern er ivaretatt, ser vi ingen grunn
NyheterVi er en del av en helhet
Covid-19 har vist oss med all tydelighet at vi ikke lever bare for oss selv o
DebattStoler vi på smittevernutstyret? Sykepleiens lesere svarer
En UNN-ansatt ble nylig smittet etter å ha brukt en piratkopiert maske.
NyheterHøie vil ha sykehusene tilbake til normal drift
Helseminister Bent Høie (H) mener at koronasituasjonen i Norge nå er såpass o
NyheterVi lover å komme tilbake når koronamarerittet er historie
Det er veldig fint å kunne stå med disse, som er de sykeste av de syke og gi
DebattSpekter vil endre ferieloven
I et brev til Arbeids- og sosialdepartementet ber Spekter om at ferie som ikk
NyheterI krevende tider blir verdiene våre satt på prøve
Nå er det ekstra viktig å verne om verdier som solidaritet og rettf
EtikkKlapping er fint, men vi trenger mer enn et «takk»
Hva får sykepleiere igjen for den innsatsen de gjør i dagens krise?
DebattEr redd de unge blir skremt bort fra sykepleieryrket
Sykepleiere blir hyllet for innsatsen, men de er også utslitt etter lange vak
NyheterSykepleiere og korona: – Det er vanskelig å øke belastningen
– Vi bidrar gjerne til å lage egne planer for koronasituasjonen hvis det
NyheterFår bedre betalt for koronaovertid
NSF og Spekter har laget avtale: Overtid som skyldes koronautbruddet, skal ha
NyheterDe VISSTE! Og vi var ventet
Der er takksigelser og rørte blikk hos alle vi møter, skriver Janecke Engeber
DebattHelsearbeidere i Oslo føler seg utrygge på jobb
Over halvparten av spurte helsearbeidere i Oslo sier de har følt seg utrygge
NyheterNå er det en nyhet at gamle folk dør. Pengene sitter løst
Gamle folk dør selv om samfunnet stenges og økonomien kollapser.
DebattBesøksforbud forsterker ensomheten blant sykehjemsbeboerne
I disse dager er det blitt stille på landets sykehjem.
DebattKoronatid: – Jeg håper vi kan ta med oss noe av dette videre
Ragnhild Fosnæs er helsesykepleier på Sinsen skole.
NyheterNorske sykepleiere på vei til Italia: – Det vil bli tøft
Forespørselen kom i helgen. I dag går flyet til Nord-Italia.
NyheterDet er unntakstilstand, og vi har underskudd på sykepleiere
Vi skal ikke la noen glemme den viktige innsatsen sykepleieren har bidratt me
DebattRegjeringen endrer reglene for helsepersonell som blir koronasmittet på jobb
Nå blir reglene for yrkesskadeerstatning endret, slik at helsepersonell
Nyheter– Kan en sykepleier nekte å gå til en koronasmittet pasient?
– Skal man gå inn til pasienten uten hensiktsmessig utstyr og dermed utsette
NyheterDet er akutt behov for fagkompetanse
Når en epidemi rammer store deler av verden, heter det pandemi.
DebattDet er underbetalt kompetanse, ikke dugnad
Helsepersonell deltar ikke i en dugnad. De gjør jobben sin.
DebattKoronakriserammet tredjeårsstudent: – Føler meg kjempeprivilegert
Tredjeårsstudenten trodde han skulle på lungekirurgien i praksis.
NyheterKorona: Opprettet pandemilegevakt og eget team for smittesporing
– Foreløpig har vi god kontroll, sier sykepleier Ann Cecilie Bildøy på Sotra
NyheterKoronakrisen har endret praksishverdagen
Når krisen er slått inn over oss, er vi villige til å legge vekk grunnkravet
DebattQuiz: Håndhygienen har du full kontroll på nå, eller?
Det har kanskje aldri vært viktigere, men vet du nok om å holde hendene rene?
NyheterSlik beskytter sykepleiere seg mot koronasmitte
Ikke alle følger Folkehelseinstituttets anbefalinger om bruk av smittevernuts
NyheterUten sykepleierlederne stopper Helse-Norge opp
Korona-krisen viser at helsetjenesten er avhengig av gode sykepleierledere.
DebattSykepleier på legevakt: Ber om hjelp og forståelse
– Folk flest har et like stort ansvar som oss i helsevesenet.
NyheterBer helsesykepleiere si nei til koronaarbeid på sykehjem og legevakter
– Nå må vi ivareta de sårbare barna, sier faggruppeleder Ann Karin Swang.
NyheterMagesmerter kan være første tegn på koronasmitte
Flere norske sykehus har endret rutiner etter at pasienter med magesmerter, m
NyheterKunnskapsløsheten styrer min arbeidshverdag inn i en avgrunn av usikkerhet
Myndighetene prioriterer å bruke penger på nødrespiratorer som det ikke er be
DebattDobbel lønn for svenske sykepleiere: Det liker NSF-lederen
Vårdförbundet har signert en kriseavtale som gir enkelte sykepleiere mer enn
NyheterDette er kanskje krig, men sykepleiere skal ikke være kanonføde
I krisetider er det lett å miste hodet.
Leder SykepleienSykepleien må rette skytset i riktig retning
Det er ikke vi, men arbeidsgiverne som nå må fortelle sykepleierne hva de ska
Debatt47 sykepleiere ved OUS og 23 ved Helse Bergen smittet med koronavirus
– Våre medlemmer står hver dag i fare for å bli smittet i sitt virke på sykeh
NyheterLektor fra Oslomet er klar til koronatjeneste
Rundt 14 000 studenter og lærere har meldt seg til koronatjeneste.
NyheterIntensivkapasiteten er nesten sprengt: – Men de svenske vikarene kommer fortsatt
– Vi sporer opp andre spesialsykepleiere som jobber på andre avdelinger, sier
NyheterDet er godt med applaus, men mest av alt trenger vi hjelp fra dere
Et lite hjertesukk, en tanke og en bønn fra en sykepleier som jobber i første
Debatt– Ikke skill koronasyk mor og nyfødt baby
I USA og Kina holdes mor og nyfødt atskilt hvis mor er smittet med koronaviru
Nyheter«Inngripende.» «Lange vakter.» «Mangler utstyr.» Her er koronahverdagen med sykepleieres egne ord
Over 600 sykepleiere beskriver med egne ord hvordan arbeidsdagen er
NyheterKan ikke gi fritak for de restriksjoner som helsetjenesten pålegger oss
Dersom du er student i spesialisthelsetjenesten, kan du under koronakrisen ik
DebattAlle lønnsoppgjør utsettes til høsten
Koronaviruset har enn så lenge satt en stopper for årets lønnsoppgjør, som sk
NyheterNSF kaller regjeringens nødrespiratorbestilling «kunnskapsløs»
Norsk Sykepleierforbund mener regjeringens bestilling av 1000 nødrespiratorer
NyheterArbeidsgivere, ikke snyt oss mens vi står i frontlinjen
Sykepleiere stiller opp og viser fleksibilitet i krisetider.
Debatt38 er unntatt karantene ved OUS
Om det er strengt nødvendig, kan sykepleiere i karantene bli bedt om å komme
NyheterNSF krever at sykepleiere får godkjent koronasmitte som yrkessykdom
NSF frykter at mange sykepleiere blir smittet etter hvert som pandemien utvik
NyheterIntensivsykepleiere: Ønsket, men sitter på gjerdet
Tina Hillesland (t.h.) og Marianne Lund har begge meldt seg som intensivsykep
NyheterNSF: – Sykepleiere får dårligere betalt for forskjøvet arbeidstid
NSF og KS er helt uenige i hvordan avtalen om unntak fra arbeidsmiljøloven un
NyheterFHI til Ola Halvorsen: Helt ærlig, vi er imponert!
Men Folkehelseinstituttets håndhygieneekspert finner tre små ting å plukke&nb
Nyheter1 av 4 sykepleiere tviler på at arbeidsplassen tåler en forverring av koronakrisen
Slik påvirker koronaviruset sykepleiernes arbeidshverdag, ifølge en spørreund
NyheterVi som er deltidsstudenter, føler oss innesperret og oversett
Deltidsstudenter ved sykepleierutdanningen på UIT avdeling Hammerfest får ikk
Debatt9 av 10 hjemmesykepleiere er redde for å smitte pasienter
I en fersk spørreundersøkelse oppgir et stort flertall av norske sykepleiere
NyheterUte av karantene: Men Anders vil fortsette å holde seg mest mulig inne
– Det er lov å pålegge seg selv strengere restriksjoner enn det helsemyndighe
Nyheter– Elendig, sier NSF Student om regjeringens krisehjelp til studenter
Regjeringens krisepakke om mer gjeld er et elendig tilbud, mener NSF Student.
NyheterQuiz: Pest og kolera, virus og bakterier – hva vet du om epidemier?
Epidemier og pandemier er slett ikke noe nytt!
NyheterKonserter, fotball og fjelltopper må vente – nå trår de til som sykepleiere
Brann-trener Lars Arne Nilsen, komiker Lars Berrum og tidligere NSF-leder Eli
NyheterTilbyr sykepleierstudenter gratis kurs i å ta blodprøver
– Dette er vårt lille bidrag, sier Noklus-leder Sverre Sandberg.
NyheterStore prøvelser for amerikansk helsepersonell
USA seiler opp som det nye koronakatastrofeområdet.
NyheterDementert at unge utenfor risikogrupper er i respirator på Bærum sykehus
Oppdatert: Det er dementert at flere unge mennesker utenfor risikogruppene sk
NyheterSykepleiere på dugnad for god koronaopplysning
Sykepleierne Ingunn Sæther og Sissel Kleppa er en del av teamet på åtte som g
NyheterRusavhengige sliter mer når Norge er stengt
Sosiale møteplasser er stengt, og den daglige dosen vanskeligere å få tak i e
NyheterHva skiller godkjente praksisstudier fra arbeidstrening under koronaepidemien?
Usikkerhet om konsekvensene av korona-epidemien forsterker behovet for å konk
DebattSykepleiere er redde for å gjøre feil under koronapandemien
Risikerer sykepleiere å miste sin autorisasjon om de gjør alvorlige feil 
NyheterBer ledige sykepleiere om å registrere seg i nasjonalt koronaregister
Flere sykepleiere som ikke jobber i yrket, inkludert intensivsykepleiere, ska
NyheterHelsedirektoratet kartlegger alle tilgjengelige sykepleiere
– Vi innhenter nå, i samarbeid med universiteter og høyskoler, oversikt
NyheterFilippinske sykepleiere i Norge ber om å få bidra
Filippinske sykepleiere i Norge vil bidra under koronakrisen.
NyheterKoronadetektiv: Setter folk i karantene
Han jakter på personer som kanskje kan ha blitt smittet av koronaviruset.
NyheterHelsetjenesten vil forberede flere sykepleiere på å jobbe med intensivpasienter
For å sikre behandling og hjelp til både syke koronasmittede og pasienter med
NyheterSkal ikke håret beskyttes mot koronavirus?
Folkehelseinstituttet anbefaler å beskytte det meste når helsepersonell skal
NyheterVis oss at dere har bein i nesa, NSF!
NSF-leder Lill Sverresdatter Larsen bør spikre gode lønnsavtaler nå, i s
DebattAhus: Flere koronapasienter burde kommet til sykehus tidligere
Flere koronapasienter som kommer til Ahus, må rett på pustemaskin når de legg
NyheterGjør det de kan for at sykepleierstudenter skal få gjennomføre praksis
Rundt 90 av 110 plasser ble borte på grunn av koronautbruddet.
NyheterFødende må beskyttes, far kan være med på Facetime
Vi får fortvilte meldinger fra gravide som mener de utsettes for unødig risik
DebattVi har en plikt til å hjelpe, og vi må tenke på egen sikkerhet
Mange spør seg om man kan nekte å gi helsehjelp til pasienter med mistenkt co
Debatt– Å smitte en beboer er det absolutt verste jeg kan tenke meg
Førsteårsstudenter i praksis føler seg overlatt til seg selv.
NyheterNSFs leder om koronalov: – Jeg er skeptisk til fullmaktsordninger
Erna Solberg-regjeringen vil ha nye fullmakter i koronakrisen.
NyheterHøie: Galt å bare bruke alder for å velge hvem som skal få koronabehandling
Helseminister Bent Høie (H) mener at en persons alder i seg selv ikke bør avg
NyheterKoronatilbud: Full stilling – og gratis mat
Tirsdag startet ordningen med gratis mat til dem med lange arbeidsdager.
NyheterOperasjonssykepleierne: Vi blir på jobb for deg, du blir hjemme for oss
Vil bidra til å spre budskapet.
NyheterKorona: Oslo får påfyll av smittevernutstyr fra nasjonalt lager
Lagrene for smittevernutstyr går tomme i flere bydeler i Oslo.
NyheterGode beredskapsplaner må bygge på reell medvirkning i forkant
Jeg er stolt av dere som har de hvite skoene på, og som er klar for ny d
DebattPraksisreglene for sykepleierstudenter gjøres mer fleksible
Kunnskapsdepartementet gir universiteter og høyskoler mer fleksibilitet i gje
NyheterSisteårsstudent: – Vi ønsker å bidra
Vi ønsker å komme ut i jobb som sykepleiere og bidra i den nasjonale krisen.
DebattHelse Bergen: Parkeringshuset er blitt testområde for ansatte
Helse Bergen har så langt testet rundt 700 ansatte for koronasmitte.
NyheterKoronaturnus: Deler ansatte inn i faste lag for å redusere smitte
De er delt inn i fire lag og jobber lange vakter.
NyheterKorona: Ny avtale lar kommunene utvide overtidsrammene
Det neste halve året trenger ikke arbeidsgiver inngå særskilte avtaler&n
NyheterKorona: – Det er mangel på intensivsykepleiere vi frykter mest
– Hvis du står «bedside» i åtte–ti timer uten å være sikker på om det er nok
NyheterSiste års sykepleierstudenter kan bidra, Bent Høie
Vi mangler bare å skrive en litteraturstudie for at vi er fullverdige sykeple
DebattAustralske forskere tester kur for korona
Australske forskere sier de kan ha funnet en kur for koronaviruset og håper å
NyheterÅtte ansatte unntatt fra karantene ved infeksjonsmedisinsk avdeling på Ullevål
Unntak fra karantenereglene etter bekreftet koronasmitte ved infeksjonsmedisi
NyheterSykepleierstudent: Vil bli i praksis
Ann Karin Helland mener det er feil å sende hjem studenter som allerede er i
NyheterVil gjerne, men får ikke bidra i koronakrisen
Sykepleierstudentene vil gjerne gjøre «koronatjeneste», som helseministe
NyheterSykehusene utsetter planlagte operasjoner
Helse Sør-Øst: Nå er det tre ting som gjelder: Beredskap, øyeblikkelig hjelp
NyheterSykepleier i Italia: Man spøker for ikke å gråte
Pasienter, pasienter og enda flere pasienter.
NyheterDialysepasientar er utsette i krisetider
Dialysepasientane er i ein svært sårbar situasjon i disse koronatider.
DebattUklare svar om sykepleierstudenters praksis
Det hersker usikkerhet om studentenes rolle under koronakrisen.
NyheterKorona på sykehjem: – Vi er nøye med ikke å blande pasienter
– Hvis det er nok sykepleiere på hver avdeling, kan det håndteres.
NyheterDet er uverdige forhold i Al Hol-leiren
Menneska eg møter i Al Hol lever under tilhøva som ingen bør leve under.
DebattÅpner for 16-timersvakter
I helgen inngikk NSF en sentral avtale med Spekter og Virke om utvidede ramme
NyheterOver 1000 sykehusansatte i Oslo i karantene
1081 ansatte ved Oslo universitetssykehus er i karantene på grunn av enten næ
NyheterFHI: Folk kan gå på jobb selv om noen i hjemmet har luftveisinfeksjon
Sykepleiere og andre kan jobbe som normalt selv om de bor sammen med noen som
NyheterKorona: Forbud mot utenlandsreiser for helsepersonell
De sterkeste og mest inngripende tiltakene i fredstid, sa Erna Solberg om nye
NyheterKlar for koronapasienter? Her er rådene for ansatte på sykehjem
Kommune-Norge mobiliserer for å ta imot koronapasienter og avlaste et allered
NyheterSykepleier i karantene: Tar en for laget
– Målet er å ikke åpne utgangsdøren på 14 dager, sier Anders Christoffersen.
NyheterKorona: – Sykepleiere i deltid bør nå mobiliseres
– Mange sykepleiere jobber ufrivillig deltid.
NyheterSender hundrevis av sykepleierstudenter fra skolebenk til sykehus
Selv om skoler og universiteter er blitt stengt på grunn av faren for koronas
NyheterKoronasmittet sykepleier var på vakt på Ahus – 16 i karantene
En sykepleier som jobber på nyfødt intensiv på Ahus, kom hjem fra ferie i Øst
NyheterSolberg om Korona: – Vi kan ikke sette hele Norge i karantene
Korona var tema i Stortingets spørretime onsdag.
NyheterKorona: Oslo universitetssykehus stenger for besøkende
Adgangskontroll innføres ved alle innganger fra fredag.
NyheterKorona: Unngå å bli syk, bruk smittevernutstyr riktig
– Utstyr som det er mangelvare på, skal forbeholdes dem som trenger det. 
NyheterKorona: Høie oppfordrer til dugnad og solidaritet
– Samfunnets beredskap i en slik situasjon er avhengig av solidaritet og
NyheterKorona: – Riktig registrering av Covid-19 blir veldig viktig
Eirik Alnes Buanes, overlege ved Helse Bergen og leder for Norsk in
NyheterNSF avlyser alle kurs og konferanser for medlemmer
– Vi ønsker ikke å øke risikoen for spredning av smitte til helsepersonell so
NyheterKorona: Forbud mot utenlandsreiser for helsepersonell
De sterkeste og mest inngripende tiltakene i fredstid, sa Erna Solberg om nye
NyheterDette skjer hvis Wuhan-viruset når Norge
Wuhan-viruset kan når som helst kan ramme Norge, og en rekke offentlige insta
NyheterWuhan-viruset blir meldepliktig sykdom
Helsetjenesten må melde eventuelle tilfeller av Wuhan-viruset inn i registere
NyheterNorsk epidemiforsker: Wuhan-viruset trolig mindre farlig enn influensa
Årlig dør rundt 900 personer av influensa i Norge.
NyheterFaktisk.no: Nei, koronaviruset har ikke nådd Norge
Faktisk.no har identifisert en av Snapchat-kontoene den falske VG-forsiden ha
NyheterStadig flere land rapporterer tilfeller av Wuhan-viruset
Så lang har coronaviruset tatt livet av 170 mennesker i Kina, og viruset fort
NyheterBriter som har vært i virus-område, må i karantene
Briter som evakueres fra virusrammede Wuhan i Kina, vil bli isolert i to uker
NyheterKina-viruset: Folkehelseinstituttet følger utviklingen nøye
Utbruddet er større enn det man visste innledningsvis, men vi vet ennå ikke h
NyheterKina-viruset 2019-nCoV: Det vil ta minst ett år til lungevirusvaksine er klar
Ifølge kinesiske myndigheter er 571 mennesker smittet og 17 døde.
NyheterWHO: Kina-viruset utgjør ingen global krise
Verdens helseorganisasjon (WHO) sier det foreløpig ikke er grunn til å erklær
NyheterKina forlenger ferien som følge av lungevirus
Myndighetene i Kina utvider den nasjonale nyttårsferien med tre dager for å k
NyheterFHI: Munnbind gir falsk trygghet mot sykdomssmitte
Det nye korona-viruset har medført etterspørsel etter munnbind i norske apote
NyheterCoronaviruset: Økt etterspørsel etter munnbind i Norge
Norske apotek merker økt etterspørsel etter munnbind etter utbruddet av coron
Nyheter










































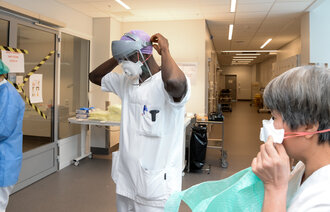







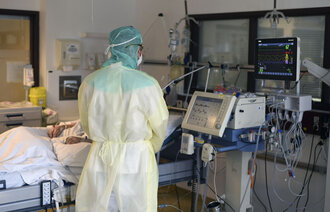










































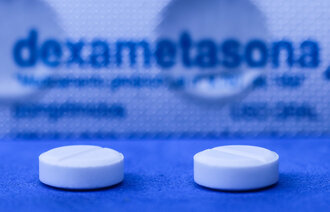




































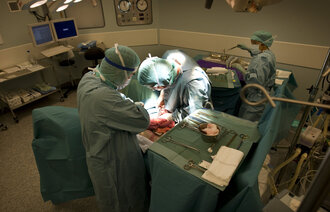































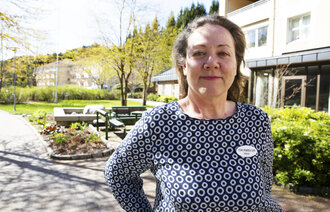

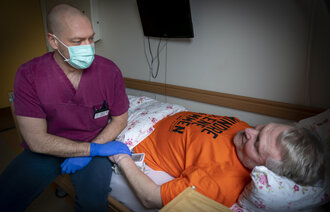




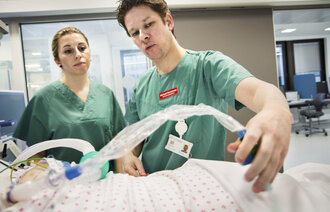





























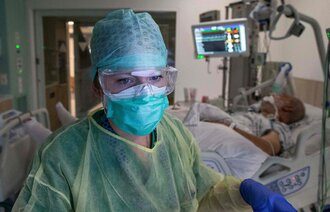






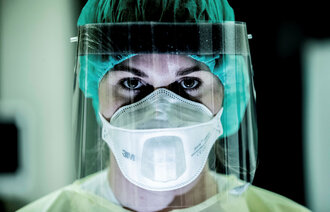












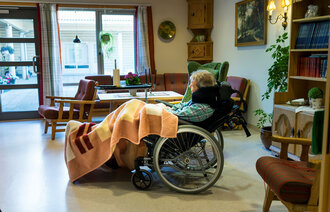





















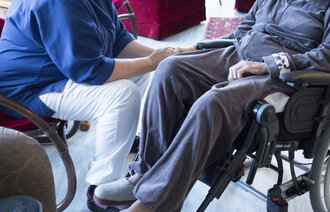















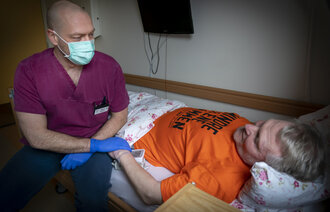
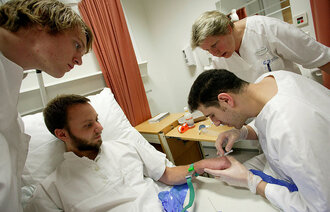





















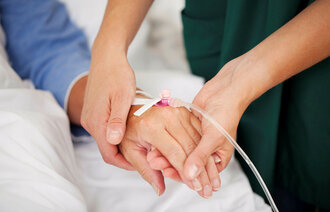







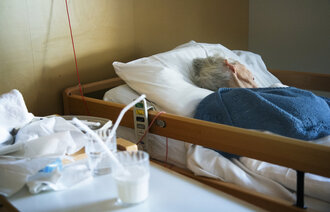































Kommentarer